임상의학 칼럼_1. 심혈관_2. 허혈성 심질환(2)
바이탈충
조회 274
25.07.06
임상의학 칼럼_1. 심혈관_2. 허혈성 심질환(2)
[Navigation]
임상의학 공부를 한다면 어디서부터 시작하건 결국 다 연결되지만, 그래도 하나만 꼽으라면 심혈관을 추천하는 이유는 이 파트에서 임상의학의 빛과 어둠이 가장 적절한 수위로 어우러지기 때문입니다.
그 중에서 특히 허혈성심질환은 빛과 어둠을 가장 쉽게 알아볼 수 있는 단원이기도 합니다.
"어둠"이란 결국 얼마나 많은 것들이 설명/해결되지 않으며, 그런 부분들을 어떻게 학계가 덮거나 해결을 미루려 하는지 (=시스템적 기만)에 관한 내용들입니다.
칼럼 본문을 시작하기 전에 이미 임상의학의 "근거"에는 3가지가 있다고 말씀드렸습니다:
과학적 근거
통계적 근거
이해당사자 간의 합의(좋게 표현하면 "행동하는 용기", 나쁘게 표현하면 "어른들의 사정")
기본적으로 대부분의 가이드라인에서는 1은 거의 언급하지 않고, 3을 가급적 대놓고 노출하지 않으려 신경을 많이 써놓기 때문에
이들을 따져가며 보지 않으면 의대생이 아니라 그냥 법대생으로 전락하게 됩니다.
(조금 다르게 표현하면 제일 중요한 것은 무엇인지 / 그 내용은 어느 정도 당연한지 /
당연하지 않은 내용들은 어떤 것들을 외워야 하는지 분간을 못한다는 소리입니다)
우리가 지금 현재 공부하는 IHD의 커다란 틀은, 두 개의 가이드라인에 의해 정립되어 굳어져 왔습니다:
- 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: (이하 생략)
J Am Coll Cardiol. 2013;61:e78.
- Fourth universal definition of myocardial infarction. J Am Coll Cardiol. 2018;72:2231-2264.
시간이 많이 흘렀지만 그동안 잡음만 꼈지 큰 그림 상으로는 이들 가이드라인에서 선언한 것이 거의 그대로 유지된다는 점,
그리고 결국 임상의학 공부하려면 가이드라인을 읽고 스스로 받아들일 줄 알아야 한다는 점에서
두 문서는 시간을 내서 읽어보시는 것을 권장합니다.
단, 위에서 말씀드린 대로, 1/2/3 (특히 3)이 어떻게 구조적으로, 내용적으로 녹아 들어가 있는지 파악하면서 읽는 것이 중요합니다.
(비판적으로 읽지 않으면 결국 시스템적 기만에 놀아날 뿐입니다.)
"시험공부 프레임"과 "기초과학 프레임"에서 벗어나지 못하면 STEMI vs NSTEMI (+/- vs unstable angina) 의 틀로 이론을 보게 되는데,
근원적으로 제일 먼저 중요한 것은 (STEMI냐 NSTEMI냐 따위가 아니라) "MI 임을 확인하는 것" 입니다.
다만 현실적인 한계에 부딪히게 됩니다.
심근의 괴사를 확인하기 위한 생화학적 마커(cardiac troponin)이 항상 맞아 떨어지지 않습니다.
그래서 심전도 상 STe 의 finding을 가져와 STEMI 와 NSTEMI 로 나누고, 이것들을 각각 transmural ischemia(내지는 infarction)과 subendocardial ischemia라는 기초적 현상이 반영된 결과물로 보고자 했습니다.
- 이것은 설명이 처음에는 잘 되는 듯 했지만, 시간이 지나면서 그렇지 못하다는 것이 분명해졌습니다.
- 그럼에도 불구하고 STEMI와 NSTEMI 상에는 역학적으로든 병리학적으로든 유의미한 차이가 빈번합니다.
- 이를 요약하면, 증상론 - 기초의학적 근거 - 임상적 확인 - 치료 옵션의 합리 - 통계적 지표 간의 correlation이
모두 깨져 있다는 소리가 됩니다. 즉, 모델링의 변동성이 지나치게 높아 불안정한 이격이 끊임없이 벌어집니다.
- 그리고 결국, STEMI, NSTEMI, (좀 넓히면 unstable angina 까지) 는 임상적 지표에 의거한
(즉, 통계적 근거에 기반한) 임상진단명들에 불과하지, "병의 분류"가 될 수는 없습니다.
결론적으로, 증상/troponin 수치/심전도 결과의 셋을 잘 조합하면, 환자가 MI 상태임을 "완전 강력히 의심"할 수는 있지만,
그래서 환자가 지금 정확히 어떤 상태인지 (심근은 얼마나 죽었고, 왜 죽었는지)에 대한 밑그림은 정확하게 잡을 수 없습니다.
환자의 상태에 대한 밑그림을 정확히 잡을 수 없으므로, 환자에게 최적화된 치료를 매번 할 수는 없습니다.
하지만 "만약 thrombotic occlusion이 있었던 거라면" PCI라는 옵션이 워낙 효과가 좋을 뿐만 아니라, 학계에 명성과 돈을 더 많이 가져다주기 때문에 STEMI vs NSTEMI에 대한 깊은 고민 없이 PCI로 밀어넣는 식으로 틀을 잡아나갔습니다.
(애초에 주어진 시간이 얼마 없어서 깊은 고민을 하면 이미 늦은 경우가 발생하기도 하고요.)
틀을 잡고 밀어붙여 놓기는 했지만, 여전히 석연치 않은 부분이 2가지 있습니다:
모델링의 변동성이 너무 높아, 언젠가는 붕괴될 예정입니다. 즉, 지금 당장 치료는 잘 되는 것으로 자화자찬할 수 있겠지만,
병에 대한 설명, 그리고 왜 이런 치료가 먹히는지에 대한 설명을 하기 위해서는 모델링을 갈아엎거나 보완하려는 시도가
장기적으로는 필요합니다.
학술적으로 사실상 PCI를 제1옵션으로 두어버리니까, 병원 단위로 intervention team의 존재가 강제됩니다.
(하지만 가이드라인의 설계자들이 interventionist이고, 이들의 수가 많아질수록 자신들의 학술적 권력이 떨어지는 것도 의식은 되었을 것입니다)
따라서, 인터벤션이 안되는 A 병원에서 인터벤션이 되는 B 병원으로 옮기는 과정에서 환자가 죽는 것을 막기 위한 어떤 학술적 제방을 두어야 합니다.
- A 병원도 할 일을 충분히 했다는 식으로 빠져나갈 구멍을 만들어줘야 하고,
- B 병원 입장에서도 DOA는 곤란합니다. (자신들 병원에서 MI 환자를 모두 모아 통계를 낼 때, 필연적으로 사망률이 올라가니까요.)
2와 관련하여, fibrinolytic therapy라는 게 진지하게 다뤄지기 시작하며, 특히 "시간"이 중요한 개념으로 등장합니다.
이것은 크게 두 가지 이유인데,
실제 병원들 간의 전달체계를 고려한 설계이기도 하고,
역학적으로 특정 시간을 넘어갈 때 PCI와 fibrinolysis의 benefit 균형이 깨진다는 통계적 근거가 제시되었기 때문입니다.
한편, 위의 석연치 않은 부분의 1. 과 관련하여, 여러가지 새로운 시도들이 진행되고, 혼잡한 에비던스들이 계속 축적되어 가이드라인에 조금씩 등장하기 시작합니다:
QMI vs NQMI (=QWI vs NQWI)
NSTE-ACS vs STEMI
OMI vs NOMI
등으로 요리조리 보는 관점을 바꿔가며 분석해보는 중이며, 특히 현시대에는 OMI vs NOMI 의 분류체계가 STEMI vs NSTEMI 의 분류체계를 대체할 수 있도록 밀어주는 중입니다. (이것은 reperfusion의 개념을 ischemia랑 같이 넣어 해석할 경우 OMI vs NOMI 가 더 설명력이 좋기 때문입니다.
하지만 여전히 PCI를 진행한 후에야 환자가 OMI인지 NOMI인지 판정이 끝난다는 점에서, 기존 분류체계의 근본적 한계를 돌파한다기보다는, 좀 더 고상한 설명으로 덮겠다 정도입니다.
요컨대 2013 가이드라인에서 두드러지지는 않지만, 이후 가이드라인에서 계속 occluded vessel, reperfusion, OMI, NOMI 등의 개념이 첨가되며 읽는 이를 혼란스럽게 만듭니다. 결국 다 그들의 만족감을 위한 것이지, 현실 세계로 불러 올 수 있는 근본적 개선은 이루어지지 않아 practice는 12년 전과 크게 다르지 않습니다.
여태까지와 다르게 우리나라에서는 모든 병원에 사실상 PCI를 할 여력이 "있어야만 하는 것처럼 되어있기 때문에" 시험에서 PCI를 고르면 그냥 답입니다.
단, PCI를 선지에서 지운 뒤 PCI로 들어가기 전 전처치를 답으로 고르게 만드는 질문들도 일부 존재하여 어느 정도 잘 알아놓을 필요가 있습니다.
그리고, 한 때 PCI 이후에 벌어질 일들에 대해서도 많이 질문한 때가 있었습니다.
상식적으로 생각해봅시다. PCI를 하고 나와서 환자가 죽었다며 우리 나라 심장내과 의사들이 왜 고소를 늘상 당할까요?
결국 IHD에서 다른 영역의 심장질환으로 어떻게 이행되는 것인지를 확인해본다는 점에서,
시험으로부터든 임상현장으로부터든 스스로를 보호하기 위해서
약간 다뤄보면 좋을 것 같습니다.
증상은 기본적으로 unstable angina pectoris를 보였다고 할 때,
첫번째로 심근이 죽은 증거를 찾아야 하며, 혈액검사상 cardiac troponin들이 생화학적 마커로 사용됩니다.
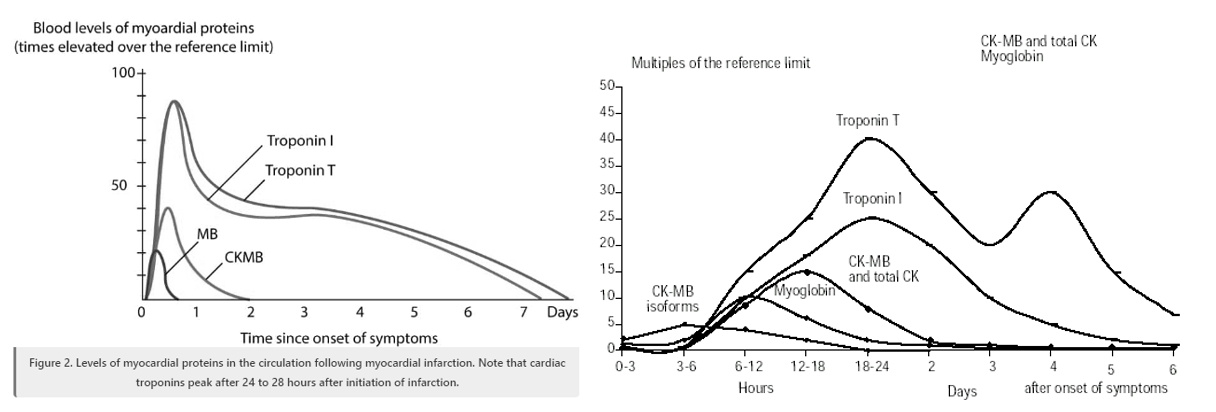
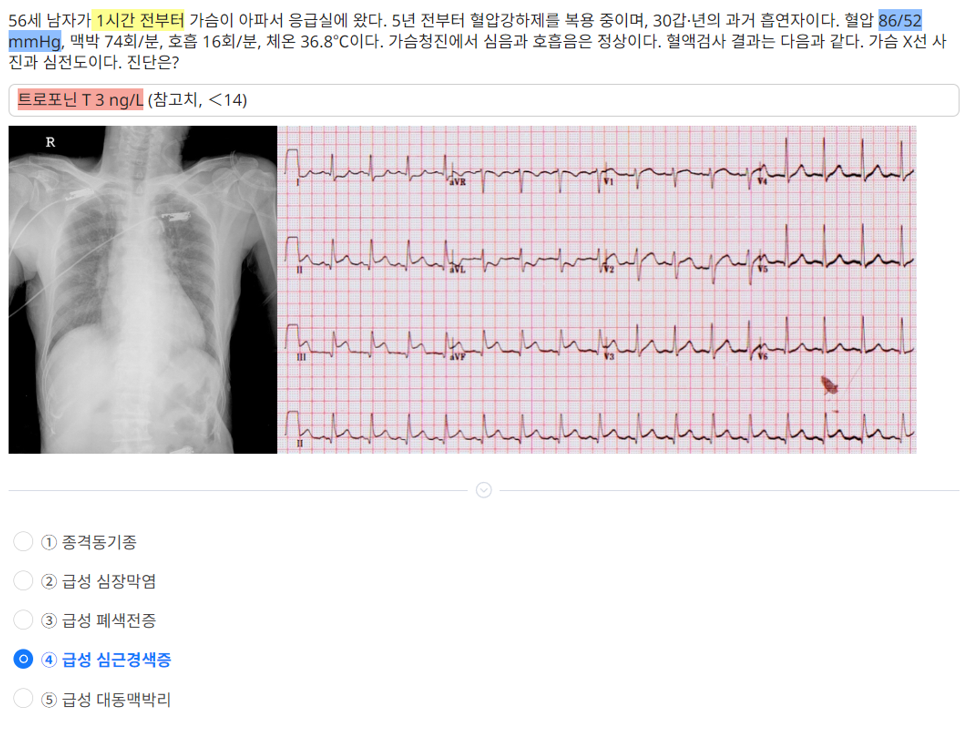
교과서나 수험서에 마커들의 시간에 따른 상승을 보여줄 때, 시간 단위를 확인해보셔야 합니다.
교과서는 학술적인 관점에서(즉, 예후를 본다는 역학적 관점에서) 증상 발생일로부터 일수에 따른 상승을 많이 제시하는데, 간혹 수험서에서 이것을 그대로 차용하는 경우가 있습니다.
하지만 우리에게 중요한 것은 아래와 같이 증상 발생 시간으로부터 시간(hour)에 따른 변동을 보는 것입니다.
그래프를 외우거나 일일이 확인하며 다닐 수는 없으니 중요한 지점을 몇 가지 언급하자면:
1) cTnT 와 cTnI는 증상 발생 후 3~6시간 후부터 본격적으로 비정상 수치를 보이기 시작하며,
2) CK-MB, cTN 수치들은 어느 정도 해석을 열어둬야 합니다. (즉, MI인지 여부를 심전도와 같이 따져줘야 합니다.)
과거에 1)을 근거로 교활하게 출제된 것이 아래의 임종평 기출문제입니다.
- CPX에서 남발하는 립서비스("늦지 않고 병원에 잘 오셨습니다")가 현실이 되는 순간이죠.
두 번째로 STEMI 인지 NSTEMI인지 심전도를 통해 확인해"볼 수" 있습니다.
상술했듯, 이 과정은 실전 관점에서 [임상진단명 맞추는 문제] 라면 중요하지만,
[치료를 맞추는 문제] 라면 대부분 답은 정해져 있습니다.
- 단, cardiogenic shock 나 RV infarction은 아닌지 체크는 필요합니다 (이것들은 아래에서 다룹니다).
STEMI를 심전도 상에서 알아보는 전체적인 방법은 알렌 개념서에 이미 잘 나와있습니다. 균형을 맞추는 차원에서, 정형화/정량화된 내용들을 짚어드리고 넘어가겠습니다:
0) 이전에 MI가 "발생했을 가능성이 있음"을 시사하는 소견 (단, LVH나 LBBB가 없어야 함)
1. V2-V3 의 Q wave >= 0.02s (반칸)
2. V2-V3의 QRS morphology 가 QS
3. II, III, aVF / I, aVL / V4-V6 중 같은 영역의 연속적인 lead 2개 이상 Q wave >=0.03s +>=0.1mV(1칸) 또는 QS complex
4. 전도 이상(=LBBB)가 아닌 상태에서 V1-V2의 R duration >=0.04s(1칸) + R/S >=1
cf. 가이드라인/책에 따라 1+2+3 을 모두 만족시키거나 3을 특히 만족시킬 때 "pathologic Q wave"라고 많이 부릅니다.
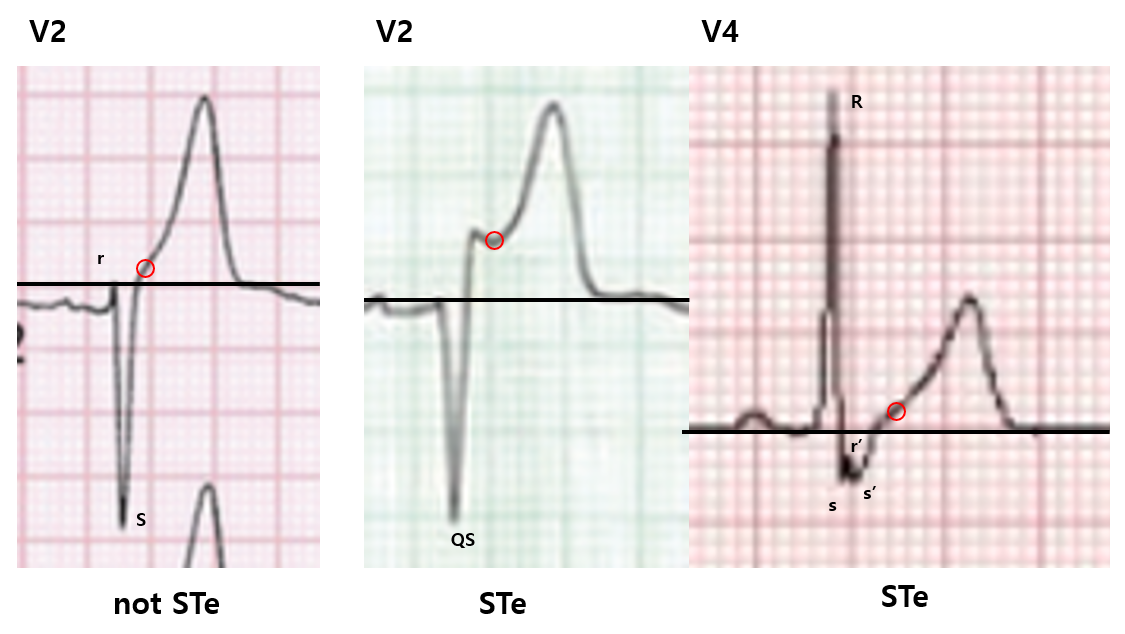
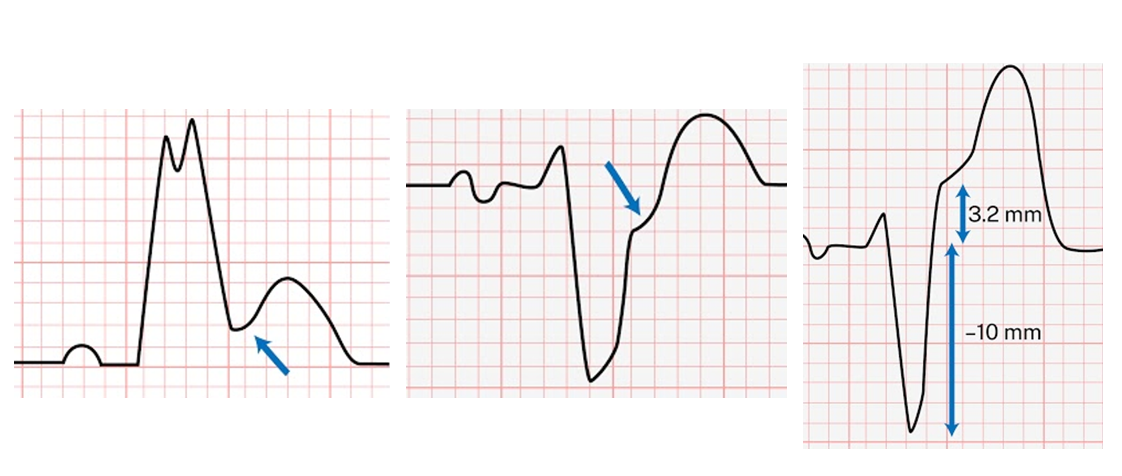
1) STe
1. STe의 판정 기준은 J point 입니다. (어설프게 모양으로 넘겨짚지 말고, J point를 찾아 빠르게 보시는 것이 안전합니다)
- J point란 QRS complex가 끝난 후 나오는 "1번째 변곡점"입니다. (2번째 변곡점으로 많이들 착각하십니다)
(아래 그림에서 빨간 동그라미가 J)
- (주의) 이 때 QRS morphology에 대해 겉핥기로 공부하셔서, 잘못 따지시는 분들이 간혹 계십니다.
* lead에 상관없이, 첫번째 nadir가 Q또는 q, 첫번째 peak가 R 또는 r, 두번째 nadir가 S 또는 s입니다.
* 만약 nadir 하나만 있고, peak가 없다면, 그것은 QS morphology라고 부릅니다.
- J point 가 2개 이상의 연속적인 lead에서
(1) V2-V3 를 제외한 모든 lead에서 : >=0.1mV(1칸)
(2) V2-V3 에서 대체로 >=0.2mV(2칸)
이상 올라가야 합니다.
(2)의 경우 정량화된 기준은 40세 이상 남자 >=0.2mV, <40세 남자 >=0.25mV, 여자>=0.15mV 인데 미국 기준이기도 하고
다 외우기 까다로워 저는 (2) 대로 외워 시험을 봤었습니다.
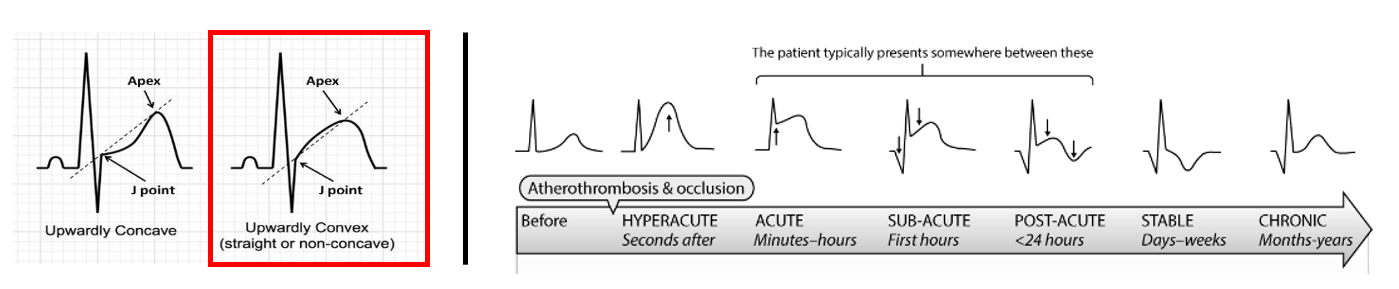
2. 전체적으로 ST segment의 개형을 보고 얼추 분류하기도 합니다. (저는 이 방식을 좋아하지 않습니다)
- 이미 알렌 개념서에 있듯이, STe와 함께 "대체로" upward convex(위로 볼록)한 ST segment 모양입니다.
- 이에 반해, 아래로 볼록한 개형의 STe 는 nonspecific한 것으로 일반적으로들 많이 봅니다.
(가이드라인은 ST의 개형에 대해 언급하지 않습니다.)
- (주의) de Winter's sign은 upsloping STe가 nonischemic하다는 법칙의 제일 중요하고 거의 유일한 예외입니다.
예전에 기출문제 질문란이었나, 답변으로 상세히 적어놓은 것이 있으니 필요하시면 찾아보시면 되겠습니다.
cf. 이러한 일반론이 존재하는 이유는 시간에 따라 얼추 아래와 같이 변한다고 (고전적으로) 생각해"왔"기 때문입니다.
(상술했듯 이 모델링은 깨졌습니다)
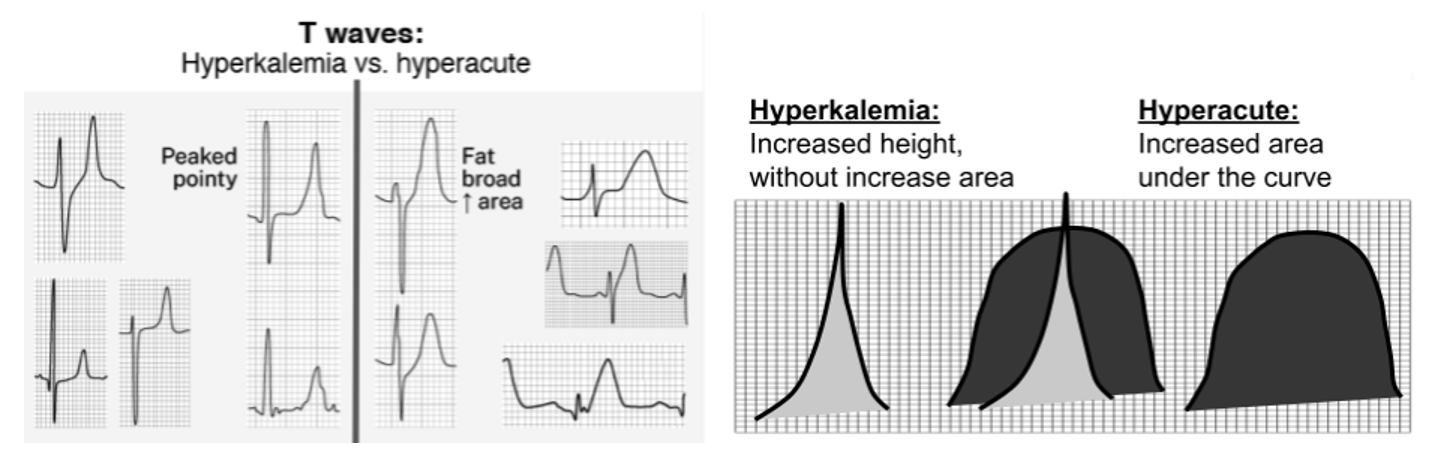
2) (STe에 이은) secondary T change (이건 있을 수도 있고, 없을 수도 있습니다.)
- 위의 일반론에 따라, 발생 초기에는 뾰족하고/높고/대칭적이었다가
- 시간이 지날수록 대칭의 뽀족한 하향 T파로 반전된다고
보통 초심자용 교과서나 해설 등에 쓰여있지만,
실제로 현장에서는 임상가들이 오히려 발생 초기에 "peaky 하기보다는 bulky"한 T wave로 봐야 한다고
의견을 모으고 있습니다.
-----------------------------------
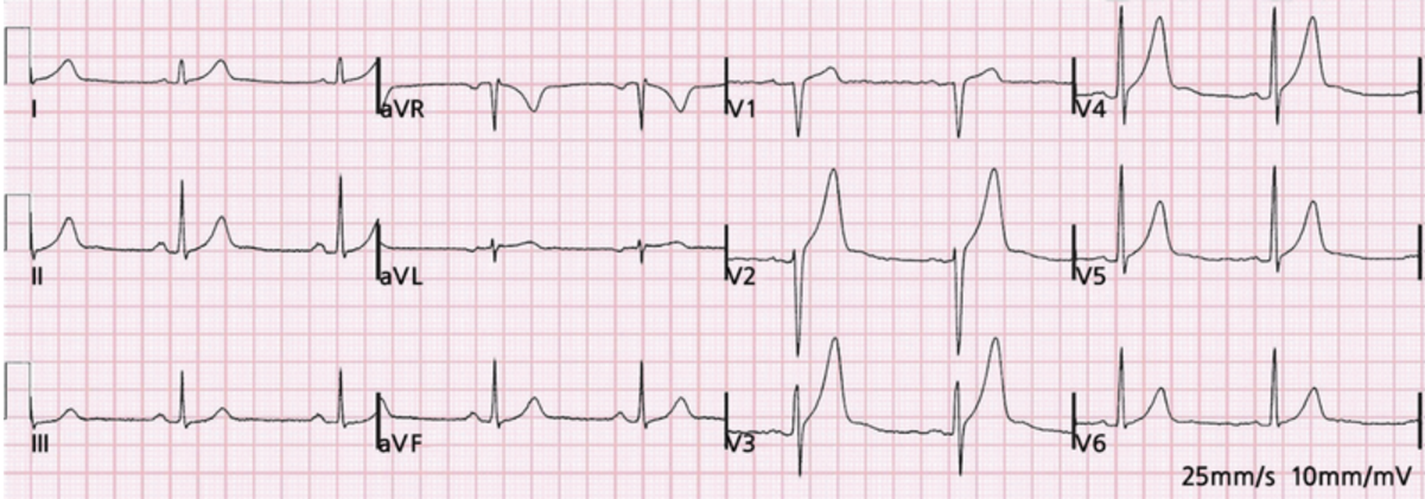
(참고) 그렇다면 위의 "non STe" 예시로 돌아가봅시다. T wave가 bulky하면서, 높이는 거의 hyperkalemia 수준으로 높은데, STe도 아니라고 하면, T wave가 이렇게까지 높아질 이유가 뭐가 있을까요? (아래가 전체 심전도이고, 이것은 기출문제에서 가져온 것인데, 답은 정상상태였습니다).
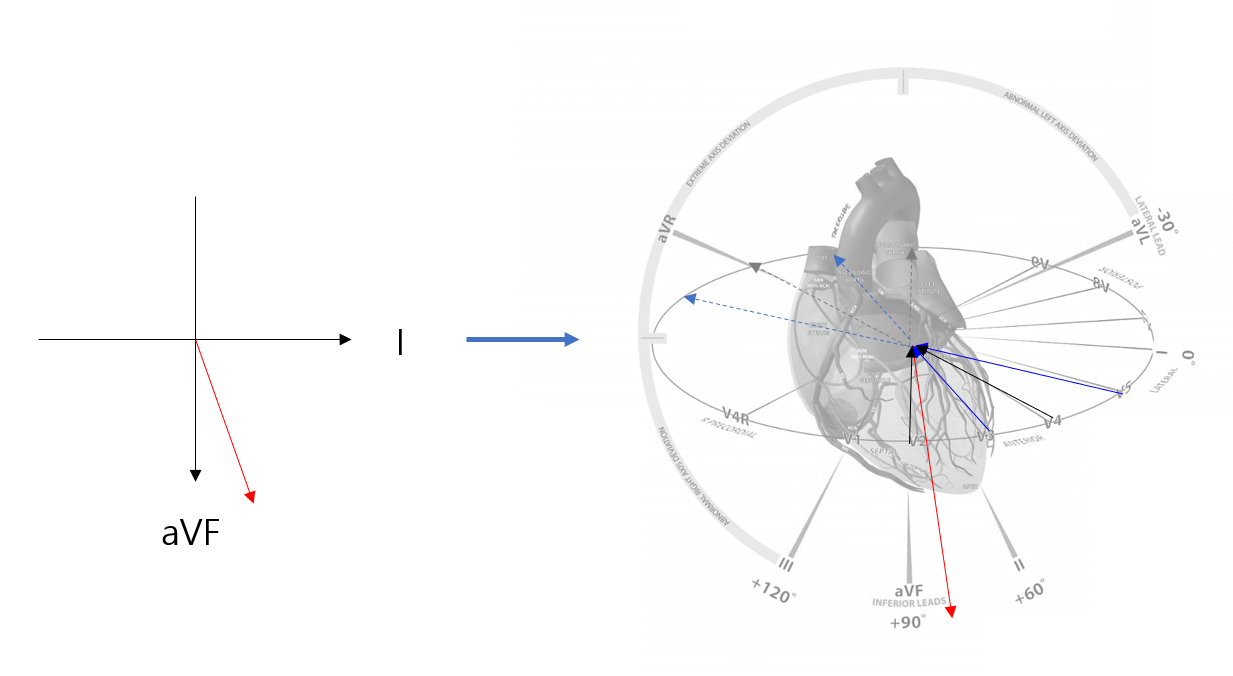
정답은 평균전기축 때문입니다.
해당 심장의 평균전기축은 거의 평면 각도상 90도에 가까우며, precordial net QRS amplitude를 감안하면 base-apex 축이 V3와 거의 같은 평면에 있습니다. 따라서 V2~V5 정도까지의 방향벡터와 재분극 방향이 정반대에 가까워 T wave가 높게 나오는 것입니다.
(앞쪽 심전도 칼럼에서 설명하듯, 심전도의 모든 값은 3차원 공간 내 심장 전류와 각 유도의 방향벡터 사이의 내적값입니다.)
-----------------------------------
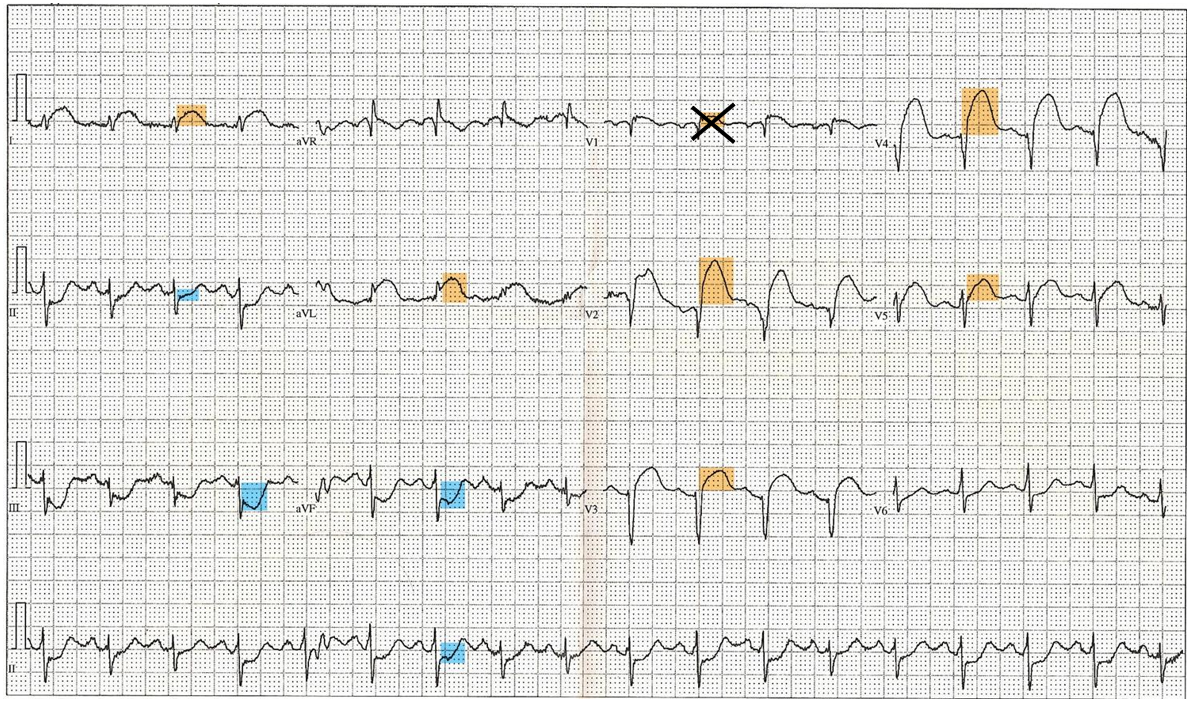
3) reciprocal change (STd+Ti) (논문에서 "concordant STe", "concordant STd"와 같이 표현하기도 합니다.)
이건 모두가 기본적으로 다 알 내용이라 가이드라인 상 명시 기준과 사진 하나로 갈음합니다:
1. 연속된 2개 이상의 lead에서 downsloping 또는 horizontal STd >=0.05mV (반칸)
2. 연속된 2개 이상의 lead에서 Ti >=0.1mV (1칸) + prominent R + R/S ratio >1
4) STEMI-equivalent (STEMI의 정형화된 묘사와 많이 벗어나 있지만, 사실상 STEMI인 경우, 또는 STEMI에 준해서 봐야만 하는 경우)
중형 규모 연구를 바탕으로 나온 논문까지 따지면 자잘하게 꽤 많지만, 우선 제일 중요하고 역사가 깊은 것은 두 가지입니다.
1. unstable angina with LBBB
2. left main occlusion 내지는 3-vessel disease에 해당하는 심전도
이들은 모두 알렌에도 설명된 내용이므로 1과 관련해서 정량적인 내용들만 소개드리고 넘어가겠습니다.
- 알렌 개념서에는 "우선 안전하게 STEMI라고 가정하는 것이다"라고 풀어놓았지만, 그것보다는 학술적으로
예후(사망률)을 따져보았을 때 NSTEMI < ACS w LBBB < STEMI 순이므로
이전에 LBBB history가 있던 말던 STEMI에 준해서 치료한다"
가 좀 더 정확하고 결정적인 에비던스입니다.
- 임상적으로 LBBB가 있는 환자에서 이것이 coronary occlusion과 관련이 있는지 없는지 판정할 때 modified Sgarbossa criteria를
사용하고 있습니다. (재미로 보세요)
* [Modified Sgarbossa criteria] : ACS w LBBB 에서
(가중치를 둘 경우) 3점 이상일 때 MI(+)로 봄 / (가중치를 두지 않을 경우) 셋 중 하나 이상일 때 MI(+)로 봄
기준1. (가중치: 5) 어느 lead건 상관 없이 concordant STe>=1mm
기준2. (가중치: 3) V1-V3 중 하나 이상에서 concordant STd >=1mm
기준3. (가중치: 2) STe 가 있는 lead에서 STe/S >=25%
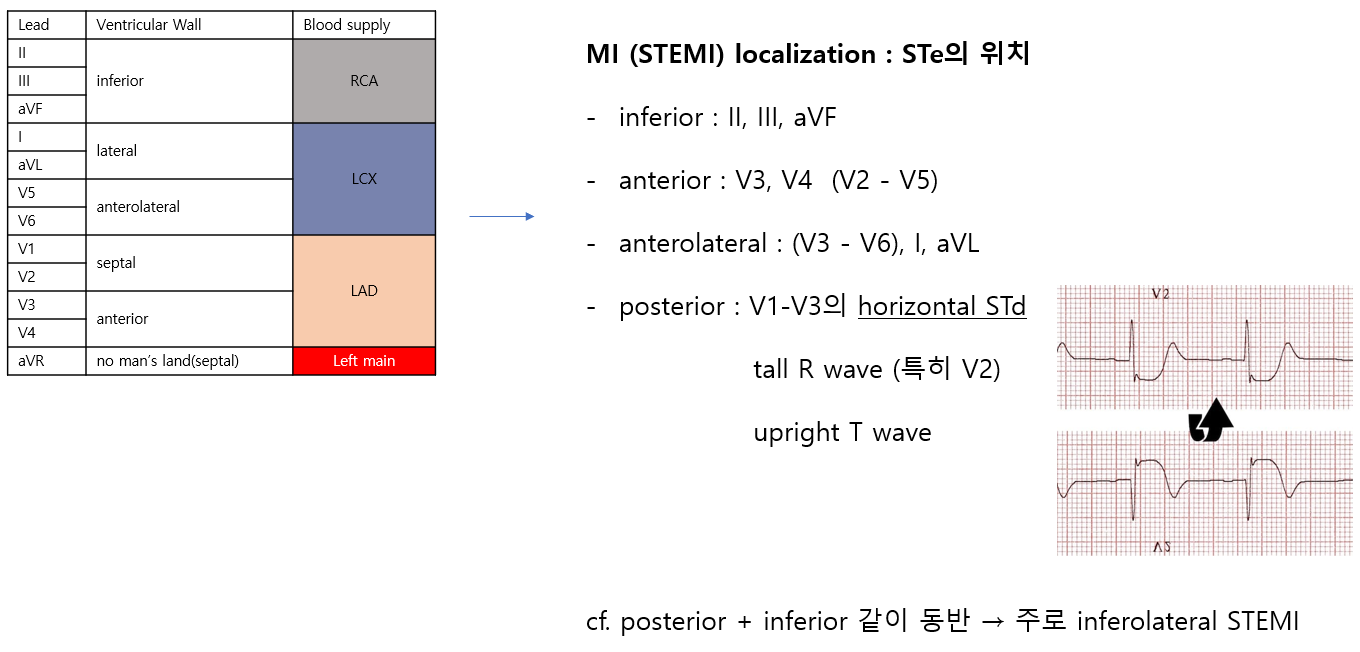
STEMI로 확인될 경우, 막힌 혈관이 어디인지 실제로 CAG를 하기 전에 가늠해 볼 수 있습니다.
(뒤에서 또 이야기하겠지만, RV infarction에 의한 cardiogenic shock일 경우 초기 대처가 다른 경우와 결을 좀
달리 합니다.(KMLE 빈출))
이것도 다들 아실 내용이라 간략하게 슬라이드로 갈음합니다.
끊고 이어서 또 해보겠습니다.
(뭔가 문제가 생겼는지 영어로 타자를 치면 자간이 벌어지네요.)
댓글 쓰기
로그인 하고 의견을 남겨주세요
lol_brsil
25.07.08
최고십니다 🙏🏻🙏🏻
sj
25.08.23
감사드립니다.
댓글 2개