[임종평22-1]
0
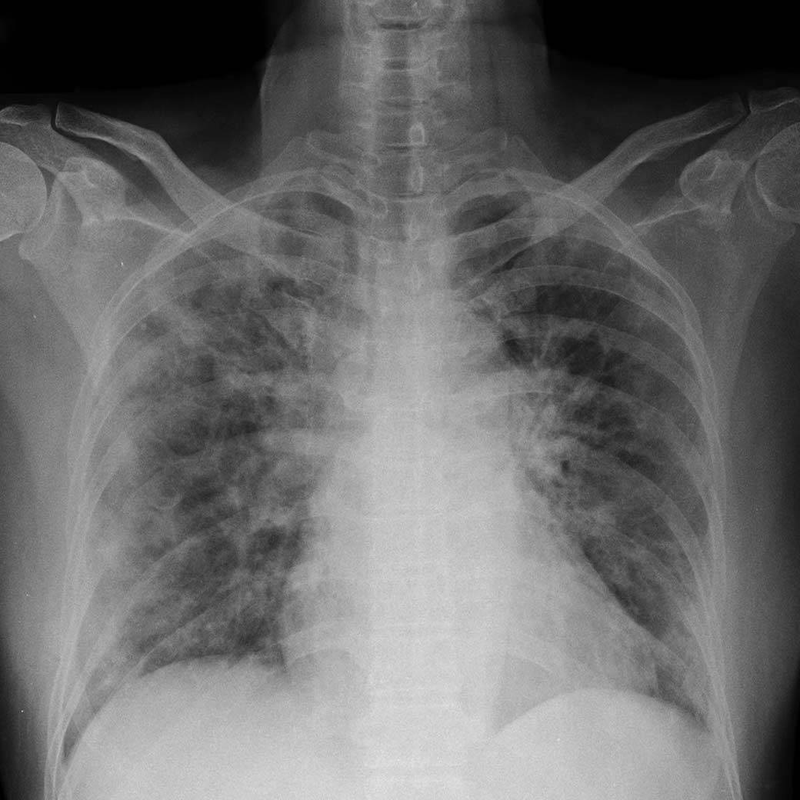
45세 남자가 3일 전부터 숨이 차서 병원에 왔다. 7일 전부터 열감과 기침이 있어 약물치료를 하였으나 열이 지속되고 3일 전부터 숨이 차기 시작했다고 한다. 고혈압, 당뇨병은 없다. 40갑·년의 흡연자이다. 혈압 110/80 mmHg, 맥박 110회/분, 호흡 22회/분, 체온 38.3℃, 산소포화도 82%이다. 양쪽가슴에서 거품소리가 들린다. 가슴 X선사진이다. 검사결과는 다음과 같다. 진단은?
혈액: 백혈구 11,600/mm3 (중성구 85%, 림프구 13%, 단핵구 1%)
혈색소 15.4 g/dL, 혈소판 57,000/mm3
C-반응단백질 37.8 mg/L (참고치, <10)
코로나바이러스병-19 중합효소사슬반응 양성
마이코플라즈마 IgM 음성, 폐렴구균 소변항원 음성
정답률 77%
누적 풀이 횟수 1,300+
평균 풀이 시간51초
/
나의 풀이 시간0초
CC | M/45, 호흡곤란(3d) |
Hx | 흡연: 40갑년 |
S/Sx | 발열, 기침(7d) → 약물치료 → 발열 지속 & 호흡곤란(3d) V/S 110/80 110 22 38.3, SpO2 82%, 양쪽 rale |
Lab | WBC↑, PLT↓, CRP↑, COVID-19 PCR(+) |
Img | CXR: Bilateral consolidations and GGO |
Etc |
Imp: COVID-19 폐렴, R/O 급성호흡곤란증후군(acute respiratory distress syndrome, ARDS)
해설
감염에 의해 발생했고 1주 미만 경과한 호흡부전과 CXR상 bilateral opacity가 확인되고 SpO2가 감소되었으므로 ARDS가 가장 가능성 높은 진단명이다.
• 45세 남자가 3일 전 시작된 호흡곤란을 주호소로 내원했다.
• 발열, 기침, 호흡곤란이 있고 양쪽 폐야의 수포음까지 들리므로 호흡기 감염을 우선적으로 의심해볼 수 있다. WBC와 CRP의 상승도 감염질환을 시사한다. 유병률이 높은 호흡기질환에 대한 검사가 우선적으로 이루어졌고, 이 중 COVID-19(+)이 확인되었으므로 COVID-19 pneumonia로 진단할 수 있다. Thrombocytopenia는 COVID-19에서 확인될 수 있는 lab 양상 중 하나다.
• CXR상 bilateral consolidation 및 GGO가 확인된다.
• 따라서 1주 이내에 새로 생긴 호흡증상, CXR상 bilateral opacity, 체액 과부하가 아닌 감염에 의해 발생한 것이므로 ARDS가 강하게 의심된다. Berlin definition상 PEEP/CPAP을 적용한 이후 PaO2와 FiO2를 정확히 알아야 ARDS를 정식으로 진단할 수 있으나, SpO2가 82%밖에 되지 않으므로 Berlin definition을 만족할 수 있을 것으로 생각된다.
Tip
ARDS 정리 | |
원인 | 폐렴, 패혈증, 흡인, 외상 등 |
진단 | Berlin definition 1) 1주 이내에 새로운/악화되는 호흡증상 2) CXR/CT에서 bilateral diffuse opacity 3) 심부전이나 체액 과부하(fluid overload)에 기인한 것이 아님 4) PaO2/FiO2 < 300 mmHg (PEEP/CPAP 5 mmHg 적용 후) |
치료 | 기계환기 1) 낮은 일회호흡량(tidal volume) 2) 낮은 고원부압력(plateau pressure) 3) 호기말양압(PEEP) 적용 4) 기타: 복와위(prone), steroid, ECMO 등 |
오답 선지
• 심인성폐부종: 본 증례의 경우 HTN, DM 등 기저질환이 없고 울혈성 심부전을 의심할 만한 근거가 주어지지 않았다.
• 비심인성폐부종: 엄밀히 말하면 ARDS도 비심인성폐부종의 일부라고 말할 수 있지만, 본 증례의 상태를 가장 잘 설명하는 용어는 ARDS이다.
• 마이코플라즈마폐렴: 본 증례의 경우 38도 이상의 고열이 있으며 Mycoplasma IgM(-)이므로 가능성이 낮다.
• 특발폐섬유증 급성악화: 본 증례의 경우 오랜 흡연력이 있으나 평소에 기침, 호흡곤란 등 호흡기 증상을 호소했다고 주어지지 않았기 때문에 IPF가 있었다고 단정지을 만한 근거가 없다.
관련 이론
• 급성호흡곤란증후군
Reference
• Harrison 21e, pp.2225-2230