2번
[MD22]
0
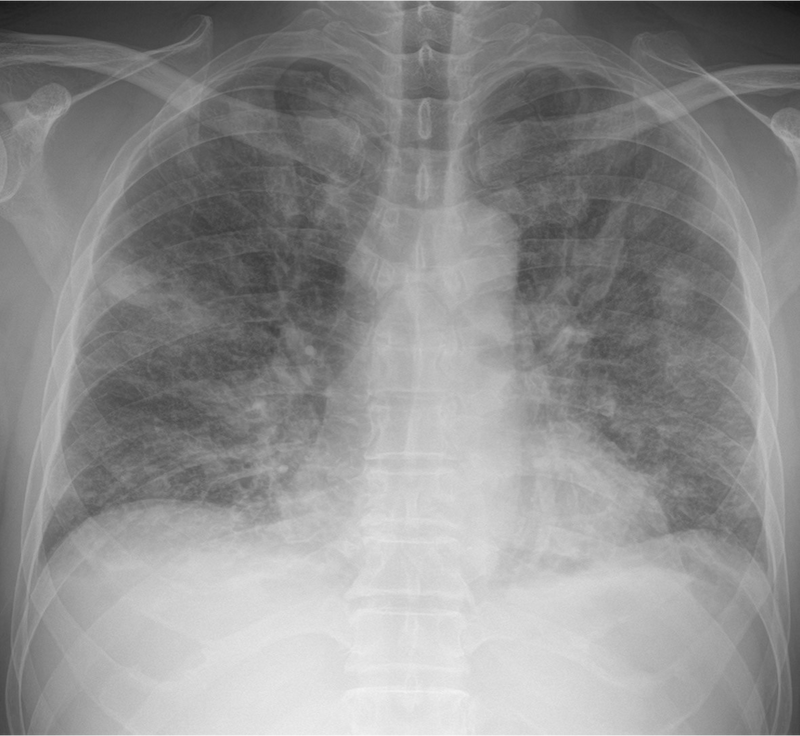
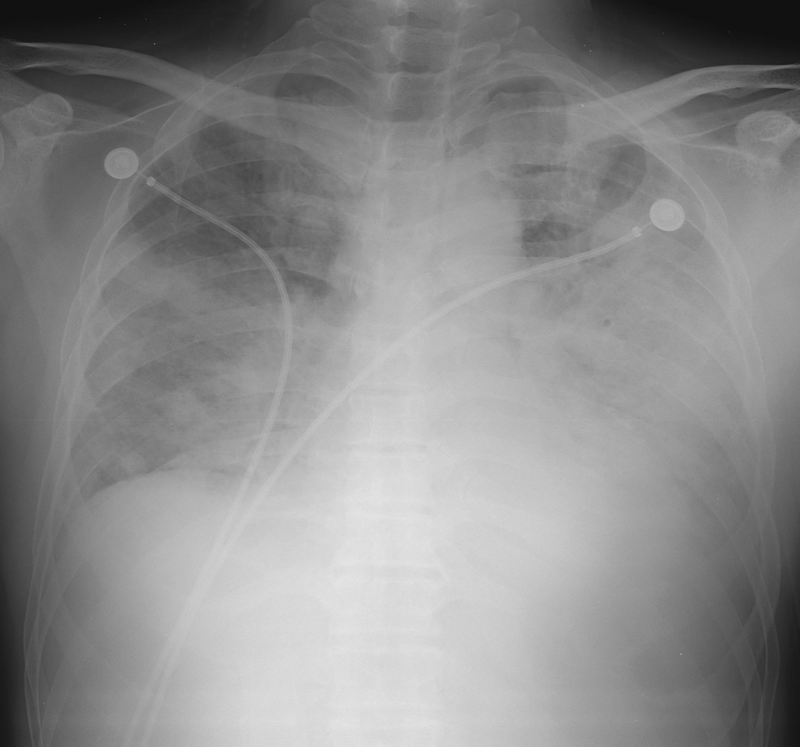
54세 남자가 2일 전부터 열이 나고 숨이 찬다며 병원에 왔다. 3일 전에 기침과 몸살이 있었고, 다음 날부터 열이 나고 숨도 차서 의원에서 진료를 받고 하루치 약을 복용하였지만 하루 전부터 숨이 더 찼다고 한다. 15년 전부터 고혈압으로 혈압강하제를 복용 중이다. 20갑 ∙ 년의 흡연자이다. 혈압 94/50 mmHg, 맥박 106회/분, 호흡 24회/분, 체온 38.1℃이다. 가슴 청진에서 양쪽 가슴에서 거품소리가 들린다. 양쪽 정강뼈앞 오목부종은 없다. 2일 전 의원에서 찍은 가슴 X선사진과 오늘 찍은 가슴 X선사진이다. 검사 결과는 다음과 같다. 진단은?
혈액: 혈색소 14.3 g/dL, 백혈구 17,800/mm3 (중성구 89%), 혈소판 121,000/mm3
동맥혈가스(대기호흡): pH 7.38, PaCO2 38 mmHg, PaO2 48 mmHg HCO3- 22 meq/L
정답률 92%
누적 풀이 횟수 1,400+
평균 풀이 시간46초
/
나의 풀이 시간0초
CC | M/54, 발열/호흡곤란(2d) |
Hx | HTN on 혈압강하제(15y) |
S/Sx | 기침/몸살(3d) → 발열/호흡곤란(2d) → 의원에서 약 복용 → 호흡곤란 악화(1d) V/S 94/50 106 24 38.1, 양쪽 rale |
Lab | WBC↑(neutrophil dominant) ABGA: PaO2 48 mmHg |
Img | 2일 전 CXR: Bilateral GGO 현재 CXR: Diffuse bilateral opacities |
Etc |
Imp: 급성 호흡곤란 증후군(acute respiratory distress syndrome, ARDS)
해설
Berlin definition을 만족하므로 ARDS로 진단한다.
• 54세 남자가 2일 전 시작된 발열과 호흡곤란을 주호소로 내원했다.
• 호흡기 증상이 3일 전에 시작되어 빠르게 악화되었다. 발열과 함께 저혈압, 빈맥이 있으므로 폐렴에 의한 패혈성 쇼크가 의심된다. Neutrophil-dominant leukocytosis가 있으므로 더욱 폐렴이 의심된다.
• CXR에서 bilateral opacity가 2일 전보다 악화되어 bilateral diffuse opacities가 보인다. 현재 pretibial pitting edema가 없으므로 해당 소견은 volume overload가 아닌 호흡기 질환 자체에 의해 발생한 것으로 보인다.
• ABGA상 PaO2가 48 mmHg로 매우 낮으며, 대기의 FiO2 0.2를 가정할 때 PaO2/FiO2 = 240 mmHg이다. PEEP/CPAP에 대한 단서가 없지만, 1) 1주 이내에 악화되는 호흡기 증상, 2) CXR/CT에서 bilateral opacity 소견, 3) 심부전/volume overload에 기인하지 않은 호흡부전, 4) PaO2/FiO2 < 300 조건을 만족하므로 ARDS의 가능성이 가장 높다.
Tip
ARDS 정리 | |
원인 | 폐렴, 패혈증, 흡인, 외상 등 |
진단 | Berlin definition 1) 1주 이내에 새로운/악화되는 호흡증상 2) CXR/CT에서 bilateral diffuse opacity 3) 심부전이나 체액 과부하(fluid overload)에 기인한 것이 아님 4) PaO2/FiO2 < 300 mmHg (PEEP/CPAP 5 mmHg 적용 후) |
치료 | 기계환기 1) 낮은 일회호흡량(tidal volume) 2) 낮은 고원부압력(plateau pressure) 3) 호기말양압(PEEP) 적용 4) 기타: 복와위(prone), steroid, ECMO 등 |
오답 선지
• 폐부종: 본 증례는 폐부종이 있으나, 단순 폐부종보다는 ARDS로 환자의 상태를 설명하는 것이 적절하다.
• 과민폐렴: 유기분진에 대한 노출로 인해 ILD pattern의 영상소견을 보이는 것이 특징적이다.
• 세로칸염: 본 증례는 폐실질에 opacity가 보인다.
• 폐고름집: Air-fluid level을 보이는 thick-walled cavity가 관찰된다.
관련 이론
• 급성 호흡곤란 증후군
Reference
• Harrison 21e, pp.2225-2230