진균 감염
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Fungal infections
진균 감염은 면역저하, AIDS, 당뇨 환자에서 흔히 발생한다. 칸디다증에서는 주로 면역저하 상태의 환자에서 특징적인 white plaque 사진을 보고 칸디다증의 impression을 잡은 후 치료로 항진균제(fluconazole, nystatin)를 고르는 문제가 출제되었다. 폐포자충폐렴에서는 CD4 T cell count가 매우 낮은 환자에서 GGO가 보이는 폐 CT를 제시하고 치료로 TMP-SMX를 고르는 문제가 출제되었다. Aspergillosis와 mucormycosis는 감별 포인트와 각각의 치료를 알아두자.
1. 칸디다증(candidiasis)
1) 개요
(1) 원인: Candida albicans(m/c), C. tropicalis, parapsilosis, glabrata, krusei 등
(2) 구강, 위장관, 여성 생식기 등의 normal flora: 점막 침범시 기회감염
(3) 위험요인
① 항생제 투여: Candida 증식을 억제하던 기타 normal flora 감소
② 면역력 저하: DM, steroid, 면역억제제, 항암제 등
③ 기타 점막 침범: 도뇨관, 수술, 외상, 화상 등
2) 임상양상
(1) Mucocutaneous candidiasis
① 구강 칸디다증(아구창, oral thrush): White plaques on oral mucosa
② 음문질염(vulvovaginitis): 흰색/우유찌꺼기 양상의 질분비물, 가려움증
③ 식도 및 위장관 칸디다증(esophageal/GI candidiasis)
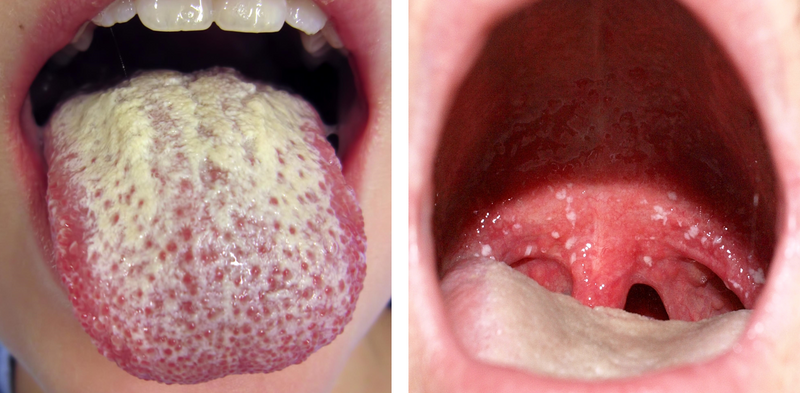
Oral thrush: White plaques
(2) Deeply invasive candidiasis: 칸디다혈증, catheter related infection, 내부 장기 침범(눈, CNS, 심장 등)
3) 진단
(1) 점막 칸디다증: Wet smear, KOH smear(pseudohyphae or hyphae 관찰)
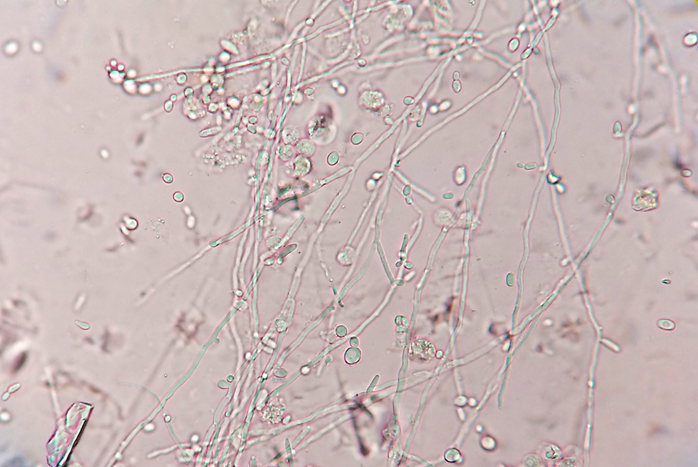
Candida with pseudohyphae
(2) 전신적 칸디다증: 배양 (CSF, 관절낭액, 소변 등)
4) 치료
(1) 구강: Fluconazole, clotrimazole, nystatin C
(2) 외음부, 질: Fluconazole PO, -azole 크림
(3) 칸디다혈증(Candidemia)
① 1st line: Echinocandin(caspofungin, micafungin 등)
② Echinocandin 투여 후 susceptibility test 후 가능하면 fluconazole로 변경
③ Candida 종류에 따라 voriconazole도 고려
(4) C. glabrata, C. krusei: Caspofungin, amphotericin B
2. 폐포자충폐렴(Pneumocystis pneumonia, PCP)
1) 개요
(1) 원인: Pneumocystis jirovecii
① 감염 경로: 공기감염, 대인감염 가능 (ubiquitous)
② 면역저하자에 한정되어 폐에 기회감염을 일으킴 (정상면역에서는 감염 X)
(2) 위험군: 면역저하자
① HIV 감염: 특히 CD4+ T cell count < 200/μL일 때
② 면역억제 치료: Steroid, 항암화학요법, 장기이식 환자
③ 기타 선천성/후천성 면역 결핍
2) 임상양상
(1) 주호소
① 발열
② 호흡기 증상: 마른 기침, 호흡곤란 → 호흡부전 및 사망에 이를 수 있음
(2) 기타 양상: O2 saturation↓, 드물게 림프절, 간, 비장 침범
3) 검사소견
(1) 혈액검사: 비특이적 (LDH↑ - 폐손상의 결과)
(2) 영상검사
① CXR: Perihilar, symmetric한 diffuse bilateral interstitial infiltrates
② CT: Bilateral diffuse GGO infiltration, emphysematous change도 가능
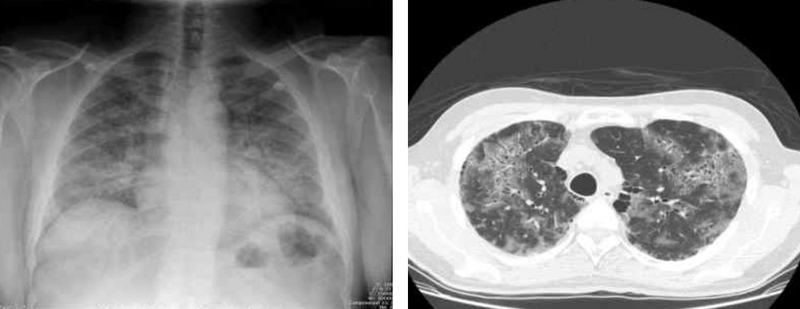
Bilateral diffuse GGO 소견이 관찰됨
4) 진단
(1) Gomori’s methenamine silver(GMS) stain: 진균이 검게 염색됨
(2) DNA PCR, 면역화학염색 등
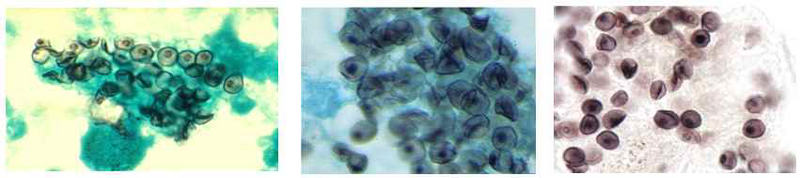
GMS stain: 검게 염색된 Pneumocystis jirovecii
5) 치료 및 예방
(1) 1차 약제: Trimethoprim-sulfamethoxazole(TMP-SMX) PO/IV 2~3주
(2) 2차 약제: Atovaquone, clindamycin + primaquine 등
(3) 스테로이드: 면역저하 & moderate~severe 증상시 염증을 줄이기 위해 TMP-SMX와 2~3주 병용
(4) 예방: CD4+ T cell count < 200/μL인 HIV(+) 환자에게서 예방적 TMP-SMX 사용
3. 아스퍼질루스증(Aspergillosis)
1) 개요
(1) 원인: Aspergillus spp. (A. fumigatus m/c)
① 감염 경로: 포자 흡입 (ubiquitous)
② 면역저하자에 한정되어 폐에 기회감염을 일으킴 (정상면역에서는 감염 X)
(2) 병태생리
① Blood vessel invasion → thrombosis → infarction / Dissemination
② 주로 폐실질 침범 or 손상된 기관지나 공동에 집락 형성
(3) 위험군: 면역저하자 (면역 정상인 상태에서는 드묾)
2) 임상양상
(1) Invasive aspergillosis
① 발열, 호흡곤란, 기침/객혈, 흉부 불편감 등
② 80% 폐 침범 / 나머지는 부비동, 전신감염 등
(2) Aspergilloma(fungal ball): 호흡기 파트 ‘폐결핵’ 단원의 ‘진균종’ 참고
① 기침, 쌕쌕거림, 피로 등
② 대량 객혈: 가장 심각한 합병증
(3) Allergic bronchopulmonary aspergillosis(ABPA)
① A. fumigatus에 의한 hypersensitivity reaction I, III, IV
② 천식 증상(호흡곤란, 쌕쌕거림 등), 갈색 가래
③ 검사소견: Eosinophilia, total IgE↑, skin prick test(+), specific IgE & IgG(+)
(4) 기타: 기관지, CNS, 부비동, 심내막, 피부 등 침범
3) 검사소견
(1) CT
① Invasive aspergillosis: Halo sign
② Aspergilloma: Air-crescent sign
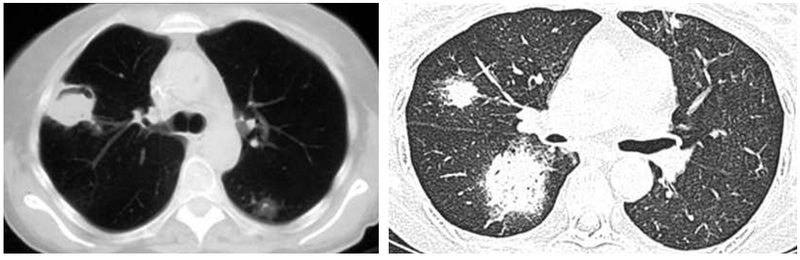
Air-crescent sign (좌) / nodular consolidation, halo sign (우)
(2) 현미경 소견: Uniform, regularly septated hyphae, 예각으로 분지
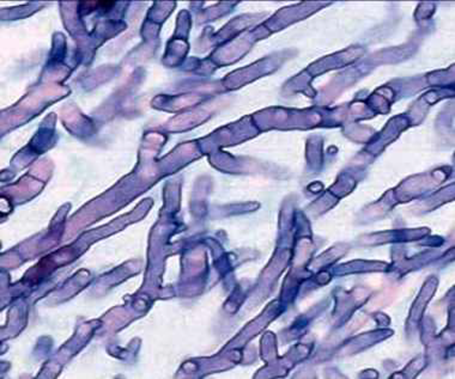
4) 진단: Aspergillus antigen test(galactomannan 등), 배양검사, 조직검사
5) 치료
(1) Invasive aspergillosis
① 1차 치료: Voriconazole, isavuconazole
② 2차 치료: Amphotericin B, caspofungin, posaconazole, micafungin
(2) Aspergilloma
① 1차 치료: 수술적 절제
② 2차 치료: Itraconazole, voriconazole, intracavitary amphotericin B
③ 대량 객혈: 기관지동맥 색전술(BAE)
(3) ABPA: 장기적 치료
① 1차 치료: Itraconazole
② 2차 치료: Voriconazole, posaconazole
4. 털곰팡이증(Mucormycosis)
1) 개요
(1) 원인: Rhizopus, Rhizomucor, Cunninghamella spp.
(2) 위험군: 면역저하자 (uncontrolled DM, 이식, 암, antifungal prophylaxis 등)
2) 임상양상
(1) Rhino-orbital-cerebral disease: m/c
① 부비동에서 시작해 매우 빠르게 조직 괴사를 일으키며 진행
② 기타 증상: 미열, 코피, 시야 이상 등
(2) 호흡기 질환: 대부분 폐렴 (2nd m/c)
① Severe tissue-destructive pneumonia → necrosis, cavitation, hemoptysis
② 발열, 호흡곤란, 기침, 흉통 등
(3) 기타: 피부, GI, 전신 침범 등
3) 진단
(1) Culture of blood and CSF: 대개 negative
(2) 조직검사: Broad, pleomorphic, non-septate hyphae, 직각 또는 둔각으로 분지
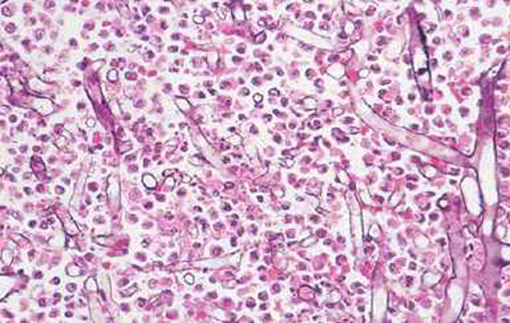
4) 치료: 예후 매우 나쁨(95% 이상 사망), 치료하지 않으면 수 시간~수 일 내 사망
(1) 위험인자 조절: 당 조절, steroid 중단
(2) 수술적 debridement: 이환된 부위를 눈, 뇌 가리지 않고 광범위하게 제거
(3) 항진균제: Amphotericin B (1st line), posaconazole 등
Harrison 21e, pp.1671-1696
이미지: Oral candidiasis 1, 2, Candida