갑상샘 총론
이론과 하이라이트 히스토리를 확인 할 수 있어요.
갑상샘 질환은 내분비 파트에서 당뇨와 함께 가장 중요도가 높고, 양도 많은 부분이다. 크게 갑상샘중독증, 갑상샘기능저하증, 갑상샘결절로 분류할 수 있다. 각 질환의 임상양상을 통해 질환을 의심하고, 각 질환의 감별진단에 대해 집중적으로 공부하면 된다. 특히 여러 진단 알고리즘을 단순히 외우기보다 이해하는 것이 중요하다. 본 단원은 국시에 직접적으로 출제되지는 않으나, 갑상샘 질환을 이해하기 위해 필수적인 내용들이다.
1. 갑상샘호르몬(thyroid hormone, TH)
1) 갑상샘 조직학
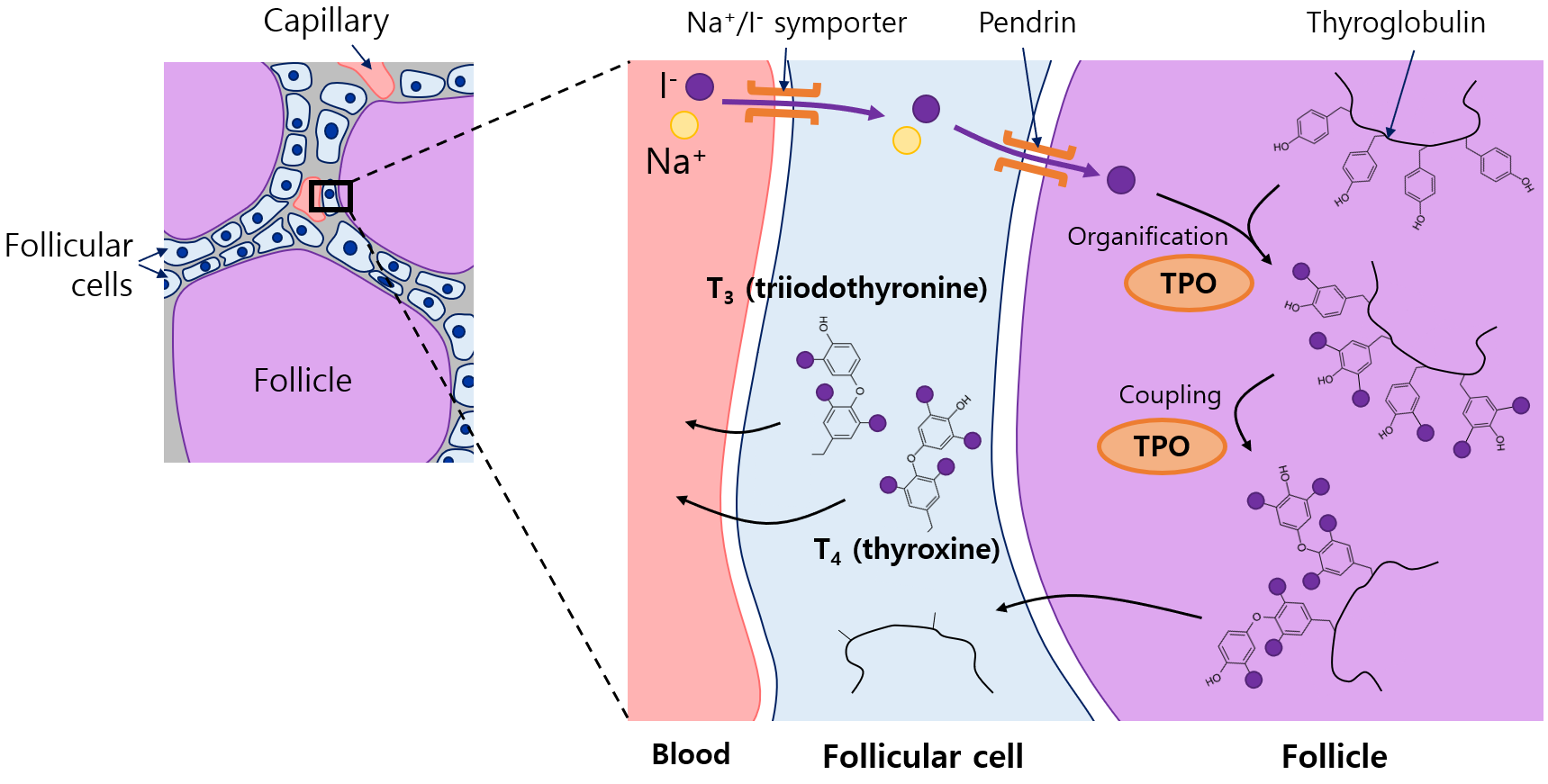
(1) 다수의 여포(follicle)과 여포를 둘러싸는 여포세포(follicular cell)로 이루어져 있음
(2) 여포: 단백질 성분이 많은 fluid로 차 있음(특히 thyroglobulin)
(3) 여포세포: Apical 쪽은 여포와, basolateral 쪽은 모세혈관과 맞닿아 있음
2) 합성
(1) Iodine uptake: 혈중 I-가 여포세포로(Na+/I- symporter), 이후 여포로(pendrin) 이동
(2) Organification: I-가 산화된 후 여포 내 thyroglobulin(Tg)와 결합 → MIT(monoiodotyrosine), DIT(diiodotyrosine) 생성
(3) Coupling: MIT, DIT가 결합해 T3(triiodothyronine), T4(thyroxine) 생성
• 위 (2), (3)은 갑상샘과산화효소(thyroid peroxidase, TPO)에 의해 매개됨
(4) Storage and release: T3, T4는 Tg와 결합된 채 여포세포로 이동 → 이후 Tg와 분리되어 분비
3) 수송
(1) 단백질 결합 상태: > 99%
• Thyroxine-binding globulin(TBG), transthyretin, albumin 등에 결합
• 단백질에 결합되어 있지 않으면 매우 빠르게 대사되어 고갈됨
(2) 유리 상태: < 1%
• 세포에 작용하기 위해서는 단백질에서 유리되어야 함
4) 작용
(1) Deiodination: T4 → T3 변환
• 혈액 내에는 T4가 T3보다 많으나, T3의 활성도가 더 높음 → 말초 세포에서 T4가 T3로 변환되어 사용됨
(2) 세포핵 내부의 TH receptor(TR)에 결합
(3) 효과: 전신의 대사를 증가시키는 작용 (기초대사율↑)
① 산소소모량↑, 발열 촉진
② 심혈관계: 맥박수↑, 심박출량↑, 전신혈관저항↓ → SBP↑, DBP↓
③ 골격계: 성인 골감소증 유발(골흡수↑)
④ 대사: Gluconeogenesis, lipolysis, ketogenesis, proteolysis↑
⑤ 태아/소아: CNS, 골격계 발달에 중요한 역할
2. 시상하부-뇌하수체-갑상샘 축(HPT axis)
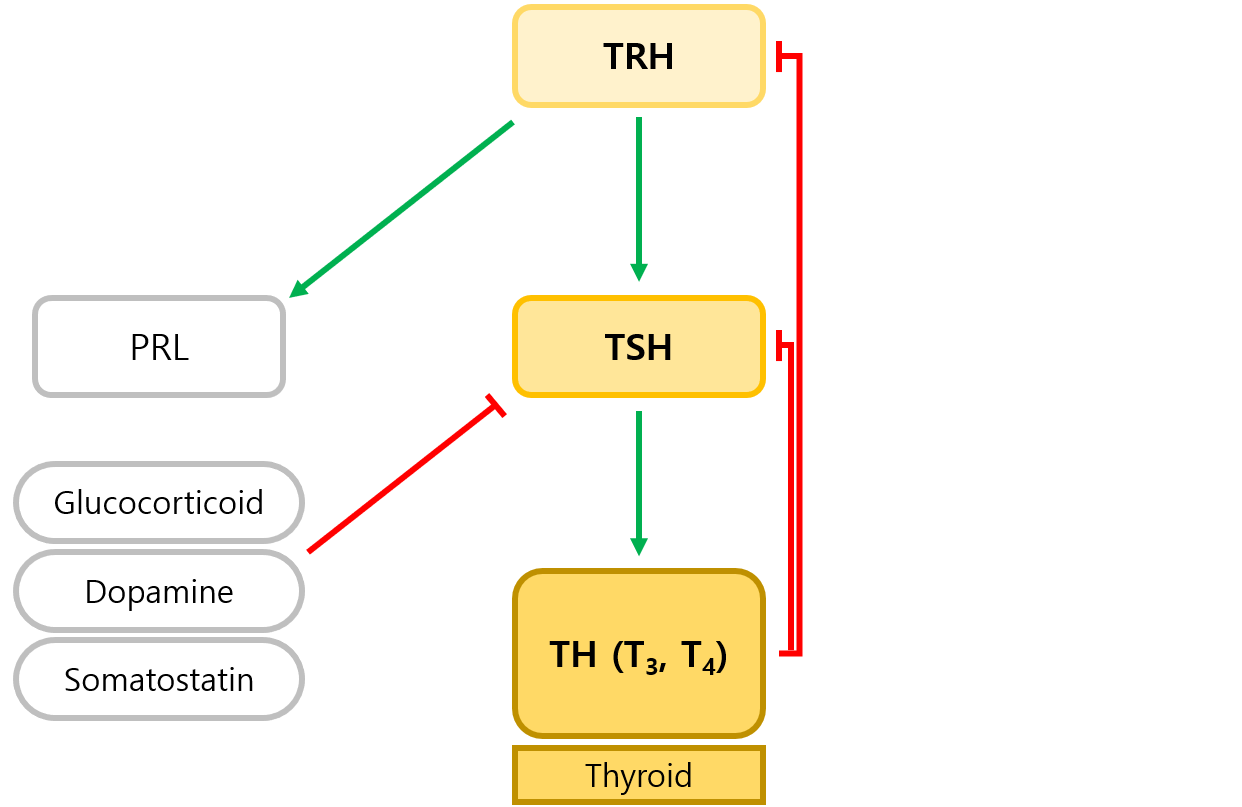
1) 시상하부: 갑상샘자극호르몬방출호르몬(thyrotropin-releasing hormone, TRH)
(1) 뇌하수체의 TRH receptor에 결합해 TSH 분비를 자극
(2) 뇌하수체의 prolactin 분비를 자극하기도 함 (∴ hypothyroidism이 hyperprolactinemia의 원인이 될 수 있음)
2) 뇌하수체: 갑상샘자극호르몬(thyroid-stimulating hormone, TSH)
(1) 갑상샘의 TSH receptor에 결합해 TH 분비를 자극
(2) 구조: α subunit + β subunit
① α subunit: FSH, LH, hCG와 같은 부분 (→ 위 세 호르몬의 농도가 높을 경우 TSH처럼 작용해 TH 분비를 유도하기도 함)
② β subunit: FSH, LH, hCG와 다른 부분 (= TSH에 특이적인 부분)
(3) TSH 분비를 억제하는 물질: Glucocorticoid, dopamine, somatostatin (평상시보다는 약물로 투여될 경우에 억제함)
3) 갑상샘: 갑상샘호르몬(thyroid hormone, TH, T3/T4)
(1) 말초 세포의 TH receptor에 결합해 전신 대사량을 관리
(2) 시상하부, 뇌하수체의 TH receptor에 결합해 TRH, TSH 분비를 억제 (negative feedback)
3. 임신 중 변화
임신 중 발생하는 생리적인 변화는 갑상샘 기능, 호르몬 수치에 영향을 미친다. 태아는 약 임신 10주까지는 전적으로 모체의 TH에 의존하기 때문에 임신 전후로 갑상샘 질환을 선별하여 적절한 치료를 하는 것이 매우 중요하다.
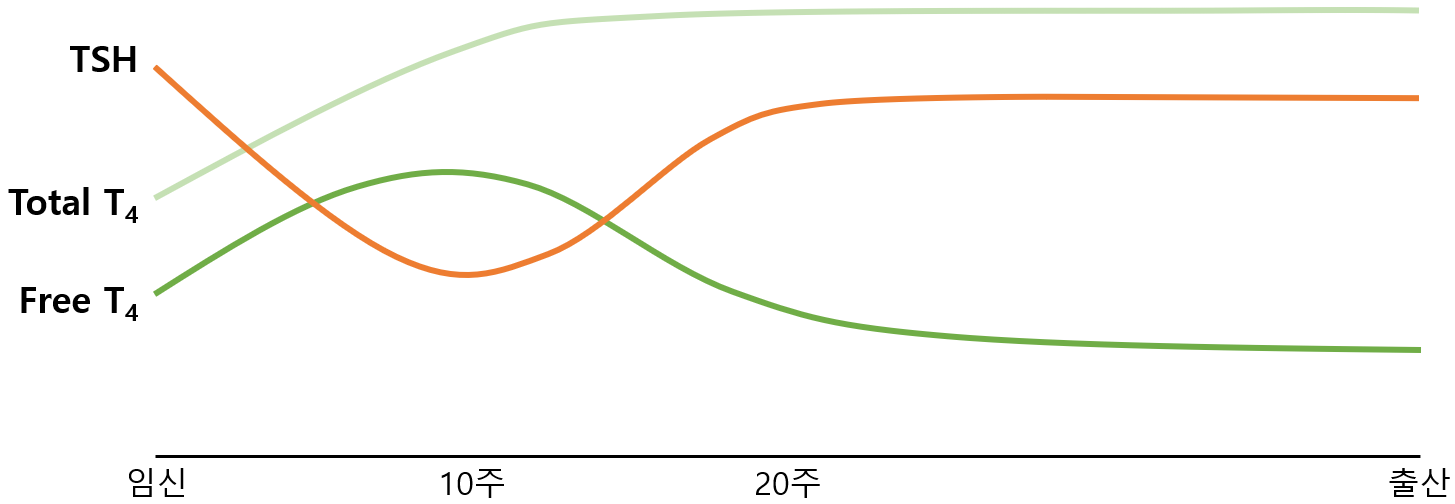
1) 임신 제1삼분기: 일시적인 hyperthyroidism(TSH↓, fT4↑)
(1) 임신 초기에는 혈중 hCG 농도가 매우 높음 → hCG와 TSH의 구조가 유사해 hCG가 갑상샘을 자극
(2) 따라서 fT4 증가 → fT4의 음성피드백에 의해 TSH 감소
* 이러한 일시적인 hyperthyroidism이 임신 초기의 입덧 및 hyperemesis gravidarum과 연관되어 있다고 추정된다.
2) 임신 제2~3삼분기
(1) TSH: 임신이 진행되며 hCG 감소 → 점차 증가하여 임신 전 수치와 유사해짐
(2) fT4: 아래 기전에 의해 감소
① 임신이 진행되며 hCG 감소
② 태반의 type III deiodinase에 의해 불활성화
③ 신장 GFR이 증가하며 소변의 iodine 배설량 증가
(3) Total T4: 임신 중 높은 estrogen에 의해 thyroxine-binding globulin 증가 → total T4 증가
3) 임신 중 갑상샘기능저하증
(1) 산모의 2%에서 subclinical hypothyroidism 발생
(2) 산모의 0.5%에서 clinical hypothyroidism 발생
(3) 갑상샘기능저하증으로 치료중일 경우 임신 중에는 약 50% 증량 필요 (‘갑상샘기능저하증’ 참고)
Harrison 22e, pp.3020-3027