갑상샘기능저하증
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Hypothyroidism
거의 매년 빠지지 않고 출제되는 부분이다. 임상양상이 전신적으로 매우 다양하게 나타날 수 있다. 문제에서 여러가지 임상양상이 주어진다면 매우 쉽지만, 반대로 변비, 우울 등의 임상양상이 주어진다면 갑상샘기능저하증을 생각하기 어려울 수도 있기 때문에 임상양상을 완전히 알아두어야 한다. 갑상샘 기능저하증의 진단과 진단을 위한 검사(갑상샘 기능 검사 등), 치료(레보티록신), 감별진단 알고리즘이 중요하다. 또한 subclinical hypothyroidism에서 치료가 필요한 경우를 잘 알아두어야 한다.
1. 갑상샘기능저하증
1) 정의: 갑상샘의 호르몬 합성 및 분비 저하로 인해 혈중 T3, T4 농도가 감소하여 나타나는 임상적, 생화학적 증후군
2) 원인
일차성 (Primary) | Autoimmune | Hashimoto’s thyroiditis(m/c), atrophic thyroiditis |
Iatrogenic | 131I 치료, thyroidectomy, RTx | |
Drug | Li, 항갑상샘제, I- excess(조영제, amiodarone) | |
I- deficiency | ||
선천성 갑상샘 기능 저하증 (합성 장애, 갑상샘 무형성증 등) | ||
침윤성 질환 | Riedel’s thyroiditis, amyloidosis 등 | |
일과성 (Transient) | 무통성 갑상샘염(autoimmune, postpartum) | |
아급성 갑상샘염(viral) | ||
Graves’ disease: RAI 또는 수술 후 | ||
이차성 (Secondary) | Hypopituitarism | Sheehan’s SD, tumor, radiation, etc. |
Hypothalamic | Tumor, trauma, infiltration 등 | |
Isolated TSH deficiency | ||
3) 임상양상
(1) 증상
① Metabolism 저하: 피로, 위약감, 추위 불내성, 체중 증가(식욕 감소)
② 변비: TH의 감소가 gut motility의 감소를 유발
③ 집중력/기억력 저하, 우울: TH는 인지기능 발달 및 유지에 주요한 역할을 함
④ 월경과다, 쉰 목소리 등
(2) 징후
① 건조하고 거친 피부
② 점액수종: 얼굴 부종, 눈꺼풀 점액수종, non-pitting pretibial edema)
③ 갑상선비대(goiter): TSH가 갑상샘을 지속적으로 자극 → hyperplasia
④ 기타: 미만성 탈모, 서맥, 이완기 고혈압, 건반사 지연
4) 진단
(1) 갑상샘기능검사: TSH, fT4
① TSH: 진단뿐만 아니라, 1차성 갑상샘기능저하증의 치료 평가에도 유용
• TSH ↑: Primary hypothyroidism
• TSH ↓: Secondary hypothyroidism (T3, T4 부족한데 TSH가 충분히 분비 X)
② fT4↓, T3↓, 방사성요오드섭취율(RAIU)↓
* 주로 두 가지를 동시에 측정하지만, 한 가지만 고른다면 TSH를 먼저 보아야 한다. TSH는 체내 갑상샘호르몬 정도를 가장 예민하게 반영하는 항목으로 가장 중요하다.
(2) 갑상샘 기능 저하증의 접근
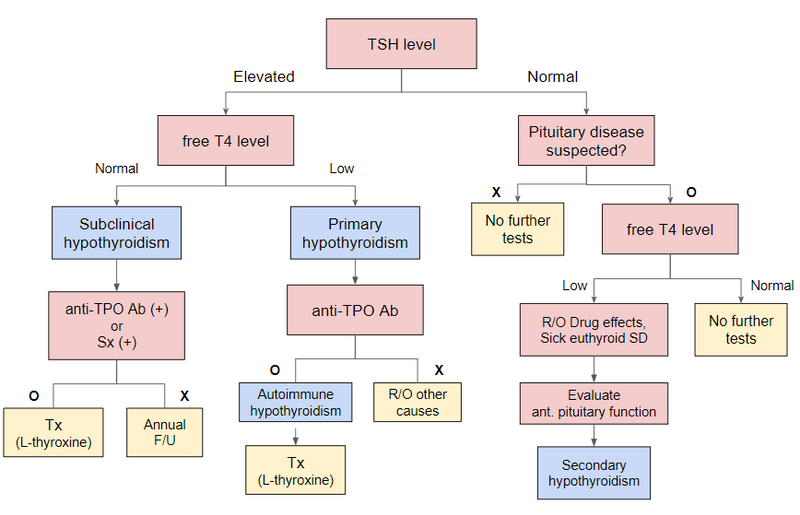
5) 치료
(1) Levothyroxine(T4), liothyronine(T3) 등 갑상샘호르몬제제
① 반감기가 길어(7일) 안전하게 사용 가능한 레보티록신을 가장 많이 사용
② 치료 효과 판정: 2개월 후 TSH, fT4 측정 (증상 회복은 2개월보다 오래 걸림)
• Primary hypothyroidism: TSH로 측정 (높으면 증량, 낮으면 감량)
• Secondary hypothyroidism: fT4로 측정 (TSH 분비에 이상이 있기 때문)
③ 치료가 불충분할 경우: Levothyroxine을 감소시키는 요인 확인
• PPI, estrogen/SERM, 소장 malabsorption 등
• 원인 약제 중단 후 TSH/fT4 재측정
• 복약 순응도 확인 → 순응도 좋음에도 불충분한 경우 증량 후 f/u
* 참고: Levothyroxine은 T4 제제로, 체내에서 필요에 따라 T3로 전환되므로 실제 효과를 갖는 T3 농도를 균일하게 유지할 수 있는 약물이다. 장기간 사용해도 뚜렷한 부작용 없으므로 가장 많이 사용된다.
(2) 부작용: Iatrogenic thyrotoxicosis, 골밀도↓, 빈맥, 심방세동 등
(3) 임신 중 갑상샘기능저하증 (참고: 임신 중 변화)
• 임신 중 TH 부족시 태아 신경 발달, growth 등에 심각한 악영향을 미침
• Hypothyroidism 환자가 임신한 경우 thyroid hormone 요구량이 증가하여 임신 중에는 레보티록신 용량을 약 50%가량 증량해야 함. (출산 후에는 이전 용량 투여)
2. 점액부종혼수(myxedema coma)
1) 정의: 장기간 치료하지 않은 hypothyroidism 환자(주로 노인)에서 의식 저하, 저체온을 포함한 multiple organ의 기능 저하로 인한 심각한 임상양상
2) 유발인자
(1) 추위 노출
(2) Hypoventilation 유발 요인: 진정제, 마취제, 항우울제, 폐렴, HF, MI, 패혈증 등
3) 임상양상
(1) 주호소: 의식저하(혼미, 혼수), 경련
(2) 기타 증상 및 징후
① 저체온: 23°C까지 가능
② BP↓, PR↓, RR↓(→ respiratory acidosis)
③ Dilutional hypoNa, hypoglycemia
* Adrenal crisis와 유사한 임상 양상이 나타나는데, 갑상샘 관련 Hx와 저체온이 보다 뚜렷하게 주어진다.
4) 치료
(1) IV Levothyroxine(T4) ± Liothyronine(T3)
• Myxedema coma에서 T4 → T3 conversion에 장애가 발생하기 때문
(2) External warming (BT < 30°C인 경우)
(3) 보존적 치료: IV hydrocortisone, 호흡보조, hypertonic saline, IV glucose 등
3. Subclinical hypothyroidism
1) 정의: TSH 증가해 있으나 fT4 정상인 경우 (‘갑상샘 기능 검사의 해석’의 3번 참고)
2) 치료: Levothyroxine 투여 적응증이 확립된 바는 없으나, 전반적으로는 아래와 같음
(1) Levothyroxine 투여가 선호되는 상황
① TSH > 10 mU/L
② 유증상
③ 관상동맥질환/심부전, 이상지질혈증
④ 임신 중 or 임신 예정
(2) Levothyroxine 투여가 선호되지 않는 상황
• 고령(> 65~70세): 갑상샘중독증이 더 위험할 수 있음
* Harrison 21e(2022)와 ATA guideline(2014)은 levothyroxine 투여 적응증을 다소 넓게 잡고 있으나, 대한갑상선학회 가이드라인(2023)은 훨씬 엄격하여, < 70세 + TSH > 10 mIU/L + (관상동맥질환 or 심부전 or 이상지질혈증)일 경우에만 levothyroxine을 투여할 것을 권고하고 있다.
* 산모의 subclinical hypothyroidism에 대한 levothyroxine 투여 필요성에 대해서는 논란이 있다. Harrison 21e와 ATA guideline(2017), 대한갑상선학회 가이드라인(2023)은 치료를 권고하며, Williams 26e(2022)는 다소 모호하기는 하나 치료에 대해 부정적인 뉘앙스로 서술하고 있으며, ACOG practice bulletin #223(2020)은 치료가 필요하지 않다고 주장하고 있다. 산모의 subclinical hypothyroidism에 대해 국시와 임종평에 각각 1차례씩 출제된 바가 있는데, 둘 다 levothyroxine이 정답이었다. 한 문제는 피로 등의 증상이 명확했으며 보기에 경과관찰도 주어진 증례였고, 다른 문제는 goiter 외에는 무증상이었으며 보기에 경과관찰이 없었다.
Harrison 21e, pp.2933-2938