당뇨의 치료
이론과 하이라이트 히스토리를 확인 할 수 있어요.
당뇨 파트에서 가장 많이 출제되는 부분이다. T2DM은 경구혈당강하제(특히 metformin), T1DM은 인슐린 치료가 주가 되며 metformin과 인슐린이 답으로 자주 출제된다. 최근에는 metformin을 사용할 수 없는 경우 처방할 2차 약제를 묻는 문제가 출제되고 있어, 환자의 과거력과 동반질환에 따라 적절한 약물을 선택할 수 있도록 각 약물의 금기와 부작용을 자세히 알고 있어야 한다. 최근 SGLT-2 inhibitor가 당뇨뿐만 아니라 심부전, 만성신부전으로 적응증이 확대되고 있어 빈출되므로 더 꼼꼼히 알아두어야 한다.
1. 개요
1) 당뇨 치료의 목적
(1) Hyperglycemia 관련 증상 조절
(2) 당뇨에 의해 발생할 수 있는 합병증 예방 (미세혈관합병증, 대혈관합병증 등)
2) 치료 monitoring 지표: HbA1c (혈색소의 당화 정도)
• 지난 3개월 간의 당 조절 정도를 알 수 있음 (적혈구 수명이 3개월)
3) HbA1c 목표: 일반적인 성인 기준
(1) T1DM: HbA1c < 7.0%
(2) T2DM: HbA1c < 6.5%
* 중증저혈당 과거력, 진행된 혈관합병증, 짧은 기대 여명, 고령 등 다양한 요소를 고려해 목표를 개별화해야 한다.
4) HbA1c 외 목표: 심혈관질환의 risk factor를 함께 조절해야 함
* LDL 목표치는 이후 이상지질혈증 파트에서도 중요하게 다루고 문제에서 출제되는 부분이다. 이외 수치는 국시에는 출제되지 않으나 실제 임상 진료에서는 중요한 부분이기 때문에 해당 링크에 첨부한다.
2. 생활습관 교정(lifestyle modification)
당뇨병 전단계 환자에서 1차적으로 권고되는 치료법이며, 당연히 DM 환자도 따라야 한다.
1) 식사요법
(1) 탄수화물: 섬유질이 풍부한 형태로 섭취 (당류는 제한)
(2) 단백질: 제한할 필요 없음
(3) 지방: 포화/트랜스지방 식품을 불포화지방 식품으로 대체
(4) 염분: ≤ 2.3 g/day로 제한
(5) 음주: 가급적 금주 권고
2) 운동요법
(1) 중강도의 유산소 운동 권고 + 금기 없다면 주2회 이상 근력운동
(2) 최소 운동 권장량: 주 3회 이상, 150분 이상 (연속 이틀 이상 쉬지 X)
(3) 적정 맥박수: 최대 맥박수(220-나이)의 50~75%
* 말초신경병증, 증식성망막병증, 자율신경병증, 조절되지 않는 고혈압 등이 있는 경우 운동에 의한 합병증, 부상의 위험이 높아 위 질환에 대한 검사 시행 후 운동요법 시행
3) 체중 감량: BMI ≥ 23 kg/m2일 경우 5~10% 체중감량 권고
4) 예방접종: 인플루엔자, 폐렴구균, COVID-19 접종 권고
* 당뇨병 전단계 + BMI ≥ 23 kg/m2일 경우 T2DM 예방을 위해 metformin을 투여할 수 있다.
3. 경구혈당강하제, 주사제
1) Sulfonylurea: Gliclazide, glipizide, glimepiride
(1) 기전: β cell의 insulin 분비 증가
(2) 부작용: 체중증가(insulin의 anabolic effect), 저혈당(insulin 과분비)
2) Meglitinide: Repaglinide, nateglinide
(1) 기전: β cell의 insulin 분비 증가
(2) 부작용: 체중증가, 저혈당
3) Biguanide: Metformin
(1) 기전: 간의 glucose 생성 감소
(2) 부작용: 소화기 증상(오심/구토/설사/변비 등), vit. B12 결핍
(3) 금기: 중증 CKD(eGFR < 30), 요오드-조영제 사용 CT 촬영시 주의
4) SGLT-2 inhibitor: Dapagliflozin, empagliflozin
(1) 기전: 신장의 포도당 재흡수 채널(SGLT-2) 억제 → 포도당의 소변 배출 증가
(2) 부작용: 체중감소, 요로감염, euglycemic DKA
5) GLP-1 receptor agonist: Dulaglutide, liraglutide, exenatide
(1) 기전: Glucagon 감소, glucose-dependent insulin 분비 증가
(2) 부작용: 체중감소, 위배출 억제
* 이 리스트에서 유일한 주사제로도 투여할 수 있는 약제이다.
** Insulin 분비를 증가시키지만, glucose-dependent insulin의 증가이므로 저혈당이나 체중증가가 발생하지 않는다.
6) DPP-4 inhibitor: Saxagliptin, sitagliptin, linagliptin
(1) 기전: Glucagon 감소, glucose-dependent insulin 분비 증가
(2) 부작용: 거의 없음
(3) 금기: 심부전
7 Thiazolidinedione: Pioglitazone, lobeglitazone
(1) 기전: 말초의 insulin 저항 감소, 간의 glucose 생성 감소
(2) 부작용: 체중증가, 부종, 골절
(3) 금기: 심부전
8) α-glucosidase inhibitor: Acarbose, voglibose, miglitol
(1) 기전: 장에서 다당류의 소화/흡수 감소
(2) 부작용: 소화기 증상(오심/구토/설사/변비 등)
9) 주요 부작용 정리
저혈당 | Sulfonylurea, meglitinide |
체중 감소 | GLP-1RA, SGLT2i |
체중 증가 | Sulfonylurea, meglitinide, TZD |
GI 증상 유발 약제 | Metformin, α-glucosidase-i, GLP-1RA |
심부전 금기 약제 | TZD(edema 유발), DPP-4i |
식후 혈당 조절 약제 | GLP-1RA, DPP-4i, α-glucosidase-i, meglitinide |
4. 인슐린(insulin)
1) 생리적인 인슐린 분비 패턴과 유사하게 투여하는 것을 목표로 함
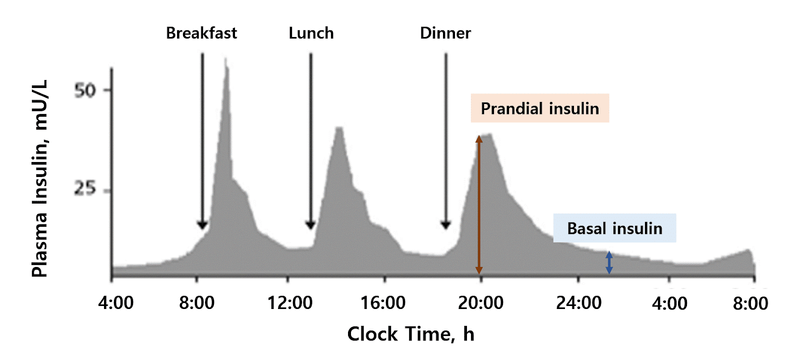
(1) 식후 인슐린: 탄수화물 intake, 정상적인 glucose utilization, storage 조절
(2) 기저 인슐린: Glycogenolysis, gluconeogenesis, lipolysis, ketogenesis 조절
2) 종류
작용시간 | Peak | 약명 |
식후 인슐린 (prandial) | ||
초단기작용 (rapid) | 1~2시간 | Lispro, Aspart, Glulisine |
단기작용 (short) | 2~3시간 | Regular insulin |
기저 인슐린 (basal) | ||
중기작용 (intermediate) | 5~8시간 | NPH insulin |
장기작용 (long) | 없음 | Glargine, Detemir, Degludec |
3) 투여 방법
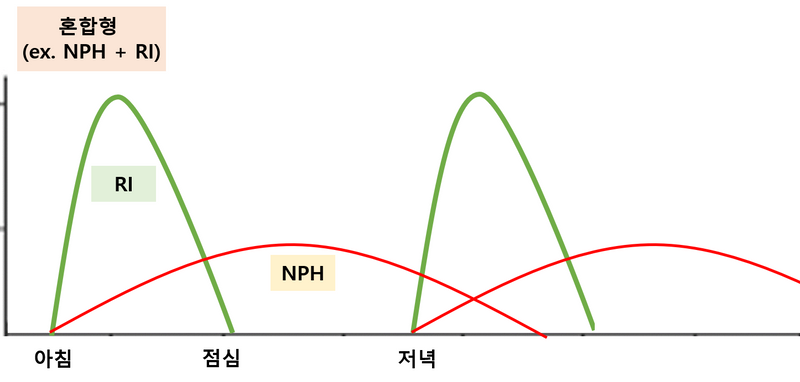
(1) 혼합형인슐린: 속효성 + 중간형 인슐린이 섞인 혼합제제 주사
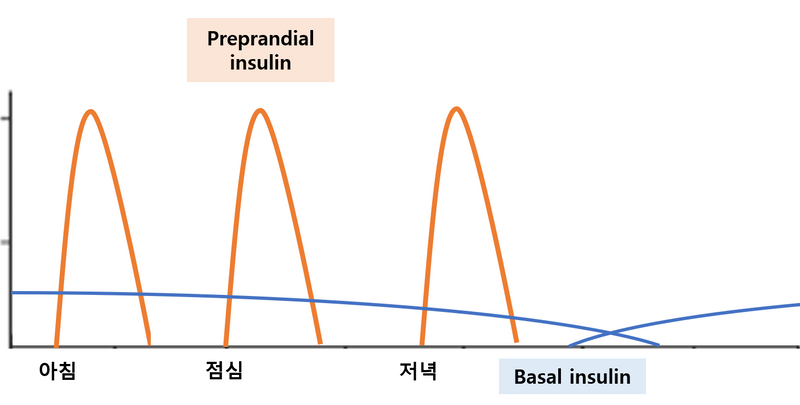
(2) Basal+Bolus : 초속형 + 지속형 인슐린이 섞인 혼합제제 주사
(3) CSII(continuous subcutaneous insulin infusion): 기계가 자동으로 투여
4) 부작용
(1) 저혈당(m/c): 저혈당 단원 참고
(2) Rebound hyperglycemia: 소모기 현상(Somogyi phenomenon)
① 기전: Insulin 과다 → 저혈당 → 혈당 늘리는 호르몬 → 아침 고혈당
② 감별진단: 새벽 현상(dawn phenomenon)
분류 | 소모기 현상 | 새벽 현상 |
기전 | Insulin 과다 → 저혈당 → 혈당 늘리는 호르몬 → 아침 고혈당 | 야간 GH/카테콜아민 ↑ (생리적 현상) → 상대적으로 insulin 부족 → 아침 고혈당 |
3AM 혈당 | 저혈당 | 정상 or 고혈당 |
치료 | Basal insulin 감량 자기 전 간식 | Insulin 증량 |
(3) 인슐린 과민성, 주사 부위 부작용, 체중증가 등
5. T1DM의 약물요법
T1DM은 insulin 생성이 아예 없으므로 외부 공급이 반드시 필요하다.
1) 다회 인슐린 주사요법
(1) 초속효성 + 지속성 조합: 식후 초속효성 insulin을 사용해야 저혈당 위험이 낮음
(2) 최대한 생리적인 인슐린 분비 패턴과 유사하게 투여하는 것이 목표
2) 인슐린 펌프: T1DM 환자에게서는 반드시 고려
3) Honeymoon period: T1DM에서 인슐린 시작 후 일시적으로 나타나는 호전 시기
(1) β cell이 과도한 stress에서 벗어나 insulin 분비능 부분적으로 회복
(2) Insulin 투여 없이도 혈당이 정상으로 유지됨
(3) 그러나 그렇다고 insulin 투여 없이 방치 시 islet 완전 소실 → DM의 급격한 악화
(4) 따라서 insulin 소량 사용하며 해당 기간을 길게 유지하는 방향으로 치료
6. T2DM의 약물요법
1) 단독투여: Metformin (biguanide 계열)
(1) 일반적인 경우 1st line으로 선택
(2) 동반질환에 따라 metformin이 아닐 수도 있음
2) 병용투여
(1) 적응증
① HbA1c > 7.5%
② 현재 HbA1c - 목표 HbA1c > 1.5%
(2) 원칙
① 작용기전이 다른 약제 병합 (ex. DPP-4i & GLP-1RA 병용투여 금지)
② 혈당강하 효과, 체중감소 효과, 저혈당 위험도를 고려
* 일반적으로는 혈당강하 효과가 큰 GLP-1RA의 투여를 우선적으로 고려한다.
3) 동반질환에 따른 약물요법
동반질환 | 단독투여 | 병용투여 |
죽상경화 심혈관질환 관상동맥, 뇌동맥, 말초동맥 | GLP-1RA, SGLT2i | + metformin or GLP-1RA or SGLT2i |
심부전 특히 HFrEF | SGLT2i | + metformin |
만성신장질환 eGFR < 60, UACR > 30 | SGLT2i | + GLP-1RA |
비알코올성간질환 | GLP-1RA, pioglitazone 고려 | |
4) 인슐린 치료
(1) 적응증
① 진단 시 HbA1c > 9.0% + 고혈당 증상/대사이상 동반
② 경구혈당강하제 사용 금기: 산모, 수유 중 등
③ 목표 혈당에 도달하지 못한 경우
(2) 인슐린 단독사용보다는 경구혈당강하제를 병합해야 함