당뇨병의 만성 합병증
이론과 하이라이트 히스토리를 확인 할 수 있어요.
당뇨병 치료의 주된 목적은 만성 합병증의 예방과 관리이므로, 국시에서도 매우 흔히 출제된다. 크게 미세혈관성, 대혈관성, 비혈관성 합병증으로 분류할 수 있으며 대부분의 문제는 미세혈관성 합병증인 망막병증, 신장병증, 신경병증에 대해 출제된다. 각 질환의 선별검사 방법, 검사소견에 대해 잘 알고 있어야 한다. 각 합병증이 당뇨병에 의해 발생한 것임을 알고 보면 문제가 쉬우나, 국시 문제에서 당뇨병 병력이 워낙 흔히 주어지기 때문에 당뇨병 합병증을 의심하는 것 자체가 어려울 수 있다.
1. 개요
1) 당뇨병과 관련된 대사조절 이상으로 인해 2차적인 multiple organ system의 이상이 발생
* 국시 문제에서는 주로 당뇨병의 오랜 병력과 높은 HbA1c가 동반된, 즉 혈당 조절이 잘 되지 않는 증례가 출제된다. 따라서 높은 HbA1c가 주어지면 꼭 당뇨병의 만성 합병증을 의심해보는 습관을 길러야 한다.
2) 분류
(1) 미세혈관성(microvascular) 합병증
① 종류: 당뇨병성 망막병증, 신장병증, 신경병증
② 만성 고혈당이 가장 중요한 병태생리적 원인 → 고혈당의 중증도, 이환기간이 연관되어 있음
③ 극초기를 제외하면 비가역적 → 혈당 조절, 주기적 선별검사를 통한 예방이 중요
(2) 대혈관성(macrovascular) 합병증
① 종류: 관상동맥질환, 말초동맥질환, 뇌혈관질환
② 고혈당 이외에 고혈압, 이상지질혈증 등의 다른 요인도 중요함
③ 합병증 발생시 치명적일 수 있음 → 혈당 조절, 혈압 조절, 지질 조절이 중요
(3) 비혈관성(nonvascular) 합병증
2. 당뇨병성 망막병증(diabetic retinopathy, DR, DMR)
1) 개요
(1) 역학: 성인 실명의 m/c 원인, 높은 유병률(T2DM의 약 15%)
(2) 임상양상: 무증상 → 이문증, 시력저하, 실명
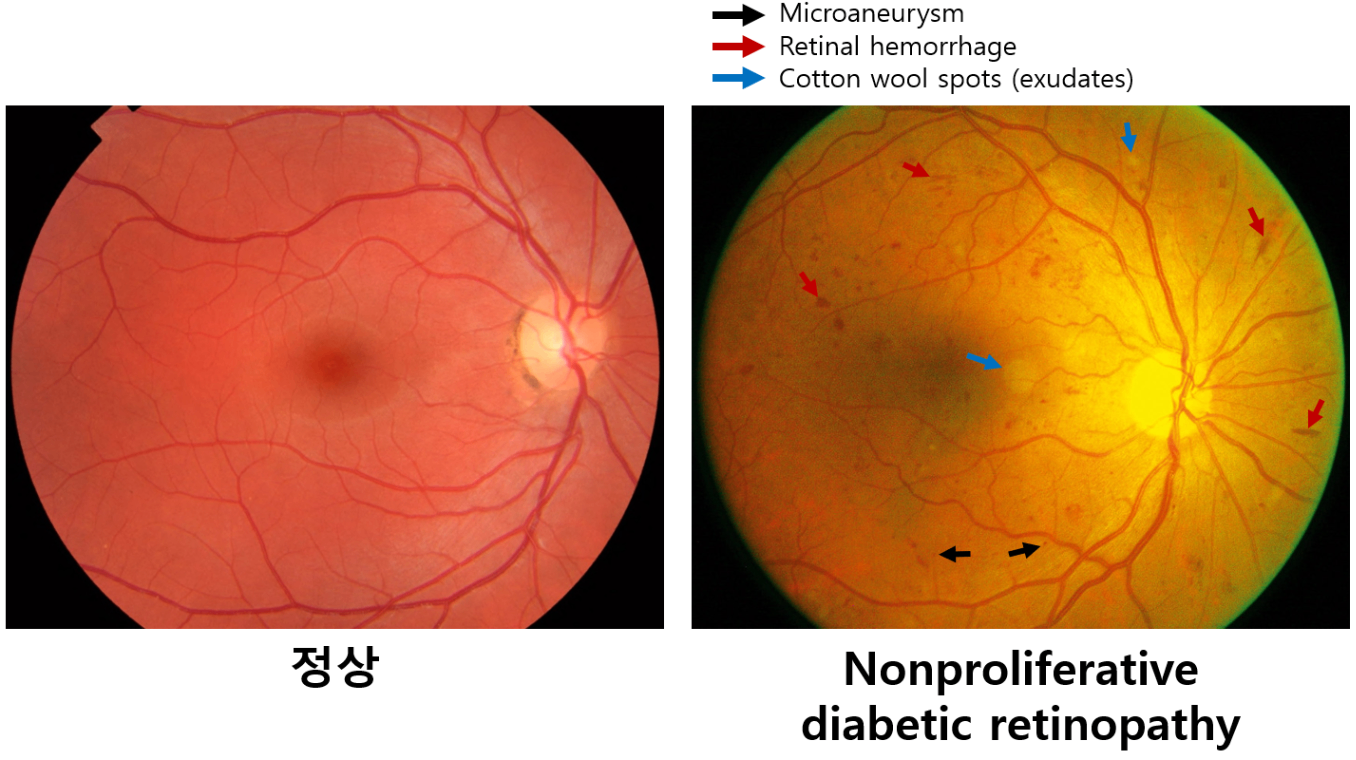
2) 비증식성(nonproliferative, NPDR)
(1) 병태생리
① 모세혈관 폐쇄/혈관류 생성에 의한 망막 허혈 + 출혈, 혈관 투과성 증가에 의한 삼출물 등
② 방치되면 proliferative DR로 진행 → 조기 발견이 중요
(2) 안저검사(fundoscopy)
① 정맥 확장(venous dilatation), 미세혈관류(microaneurysm)
② 점, 불꽃, 선 모양의 망막출혈(retinal hemorrhage)
③ 모세혈관 폐쇄 부위 주변에 면화반(cotton-wool spot, soft exudate)
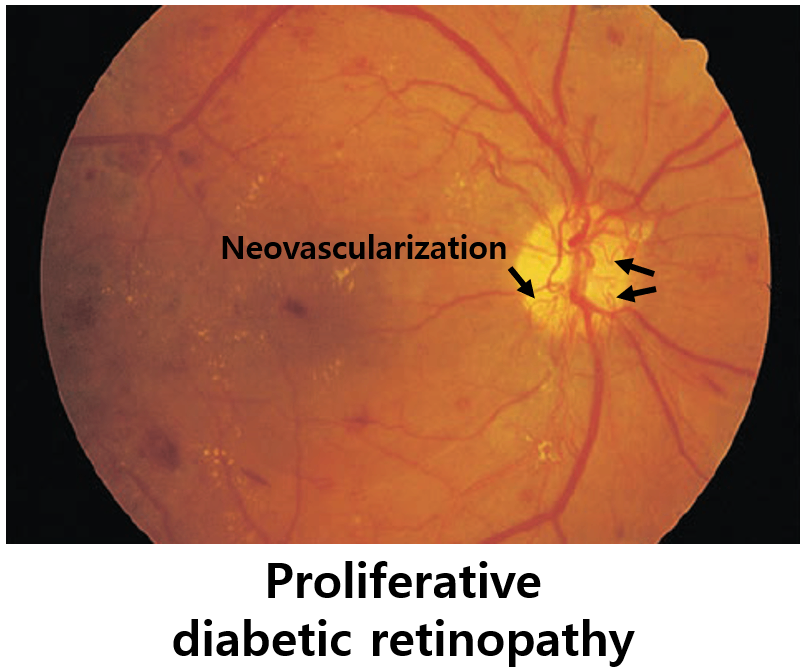
3) 증식성(proliferative, PDR)
(1) NPDR의 망막 허혈에 대한 반응으로 신생혈관(neovascularization)이 증식
(2) 신생혈관은 파열에 더 취약함 → 유리체출혈, 섬유화, 망막박리 유발 가능
4) 선별검사 및 진단
(1) 검사 항목: 안저검사(동공산동 후)
(2) 검사 시점 및 주기
① T1DM: 진단 후 5년 이내 시행, 이후 매년 검사 (DM 발병 후 DMR 발생까지는 약 10년 이상이 소요됨)
② T2DM: 진단과 동시에 시행, 이후 매년 검사 (DM 진단 시점보다 오래 전 이미 DM이 발병했을 가능성 높음)
5) 치료
(1) 예방: 철저한 혈당 조절, 주기적 안저검사
(2) 중증 NPDR, 황반부종 동반: 레이저 광응고술, anti-VEGF 유리체강내 주사
(3) PDR: 전망막 레이저 광응고술, anti-VEGF 유리체강내 주사, 유리체 절제술 등
3. 당뇨병성 신장병증(diabetic nephropathy, DMN)
이론부터 문제까지, 알렌의 서재를 100% 활용하세요
※ 로그인 후 이용권 구매 시 전체 이용 가능합니다.
6,000개 이상의 문제와 연결되는 이론으로 개념과 적용을 한 번에
실제 국시와 동일한 CBT 환경으로 실전 감각 완성
틀린 문제를 매일 자동으로 챙겨주는 ‘오늘의 문제’
메모·암기카드·노트로 만드는 나만의 복습노트
커뮤니티 Q&A
위 이론과 관련된 게시글이에요.