쿠싱증후군
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Cushing’s syndrome
쿠싱 증후군은 국시에 거의 매년 출제되는 파트로, 진단적 접근법에 대한 문제가 자주 출제된다. 증상을 하나씩 따로 보면 비특이적이지만, 국시에서는 쿠싱 증후군의 여러 임상양상을 동시에 제시하므로 추정진단을 잡는 것이 어렵지 않다. HPA axis와 음성피드백의 기전을 잘 이해하고 있어야 진단적 접근 알고리즘을 잘 이해할 수 있다. 국시 문제에 야간 dexamethasone, low-dose dexamethasone suppression test, ACTH의 정상 참고치가 주어지지 않으므로 이를 외우고 있어야 한다.
1. 개요
1) 정의: Excess glucocorticoid에의 만성적 노출에 의한 임상양상이 종합적으로 나타나는 질환
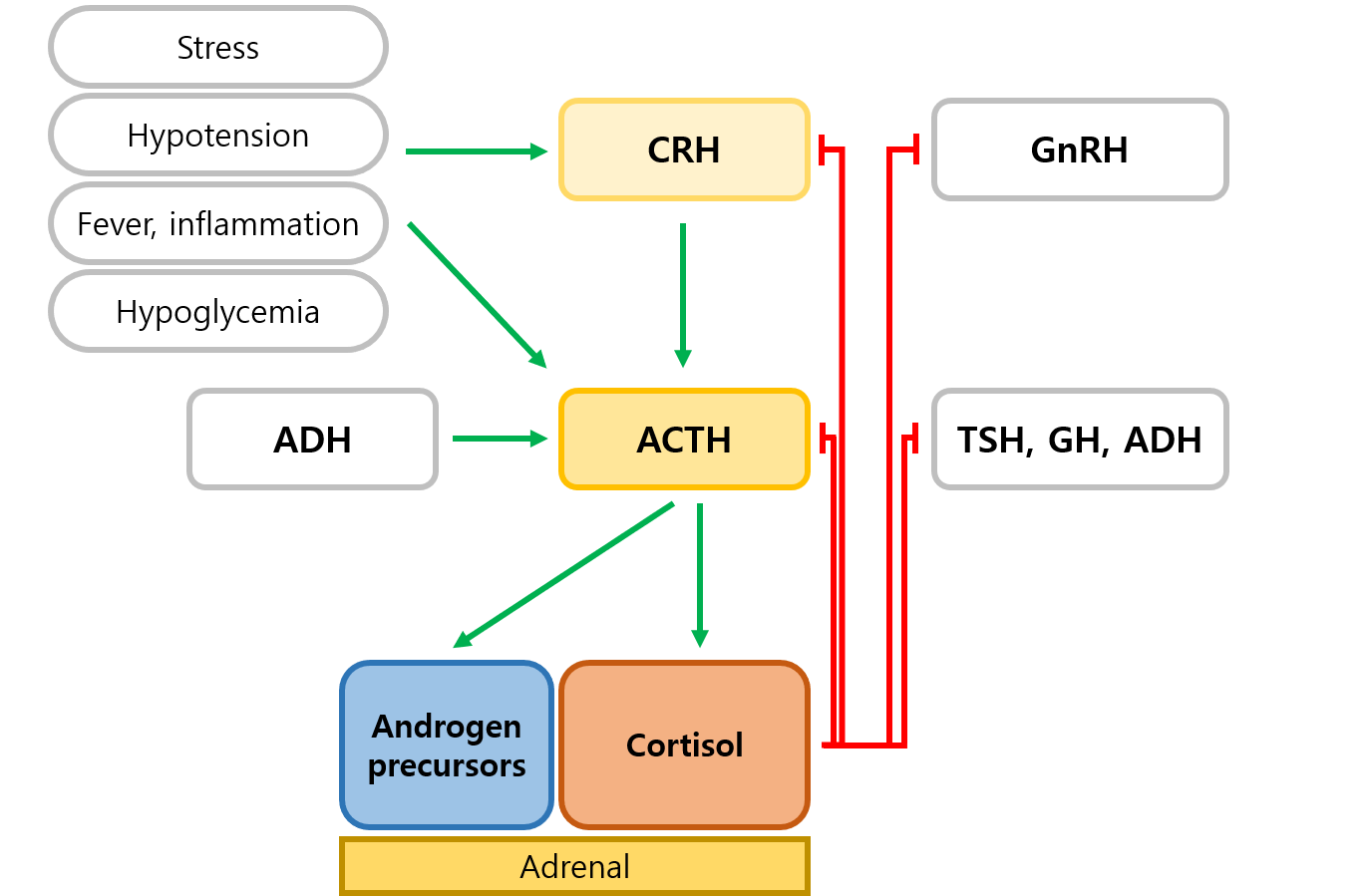
2) HPA axis: 부신 총론 참고
3) 원인
ACTH 비의존성 | • 의인성(iatrogenic): Glucocorticoid 과투여 (m/c) • 부신피질의 일차성 cortisol 과분비: 대부분 유전적 원인 - 부신피질샘종(adrenocortical adenoma) |
ACTH 의존성 | • 뇌하수체의 ACTH 과분비 (의인성을 제외하면 m/c) - 뇌하수체샘종(pituitary adenoma): 쿠싱병(Cushing's disease)이라고도 부름 • 이소성(ectopic) ACTH 과분비 - 폐, 흉선, 췌장 등의 carcinoid tumor |
2. 임상양상 및 검사소견
1) 주호소
(1) 체중증가: 식욕 증가, insulin 저항성 등이 원인
(2) 피로: 근육 감소, 인지기능 영향 등이 원인
2) 기타 공통적인 임상양상
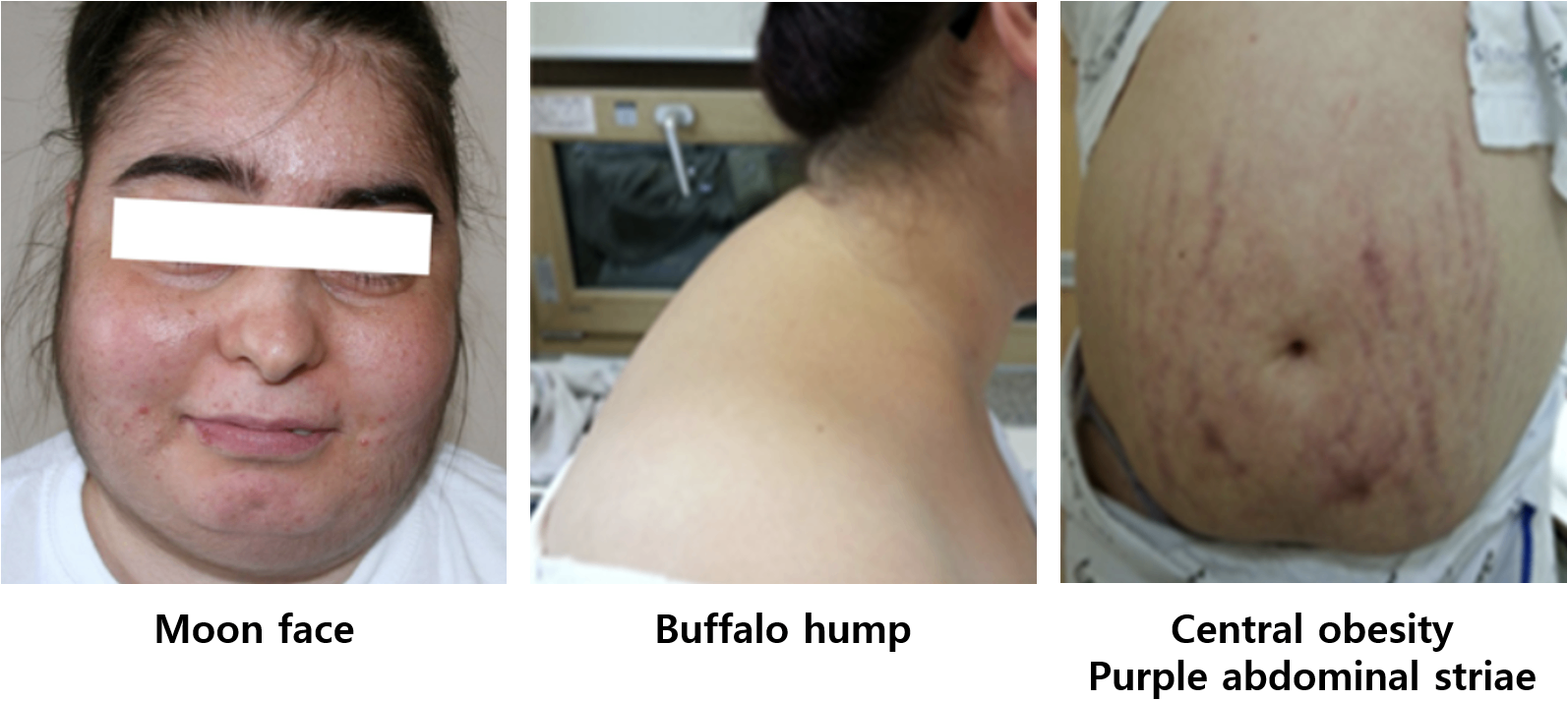
(1) 체내 지방 재배치 | • 복부비만, moon face, buffalo hump | |
(2) Catabolism | 탄수화물 | • 고혈당, 인슐린 저항성, T2DM |
단백질 | • 근력저하 (특히 proximal) | |
지질 | • 이상지질혈증 | |
칼슘 | • 골다공증, 성장지연(소아) | |
(3) 면역억제 | • 감염 위험 증가 | |
(4) Mineralocorticoid receptor 활성화 | • 부종, 고혈압, hypoK | |
(5) Androgen 과다 | • 다모증, 여드름 (∵ PCOS or ACTH 과분비) | |
(6) GnRH, FSH/LH 억제 | • 무월경 | |
(7) Coagulability 증가 | • Deep vein thrombosis, pulmonary thromboembolism | |
(8) 정신과적 증상 | • 불안, 우울, 과민성, 망상/환각 등 | |
3) 원인에 따른 개별적인 임상양상
(1) 의인성: 부신기능저하증의 증상들 동반 가능
* 외부 steroid에 장기간 투여로 인해 HPA axis 전체가 억제되어, 갑자기 외부 steroid를 중단할 경우 HPA axis가 제때 회복하지 못해 부신기능저하증이 발생할 수 있다. 이 때 외관상으로는 쿠싱 증후군의 양상을 보이지만, 실제로는 cortisol 결핍 상태인 문제가 빈출되므로 유의해야 한다.
(2) ACTH 의존성: 피부착색 (ACTH의 전구물질인 POMC 및 관련 물질들이 피부착색을 유발함)
3. 진단
쿠싱 증후군의 임상양상은 매우 다양한 다른 질환들에 의해서도 발생할 수 있으므로, glucocorticoid의 과다가 실제로 있는지 명확히 확인해야 한다.
1) 의인성 쿠싱 증후군 배제: 아래와 같을 때 의심
(1) 스테로이드를 장기간 투여한 과거력
(2) 쿠싱 증후군의 임상양상이 있지만 cortisol이 낮음
(3) 부신기능저하증의 임상양상 동반: 저혈압, 오심, 구토 등
2) 1차 검사
(1) 야간 1mg 덱사메타손 억제검사: Cortisol > 1.8 μg/dL
① HPA axis가 정상이라면 dexamethasone 투여시 ACTH가 억제되어 cortisol이 낮아야 함
② 과정: 23시에 DEX 투여 → 8~9시에 cortisol 측정
(2) Midnight salivary cortisol > 0.18 μg/dL
• Cortisol은 정상적으로 자정에 가장 농도가 낮음 → 자정에 채혈했는데도 높을 경우 쿠싱 증후군을 시사함
(3) 24시간 소변 유리 cortisol ≥ 정상의 2배 이상 증가
3) 저용량 덱사메타손 억제검사: Cortisol > 1.8 μg/dL
(1) 1차적 진단 검사 이후 추가 검사가 필요할 경우 시행
(2) 과정: 0.5 mg DEX를 6시간마다 2일간 투여 후 혈중 cortisol 측정
* 위 4개 검사 중 2개 이상에서 양성이 확인될 경우 쿠싱 증후군으로 진단하는 것이 대부분의 가이드라인에서 권고되고 있으나, 국시에서는 1개 검사 결과만 가지고 쿠싱 증후군으로 보고 풀어야 하는 문제들도 출제된다.
4. 감별진단
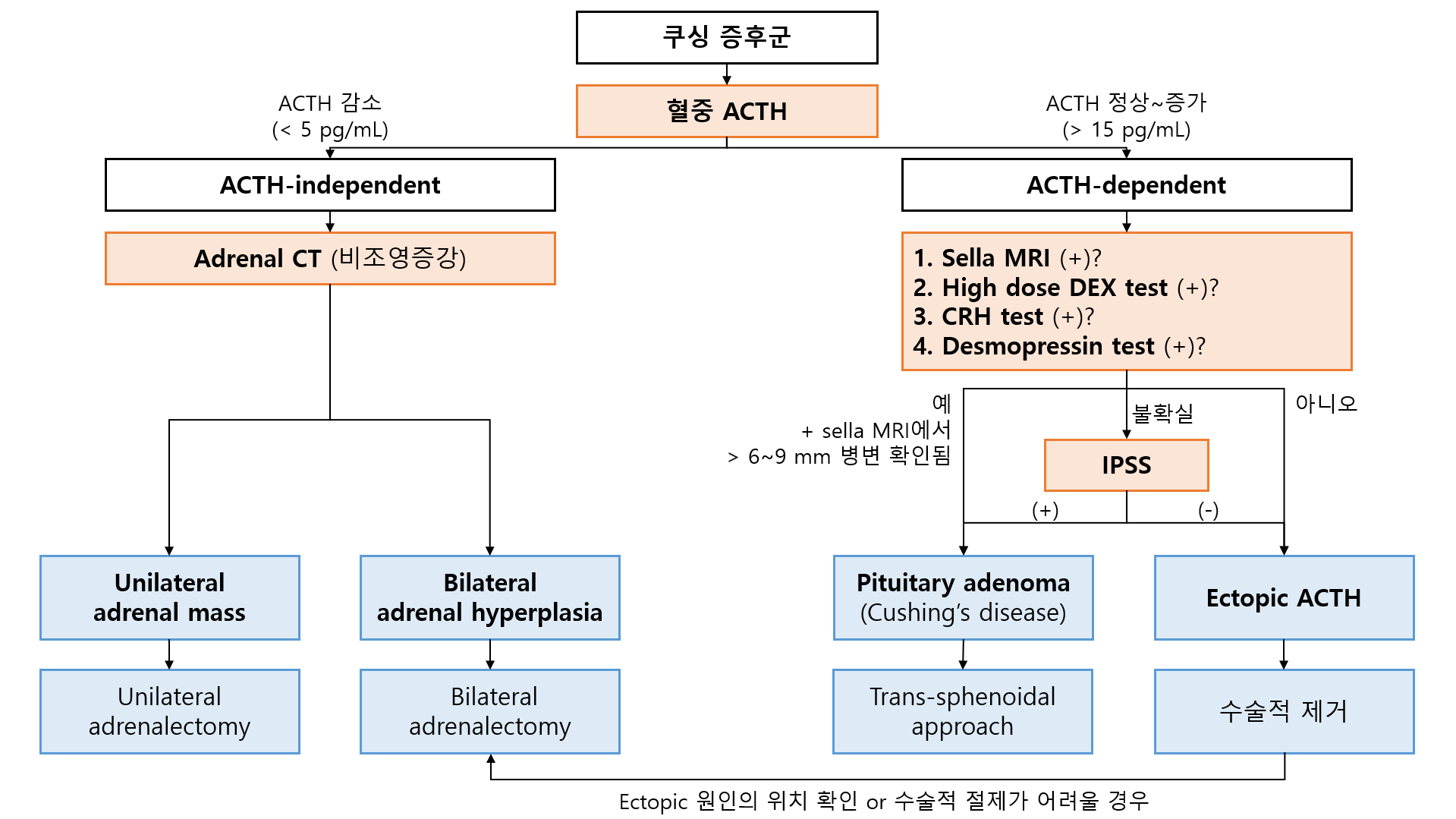
쿠싱 증후군으로 확인되면, 원인 병소가 어딘지를 파악해야 한다. ① 부신에서 스스로 cortisol을 분비하거나, ② pituitary에서 ACTH를 과분비하거나, ③ 다른 ectopic source에서 ACTH를 과분비할 수도 있다. 위 세 위치를 감별하기 위해 다음 검사들을 진행한다.
1) 혈중 ACTH: ACTH 비의존성/의존성 감별
(1) ACTH 감소(< 5 pg/mL): ACTH 비의존성
• 부신피질의 cortisol 과분비 → 음성피드백에 의해 뇌하수체의 ACTH 분비 감소
(2) ACTH 정상~증가(> 15 pg/mL): ACTH 의존성
• ACTH를 과분비하는 pituitary adenoma, ectopic mass를 의심
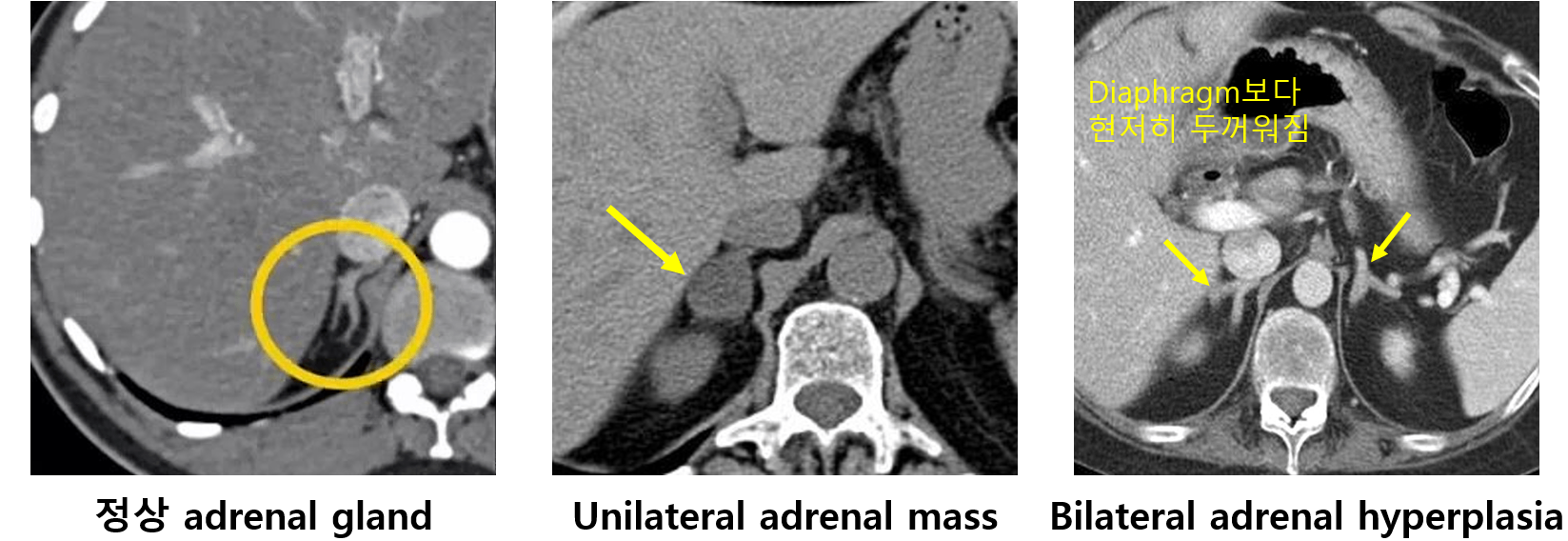
2) ACTH 비의존성: Noncontrast 부신 CT
• 일측성 adrenal mass, 양측성 hyperplasia 감별
3) ACTH 의존성: Pituitary/ectopic 감별
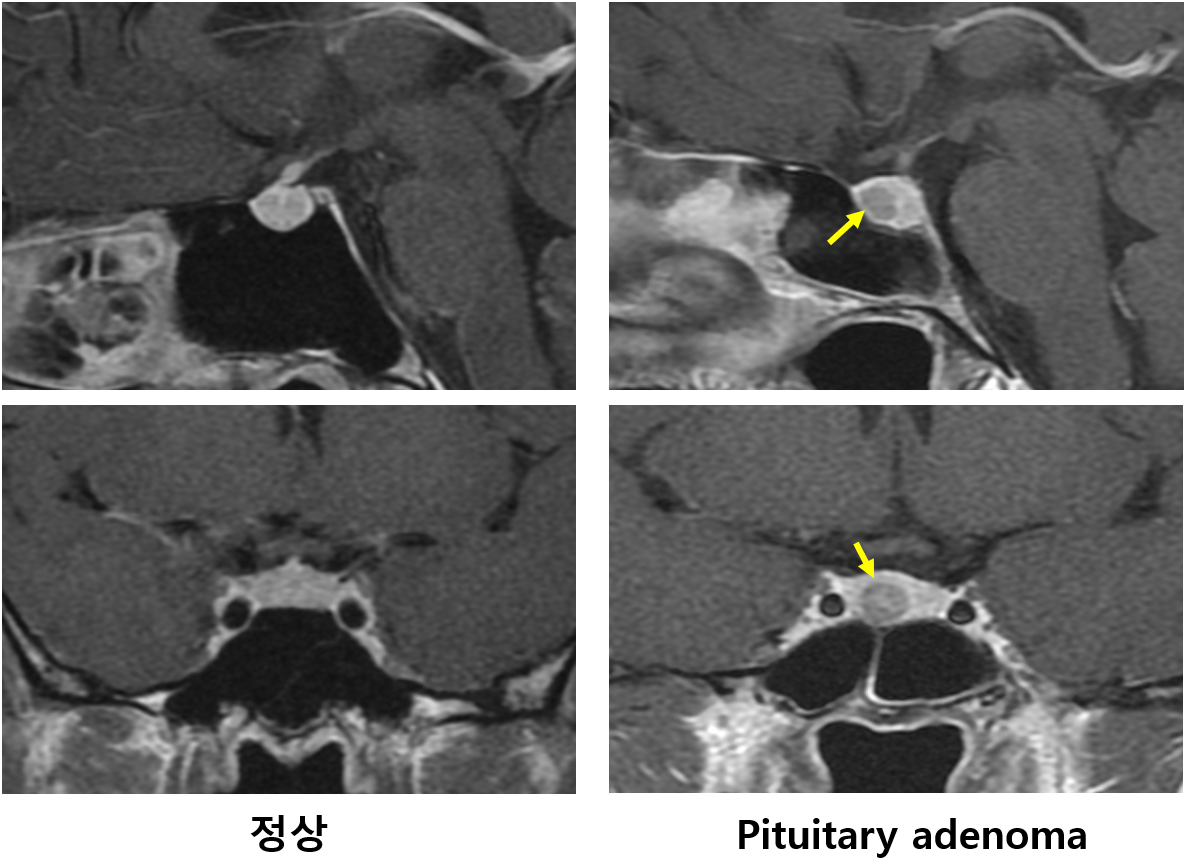
(1) 안장 자기공명영상(sella MRI)
① Pituitary: MRI상 pituitary adenoma(+)
② Ectopic: MRI상 pituitary adenoma(-)
(2) 고용량 덱사메타손 억제검사
① 과정: 2 mg DEX를 6시간마다 2일간 투여 후 혈중 cortisol 측정
② Pituitary: 저용량에는 억제되지 않았지만, 고용량에는 억제됨
③ Ectopic: 고용량에도 억제되지 않음
(3) CRH 검사, desmopressin 검사
① 과정: CRH 100μg IV 또는 desmopressin 10 μg IV 투여 → ACTH, cortisol 증가 유무 확인
② Pituitary: 정상 CRH receptor가 있음 → CRH/desmopressin에 반응해 ACTH, cortisol 증가
③ Ectopic: 정상 CRH receptor가 없음 → CRH/desmopressin에 반응하지 않음
(4) 아래바위정맥굴채혈(inferior petrosal sinus sampling, IPSS)
① 과정: Pituitary 바로 옆에 위치한 정맥에 카테터를 삽입해 채혈 → 일반 말초정맥과 ACTH 농도를 비교
② 위 검사들에 비해 침습적이며 기술적으로 어려우므로, 위 검사들로도 진단이 불확실할 때 시행
③ Pituitary: Petrosal ACTH 수치가 말초혈액에 비해 유의미하게 높음
④ Ectopic: Petrosal ACTH 수치가 말초혈액에 비해 큰 차이가 없음
검사 | 뇌하수체의 ACTH 과분비를 시사하는 소견 |
Sella MRI | • MRI상 pituitary adenoma(+) |
High dose DEX test | • DEX 투여 후 cortisol > 50% 감소 |
CRH test | • CRH 투여 15~30분 후 ACTH > 40% 증가 |
Desmopressin test | • Desmopressin 투여 후 ACTH > 33% 증가 |
IPSS | • Baseline: Petrosal/peripheral ACTH ratio > 2 |
검사 | 부신 cortisol 과분비 | Pituitary ACTH 과분비 | Ectopic ACTH 과분비 |
ACTH | ↓ | ↑ | ↑ |
Sella MRI | - | Pituitary adenoma 있음 | 없음 |
CRH/desmopressin test | - | ACTH, cortisol 증가 | ACTH, cortisol 무변화 |
High dose DEX test | - | 억제 O | 억제 X |
IPSS | - | Petrosal ACTH > 말초 ACTH | Petrosal ACTH ≒ 말초 ACTH |
* Sella MRI, CRH/desmopressin test, high dose DEX test 중 어느 것이 우선되는지에 대해 명확히 정해진 바는 없다. Harrison 22e(2025)와 관련 UpToDate 문서는 우선순위에 차등을 두고 있지 않으며, ES guideline(2008)은 쿠싱 증후군의 감별진단에 대한 언급이 없다. Pituitary Society guideline(2021)에서도 우선순위에 대한 언급이 없으나 첨부된 알고리즘 이미지에서는 sella MRI를 우선하는 듯한 뉘앙스가 있다. 2024년 임종평에서 sella MRI와 high dose DEX test가 동시에 보기로 주어진 문제가 출제된 적이 있으며, 해당 문제의 정답은 high dose DEX test였고, 의정사태 중 치러진 해당 시험에서는 이의제기를 접수하지 않아 출제자의 의도를 알기 어렵다.
5. 치료
1) ACTH 비의존성
(1) 일측성 adrenal mass: 일측성 부신절제술(adrenalectomy)
(2) 양측성 adrenal hyperplasia: 양측성 부신절제술
(3) 약물치료: 수술 불가 or 수술 후 재발 or 수술 전 빠르게 cortisol을 낮춰야 할 경우
① Osilodrast, metyrapone: 11β-hydroxylase 억제 → cortisol 생성 억제
② Ketoconazole: Cortisol 생성 억제
③ 기타: Mitotane, etomidate, pasireotide 등
* 부신절제술(일측성이라도) 이후에는 HPA axis가 suppression 되어있는 상태이므로, HPA axis의 회복까지 hydrocortisone 보충이 필요하다.
2) ACTH 의존성
(1) Pituitary의 ACTH 과분비: 나비뼈경유(TSA) 수술
• 수술 불가 or 수술 후 재발시 양측성 부신절제술, 약물치료, RTx 고려
(2) Ectopic 위치의 ACTH 과분비: 원인 종양 수술적 제거
• 수술 불가 or 수술 후 재발시 양측성 부신절제술, 약물치료 고려