부신기능저하증
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Adrenal insufficiency, AI
부신기능저하증은 거의 매년 국시에 출제되고 있는 질환으로, 진단을 위한 검사 또는 치료를 묻는 문제가 주로 출제된다. 대부분의 문제에서 스테로이드의 장기 투여 병력이 주어지지만, 일차성 부신기능저하증의 경우 의심하기 다소 어려울 수도 있으므로 glucocorticoid와 mineralocorticoid의 생리적 역할과 HPA axis의 조절 기전에 대해 잘 이해하고 있어야 한다.
1. 개요
1) 정의: 부신피질의 기능이 저하되어 부신피질 호르몬의 결핍이 발생하는 질환
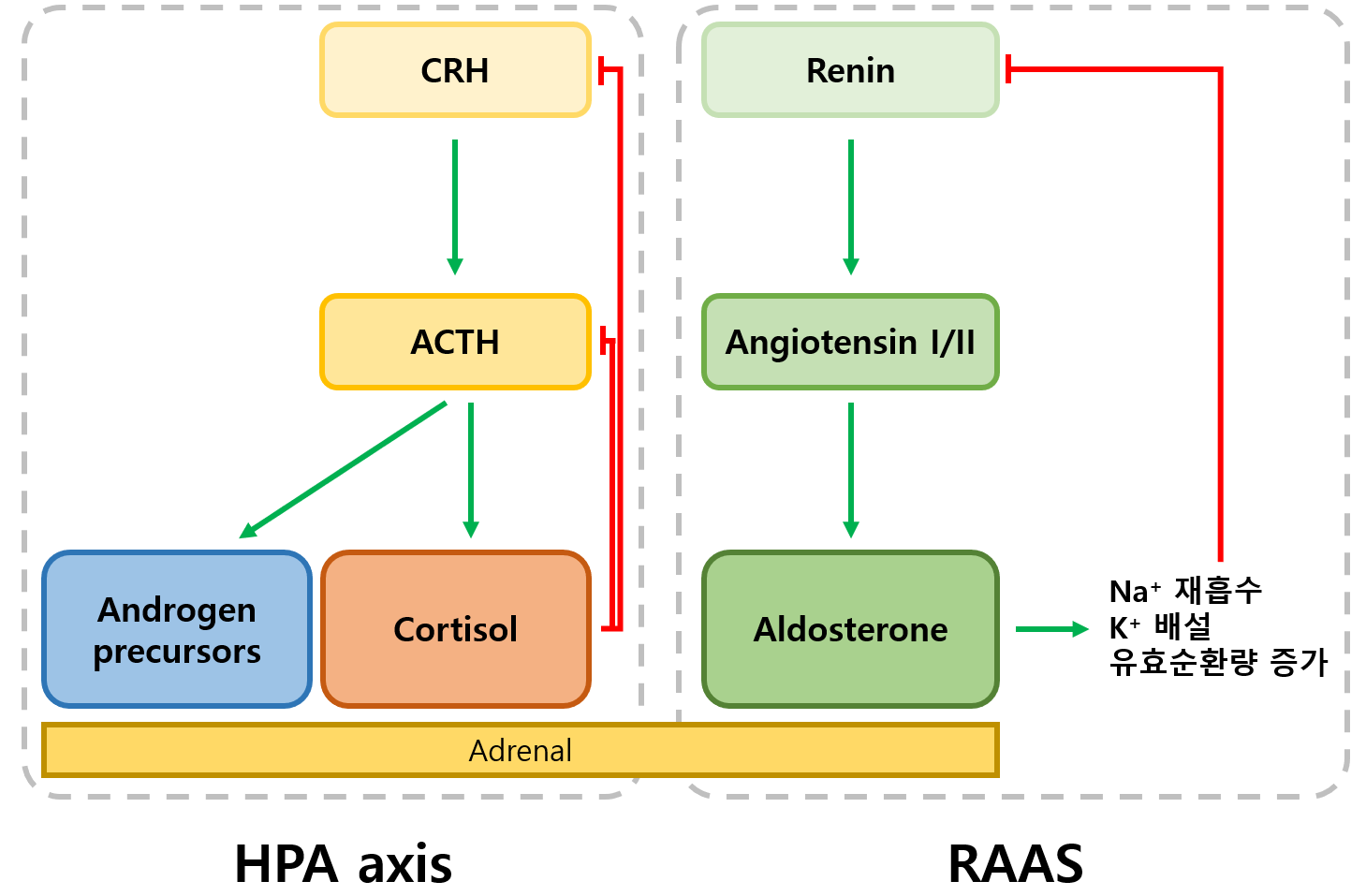
2) HPA axis 및 RAAS: 부신 총론 참고
3) 분류 및 병태생리
(1) 일차성 부신기능저하증(primary AI): 부신 자체의 이상으로 인한 부신 기능 저하
① 부신 자체의 이상 → cortisol, androgen, aldosterone 모두 결핍
② Cortisol 결핍: 음성피드백의 소실에 의해 CRH/ACTH 과분비
③ Androgen 결핍
④ Aldosterone 결핍: 저혈량에 의해 RAAS 과활성화
(2) 이차성 부신기능저하증(secondary AI): HPA axis의 이상으로 인한 부신 기능 저하
① ACTH 감소 → cortisol, androgen 결핍
② Cortisol 결핍: ACTH 감소에 의해 cortisol 감소
③ Androgen 결핍: ACTH 감소에 의해 androgen 감소
④ Aldosterone 정상: ACTH와 관계없이 RAAS는 정상이므로 aldosterone은 정상
* 일차성 부신기능저하증을 애디슨병(Addison's disease)이라고도 부른다.
4) 원인
(1) 일차성
① 선천성: Congenital adrenal hyperplasia 등 (~50%)
② 자가면역: 대부분 유전적 소인, 기타 자가면역질환(하시모토 갑상샘염, T1DM, 백반증 등)과 연관 (~50%)
③ 기타: 감염(TB, HIV, CMV 등), 부신 출혈, 침윤성 질환, 수술적 제거 등 (< 1%)
(2) 이차성
① 만성 glucocorticoid 투여: 경구약, 관절강 주사 (m/c)
• 장기간(> 4주) glucocorticoid 투여시 체내에서 HPA axis가 스스로 ACTH, cortisol 등을 생성하는 능력이 감소한 상태
• 갑자기 glucocorticoid 중단시 HPA axis가 제때 회복하지 못해 cortisol 결핍 발생
• 따라서 장기간 투여 시에는 갑자기 중단하지 않고 단계적으로 감량(tapering)해야 함
② 뇌하수체기능저하증: 종양, 외상, 수술, RTx, 뇌하수체졸중 등
③ 기타: 선천성 ACTH 결핍 등
2. 임상양상 및 검사소견
1) Cortisol 결핍
(1) 피로
(2) 체중감소, 식욕부진, 근력저하, 근육통/관절통, 발열
(3) 기타 검사소견
① 저혈압(∵ 심박출량 감소), 저혈당(∵ gluconeogenesis 등 catabolism 감소)
② 빈혈(normochromic), hypoNa(∵ cortisol의 ADH 억제 감소), TSH 증가(∵ cortisol의 TSH 억제 감소)
2) Androgen 결핍
(1) 피로 (대부분 cortisol 결핍을 시사하나, androgen 결핍에 의해서도 가능)
(2) 여성: 성욕 감퇴, 건조한/가려운 피부, 체모 소실
* 남성/여성 모두 체내 androgen의 대부분은 부신피질이 아닌 고환/난소에서 생성되지만, 여성의 경우 부신피질이 담당하는 비중이 남성보다 크므로 부신피질의 androgen 생성 감소에 상대적으로 더 취약하다.
3) Aldosterone 결핍: 일차성에서만 발생
(1) 저혈량: 어지러움, 기립성 저혈압 → 저혈압 → BUN/Cr 상승(prerenal AKI)
(2) 전해질 불균형
① HypoNa: 신장의 Na+ 재흡수 감소
② HyperK: 신장의 K+ 배설 감소
③ Metabolic acidosis: 신장의 H+ 배설 감소, hyperK에 의한 H+의 세포 외부로의 이동
④ 이로 인한 복통, 오심, 구토, salt craving
4) 원인에 따른 개별적인 임상양상
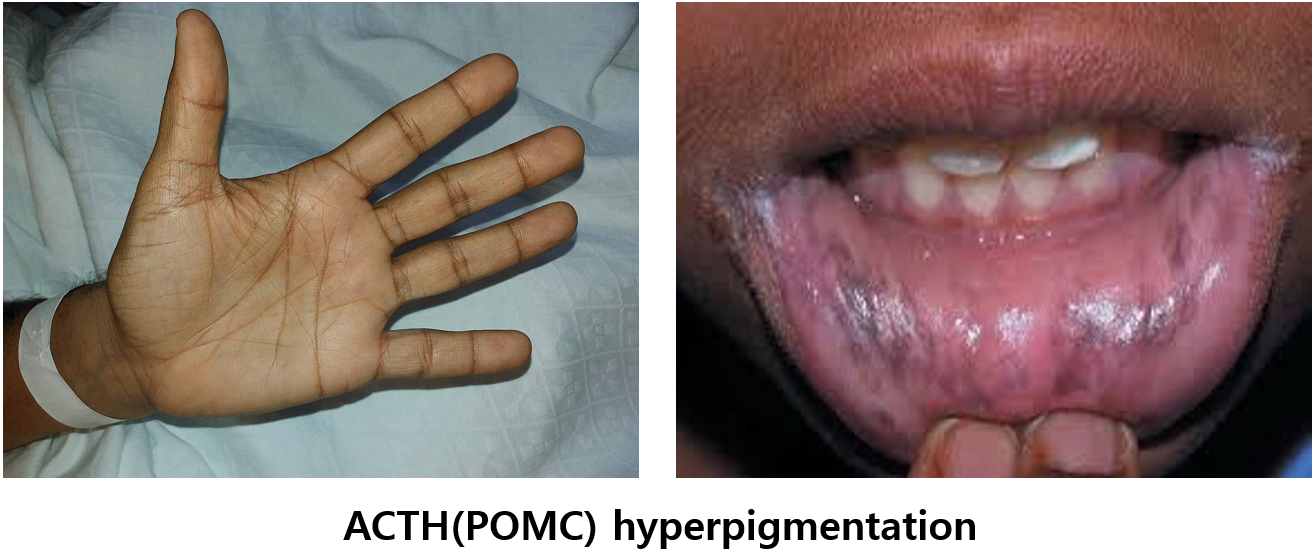
(1) 일차성: 피부/점막의 색소침착(hyperpigmentation)
① 일차성 AI의 cortisol 결핍 → 뇌하수체의 ACTH 합성 증가
② ACTH 합성 과정의 전구체인 proopiomelanocortin(POMC)도 증가 → 색소침착을 일으킴
③ 물리적 자극이 많이 있는 부분(입술 점막, 손바닥, 관절 굽힘 부위 등)에 호발
(2) 이차성 - 만성 glucocorticoid 투여: Cushingoid appearance (쿠싱 증후군 단원 참고)
① 복부비만, moon face, buffalo hump, 얇은 피부, 멍, 복부의 purple striae 등
② 외양은 쿠싱 증후군이지만, 실제로는 endogenous glucocorticoid가 부족한 상태
일차성 | 이차성 |
Cortisol 결핍, androgen 결핍 | |
Aldosterone 결핍 | 만성 glucocorticoid 투여: Cushingoid 외양 |
ACTH 과다: 색소침착 | ACTH 결핍: 창백한 피부 |
3. 진단
1) 아침 혈중 cortisol
(1) 원리: Cortisol은 정상적으로 아침(오전 6~9시)에 가장 농도가 높음 → 아침에 채혈했는데도 낮을 경우 AI를 시사함
(2) 해석
① Cortisol < 3~5 μg/dL: AI가 있을 가능성 높음
② Cortisol > 15~18 μg/dL: AI가 없을 가능성 높음
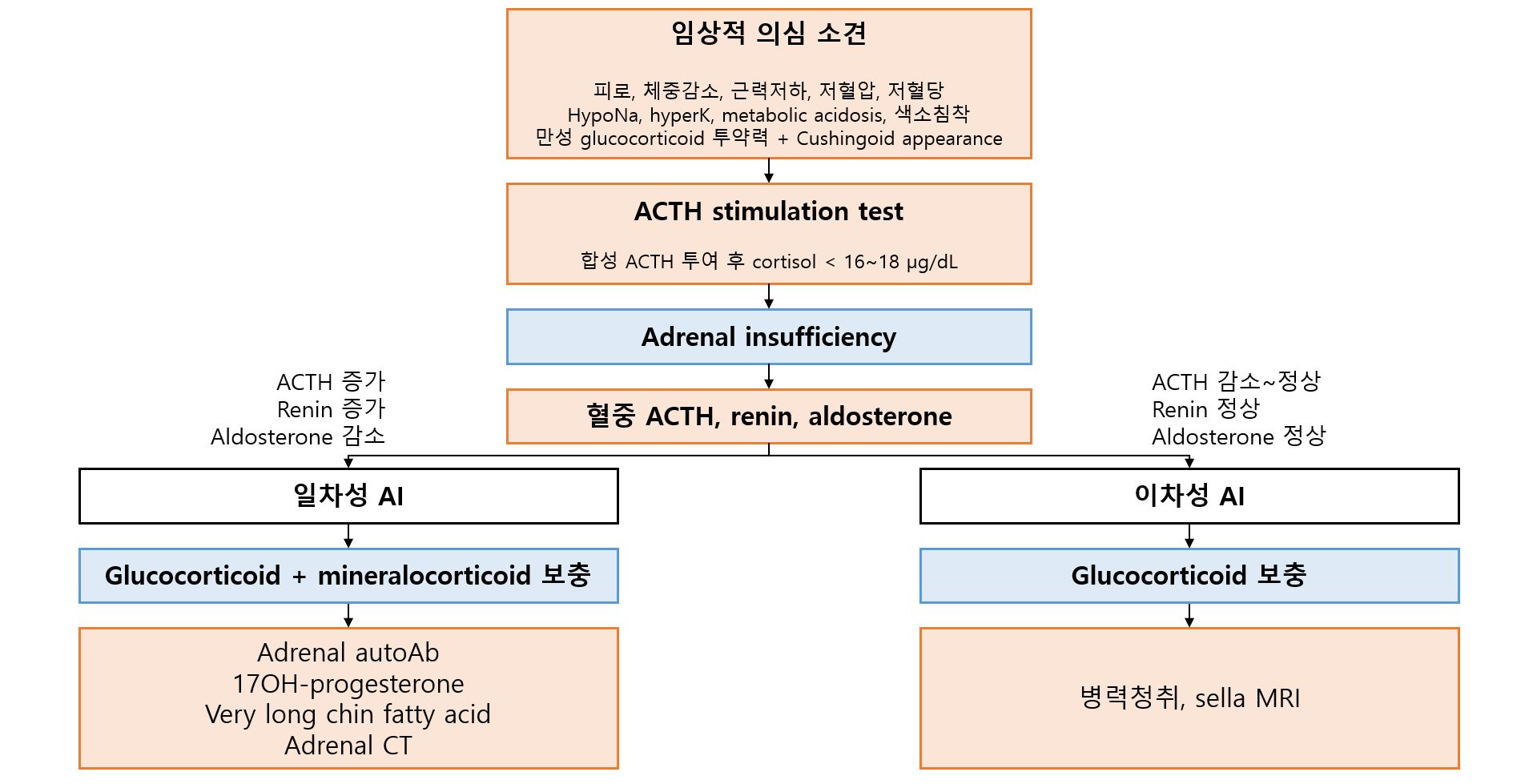
2) 부신겉질자극호르몬 자극검사(ACTH stimulation test): AI 진단의 gold standard
(1) 원리: 합성 ACTH(cosyntropin 250 μg) 투여 후 30분, 60분에 혈중 cortisol 확인
(2) 해석: Cortisol < 16~18 μg/dL → AI 진단
(3) 한계: 이차성 AI 초기에 부신피질 atrophy가 아직 일어나지 않았을 때(< 4주)에는 ACTH 자극에 정상적으로 반응할 수도 있음
4. 감별진단
1) 혈중 ACTH, renin, aldosterone: 일차성/이차성 감별
(1) ACTH 증가, renin 증가, aldosterone 감소 → 일차성 AI
(2) ACTH 감소~정상, renin 정상, aldosterone 정상 → 이차성 AI
2) 일차성 AI: 부신 이상의 원인 감별
(1) 부신 자가항체(+): 자가면역성 원인 진단
(2) 부신 자가항체(-)
① 17OH-progesterone: Congenital adrenal hyperplasia 감별 (소아)
② Very long chain fatty acid: X-linked adrenoleukodystrophy 감별 (남성)
③ 부신 CT: 감염, 출혈, 침윤성 질환 등 감별
3) 이차성 AI: ACTH 감소의 원인 감별
(1) 병력청취: 만성 glucocorticoid 투여력, 두부 외상력 등
(2) 안장 자기공명영상(sella MRI): 뇌하수체/시상하부 종양 등 확인
5. 치료
1) Glucocorticoid 보충
(1) 약제: PO hydrocortisone
* Longer-acting steroid(prednisolone, dexamethasone 등)는 용량 조절이 어려워 과잉이 발생할 우려가 크므로 선호되지 않는다.
(2) 용량 조절
① 생리적으로 분비되는 양/패턴과 유사하게 투여 (아침에 더 높은 용량)
② 스트레스 요인 발생시 증량 필요: 감염, 수술, 외상, 분만, 지속적인 설사/구토 등
(3) 치료 적절성 평가: 주관적인 증상, 체중, 자세에 따른 혈압 등으로 평가
* 갑상샘기능저하증에서 환자의 주관적인 증상보다는 TSH, fT4 등의 검사 결과 위주로 평가하는 것과는 다르다.
2) Androgen 보충
(1) 약제: DHEA(dehydroepiandrosterone)
(2) Glucocorticoid(+ 일차성의 경우 mineralocorticoid 추가) 보충이 적절함에도 androgen 관련 증상 호소시 고려
3) Mineralocorticoid 보충: 일차성 AI에서만 투여
(1) 약제: Fludrocortisone
(2) 치료 적절성 평가: 주관적인 증상, 자세에 따른 평가, 혈중 전해질 농도 등
6. 부신 위기(adrenal crisis)
1) 개요
(1) 급성 AI 또는 만성 AI의 급성 악화
(2) 일차성 부신기능저하증에서 더 자주 발생
(3) 체내 cortisol 요구량이 증가하는 스트레스 상황(감염, 수술, 외상 등)에서 호발
2) 임상양상
(1) 저혈압, 저혈당, 오심/구토, 복통
(2) HypoNa, hyperK
3) 치료
(1) 수액 정주: N/S 등 즉시 투여 → 저혈압 교정
(2) 고용량 IV hydrocortisone
4) 예방: 예방적 hydrocortisone 투여/증량
• 스트레스 상황(감염, 수술, 분만 등) glucocorticoid 요구량이 증가하는 상황이 예상될 때
Harrison 22e, pp.3066-3071