류마티스 관절염
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Rheumatoid arthritis, RA
매년 국시에 한 문제씩 출제될 정도로 중요한 질환이며, 질환 이름은 '관절염'이지만 다양한 장기를 침범할 수 있는 전신적 질환에 좀 더 가깝다고 이해하는 것이 도움이 된다. 관절통의 양상을 보고 골관절염 등 다른 관절 질환과 감별하는 문제가 주로 출제되지만, 관절 외 증상을 주된 임상양상으로 하는 증례들이 점점 빈출되고 있어 유의해야 한다. 류마티스 파트의 다른 질환들과는 다르게 methotrexate가 보조적 역할이 아닌 1st line으로 사용된다는 점을 잘 알고 있어야 한다.
1. 개요
1) 정의: 대칭적인 다발성 관절염(polyarthritis)이 특징적인 만성 염증성 관절염
2) 병태생리
(1) 면역체계의 이상으로 자가면역성 윤활막 염증(synovitis)이 발생
(2) 윤활막 내부의 염증으로 인해 osteoclast 등의 활성화 → 연골, 뼈의 erosion 발생 → 만성화될 경우 관절 변형 및 기능 손상
(3) 전신적인 면역체계에 이상이 생겼으므로 관절 외 다양한 증상을 보임
3) 역학: 여성에게 호발
2. 임상양상
1) 주호소: 관절통
(1) 만성 염증성 관절염
① 만성: > 6주
② 염증성: 붓기, 압통, 열감, 발적
③ 조조강직(morning stiffness): > 1시간 (오전 내내 지속, 오후에 호전) (↔ 골관절염은 10~20분 내 호전)
(2) 침범 관절
① 대칭적, 다발성으로 침범(symmetrical polyarthritis) (↔ 말초성 척추관절염은 비대칭적으로 2~3개 정도)
② 주로 손 관절: PIP, MCP, 손목 관절
③ 잘 침범하지 않는 관절: DIP(↔ 골관절염), 흉추/요추(↔ 강직성 척추염)
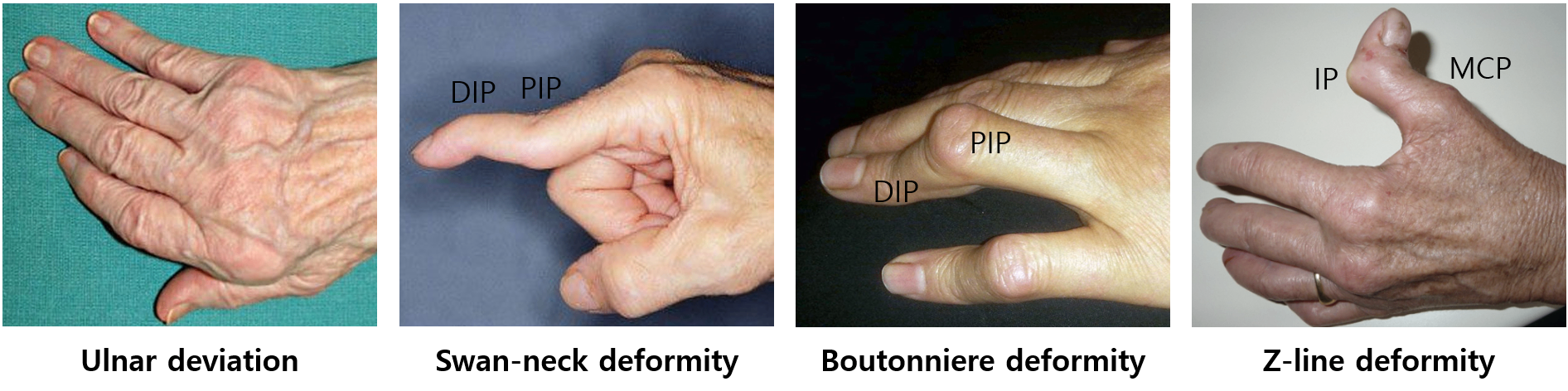
2) 특징적 수부 징후
(1) Ulnar deviation: MCP의 아탈구로 인해 손가락이 ulnar side로 휨
(2) Swan neck deformity: DIP flexion, PIP hyperextension
(3) Boutonniere deformity: PIP flexion, DIP hyperextension
(4) Z-line deformity: 엄지손가락의 MCP 아탈구로 인한 IP hyperextension
3) 관절 외 양상
(1) 피부/점막
① 류마티스 결절(rheumatoid nodules): 힘줄, 관절, 골막에 붙어있는 firm, nontender 결절
② 자반증: 이차성 혈관염에 의해 발생
③ 구강/안구 건조: 이차성 쇼그렌 증후군에 의해 발생
(2) 폐
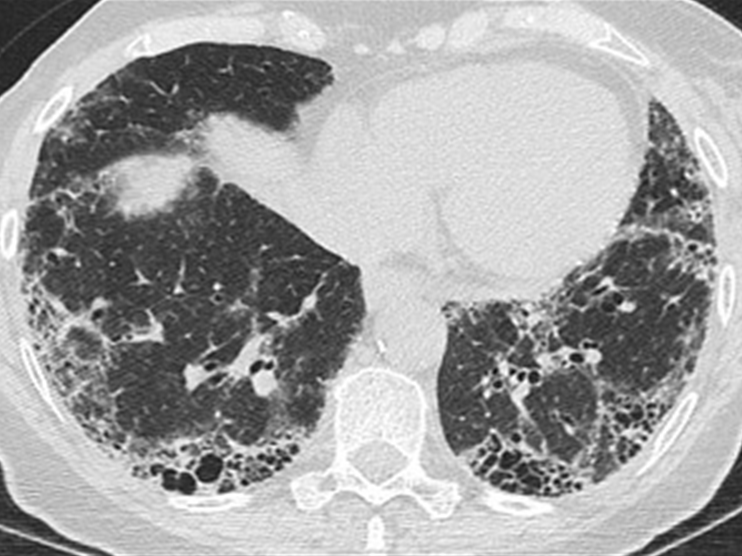
① 흉막염, 흉막 삼출: 일측성, exudative
② 간질성 폐질환: 마른 기침, 호흡곤란 → 폐 하부 위주의 GGO, reticular opacities (UIP, NSIP pattern)
(3) 기타: 전신 증상(발열/피로/체중감소 등), 빈혈, 심막염(pericarditis) 등
3. 검사소견
1) 혈액검사
(1) 류마티스인자(rheumatoid factor, RF)
• RA 환자의 80%에서 발견되지만 건강인의 1~5%에서도 검출됨
(2) 항고리시트룰린화펩타이드항체(anti-cyclic citrullinated peptide antibody, anti-CCP Ab, ACPA)
• 류마티스 관절염에 대한 특이도가 95% (민감도는 RF와 비슷) → 양성일 경우 RA일 가능성이 매우 높음
* RF, anti-CCP Ab 모두 음성인 RA도 있으며, 이를 seronegative RA라 칭한다.
(3) CRP/ESR 상승: 질병 활성도를 반영
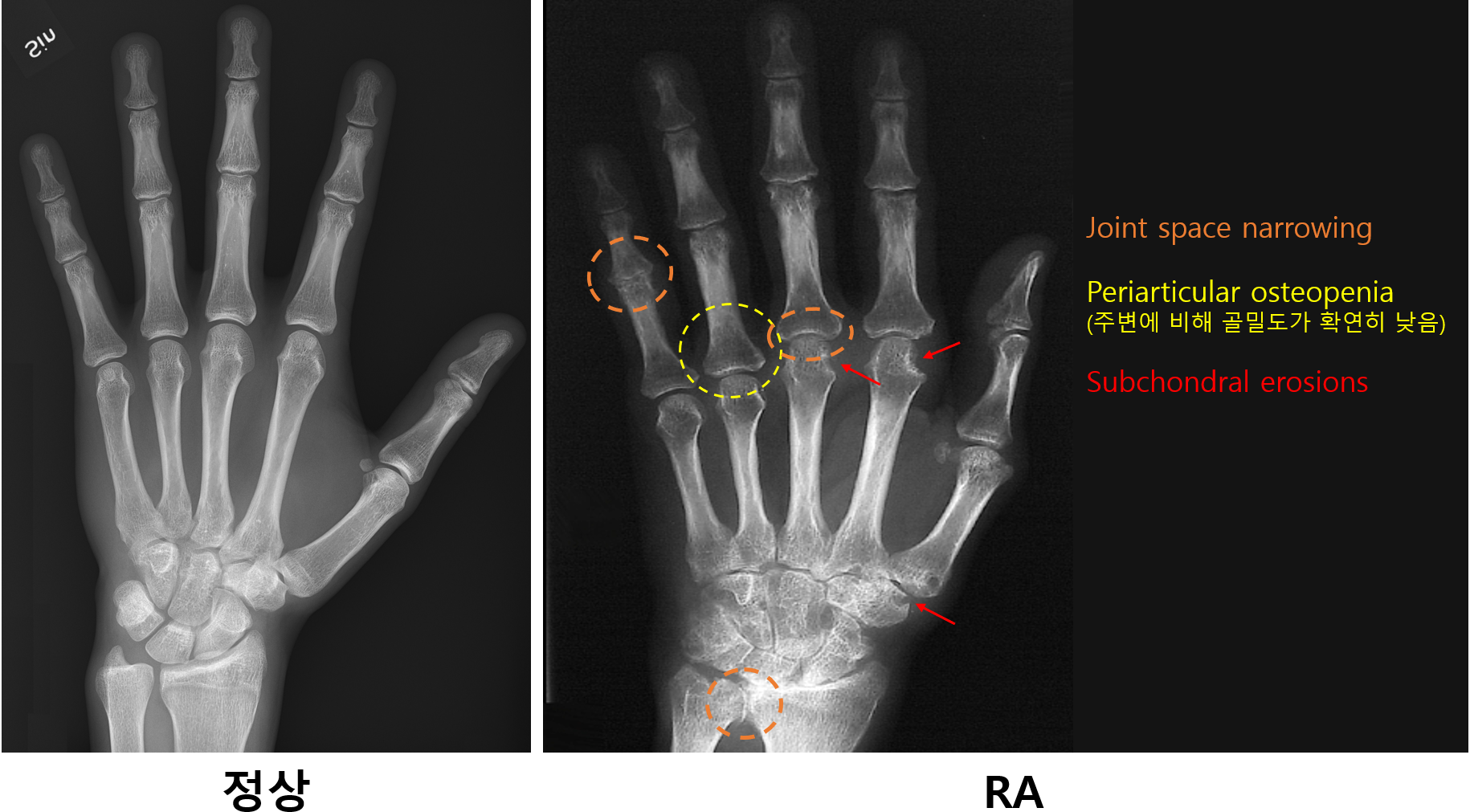
2) Plain X-ray
(1) Joint space narrowing
(2) Periarticular osteopenia
(3) Subchondral erosion, soft tissue swelling 등
4. 진단
1) 관절천자: 관절염이 염증성인지 비염증성인지 구분하는 데에 유용
(1) 육안적 소견: Yellow, opaque한 염증성 소견 (다른 synovial fluid와의 비교는 다음 참고)

(2) WBC > 2,000/mm3 (주로 5,000~50,000), PMN(neutrophil) ≥ 50~75%
(3) 결정(-), 그람 염색상 세균 없음
2) 진단기준
2010 ACR/EULAR classification criteria for RA 각 항목 앞의 숫자는 점수 총합 ≥ 6점일 때 definite RA 진단 | |
관절 침범 | 0: 대관절 1개 (어깨, 팔꿈치, 엉덩, 무릎, 발목) 1: 대관절 2~10개 2: 소관절 1~3개 (MCP, PIP, 엄지IP, MTP, 손목) 3: 소관절 4~10개 5: 관절 > 10개 (소관절 최소 1개 포함) |
혈청학 | 0: RF(-) & anti-CCP Ab(-) 2: RF(+, low) or anti-CCP Ab(+, low) 3: RF(+, high) or anti-CCP Ab(+, high) |
염증 수치 | 0: CRP 정상 & ESR 정상 1: CRP 비정상 or ESR 비정상 |
증상 기간 | 0: < 6주 1: ≥ 6주 |
* 초기 RA의 경우 아직 진행 중에 있기 때문에 낮은 점수를 기록할 수 있고, 따라서 6점이 넘지 않더라도 진단할 수 있다.
5. 치료
1) 1st line: Methotrexate (+ 단기간 전신 steroid)
(1) Methotrexate가 효과를 나타내려면 6~12주 정도의 기간이 필요 → 급성기의 증상 조절을 위해 전신 steroid 투여
(2) 전신 steroid는 가능한 빠르게 감량 및 중단
2) 2nd line: Methotrexate + 기타 DMARDs(disease modifying anti-rheumatic drugs)
(1) Conventional synthetic DMARDs: Leflunomide, sulfasalazine, hydroxychloroquine 등
(2) Biologic DMARDs
① Anti-TNF-α: Infliximab, adalimumab, etanercept 등
② 기타: Abatacept, tocilizumab, rituximab 등
(3) JAK inhibitor: Tofacitinib, baricitinib, upadacitinib 등
(4) DMARDs를 새로 시작하거나 교체할 때 단기간 전신 steroid 투여 고려 (bridging therapy)
3) 기타
(1) NSAIDs: 통증 조절, 경한 소염 효과
(2) ILD 동반시 고용량 전신 steroid
류마티스 관절염 정리 | |
임상양상 | • 관절통 > 6주, 붓기/열감/발적/압통, 조조강직 > 1시간, 관절 변형 |
검사소견 | • RF(+), anti-CCP Ab(+) |
치료 | • 1st line: Methotrexate (+ 단기간 steroid) |