강직성 척추염
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Ankylosing spondylitis, AS
척추관절염(spondyloarthritis) 중 가장 중요한 질환으로, 거의 매년 국시에 한 문제씩 출제된다. 등/허리 통증을 일으키는 흔한 질환(척추협착증, 추간판탈출증 등)과는 달리 많이 움직일수록 호전되는 양상이 특징적이다. Sacroiliac joint의 영상학적 소견을 해석하는 것이 다소 어려울 수는 있으나, 포도막염 병력이나 HLA-B27 양성 소견 등 AS를 시사하는 다른 요소들이 많이 주어지므로 진단 자체는 크게 어렵지 않다. 지금까지 살펴보았던 전신적 자가면역 질환과는 다르게 steroid는 효과가 없다는 점을 주의해야 하다. NSAID를 쓰다가 호전이 없을 시 바로 생물학적 제제를 사용한다는 점이 익숙하지 않을 수 있으므로 잘 알아두어야 한다.
1. 개요
1) 척추관절염(spondyloarthritis, SpA)
(1) 정의: 척추와 말초 관절에 발생하며, 특정 임상적 소견, 유전적 연관성, 병리적 기전을 공유하는 염증질환군
(2) 분류
① Axial SpA(axSpA): 주로 축성 골격(척추, 골반, 흉곽)을 침범 (말초 사지관절도 침범 가능)
• Radiographic axSpA(r-axSpA) = 강직성 척추염(AS)
• Non-radiographic axSpA(nr-axSpA)
② Peripheral SpA: 주로 말초 사지관절(무릎 등)을 침범 (척추관절도 침범 가능)
• 반응성 관절염(reactive arthritis, ReA)
• 건선 관절염(psoriatic arthritis, PsA)
• 기타: IBD-associated arthritis, undifferentiated spondyloarthritis 등
* X-ray상 sacroiliitis가 확인되면 r-axSpA, 확인되지 않으면 nr-axSpA로 본다. 엄밀히 말해서 AS는 r-axSpA만을 지칭하는 용어다. 하지만 r-axSpA와 nr-axSpA는 별개의 질환보다는 한 질환의 스펙트럼 내 다양한 상태라고 보는 것이 더 적절하며, 치료도 동일하다. 따라서 국시 수준에서는 AS = axSpA라고 이해하고 있어도 크게 문제되지는 않는다.
2) 역학: 20~40대 남성에서 호발
3) 병태생리: 부착부염(enthesitis)
(1) 부착부(enthesis): Muscle tendon, ligament, fascia 등이 뼈에 붙는 부분
* ↔ 류마티스 관절염(RA)에서는 활막염(synovitis)이 주된 기전
(2) 엉치엉덩관절(sacroiliac joint, 천장관절)의 부착부에서 염증 시작 → 척추 등 다른 부위로 퍼져나감
(3) HLA-B27과 높은 연관성을 보임 (AS 환자의 90%에서 양성)
2. 임상양상
1) 주호소
(1) 염증성 등통증(inflammatory back pain): ASAS criteria 참고
① 위치: 주로 허리/엉덩이 (갈비뼈, 고관절 등도 가능)
② 서서히, 만성적, 양측성으로 발생
③ 허리의 조조강직(기상 후 몇 시간까지 지속) → 낮에 활동을 하면서 호전 → 야간에 다시 악화
(2) 요추 운동 제한: 허리가 뻣뻣하게 굳어(ankylosing) 잘 움직이지 않음
(3) 말초 관절염: 무릎, 발목/발꿈치(Achilles tendon) 통증 등
2) 관절 외 증상
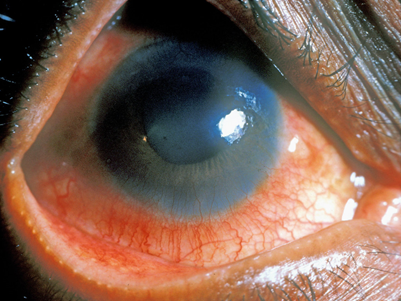
(1) 급성 앞포도막염(anterior uveitis): 주로 일측성, 재발 흔함, 척추염보다 선행 가능
(2) 기타: 염증성 장질환, 건선(psoriasis), 대동맥판 역류 등
3. 진단
1) 신체검사
(1) Modified Schober test: 요추 운동 제한 확인
① 바로 선 상태에서 요천추접합부(lumbosacral joint)와 그 위 10 cm를 환자 피부에 표기
② 환자가 최대한 허리를 앞으로 숙이도록 한 후 두 지점 간 거리를 재측정
③ 거리가 2~5 cm 이상 증가 → 정상 / 아닐 경우 → 요추 운동 제한
* 정상과 비정상을 나누는 cutoff value는 문헌마다 조금씩 다르다. Harrison 21e는 2 cm 이상이 정상이라고 기술하고 있으나, 국시의 AS 증례 중 3~4 cm의 소견을 보이는 경우도 출제된 바 있다.

(2) 기타
① Chest expansion test: 최대 흡기/호기 시 흉곽 팽창 차이 측정 (정상일 경우 ≥ 2.5 cm)
② Lateral bending: 환자가 허리를 옆으로 굽힐 때 손이 허벅지 옆으로 내려가는 거리 측정 (정상일 경우 > 10 cm)
2) 혈액검사
(1) HLA-B27 (+)
(2) CRP/ESR 증가, ALP 증가, 경미한 빈혈
(3) 자가면역항체: ANA, anti-CCP Ab, RF 모두 (-)
3) 영상검사
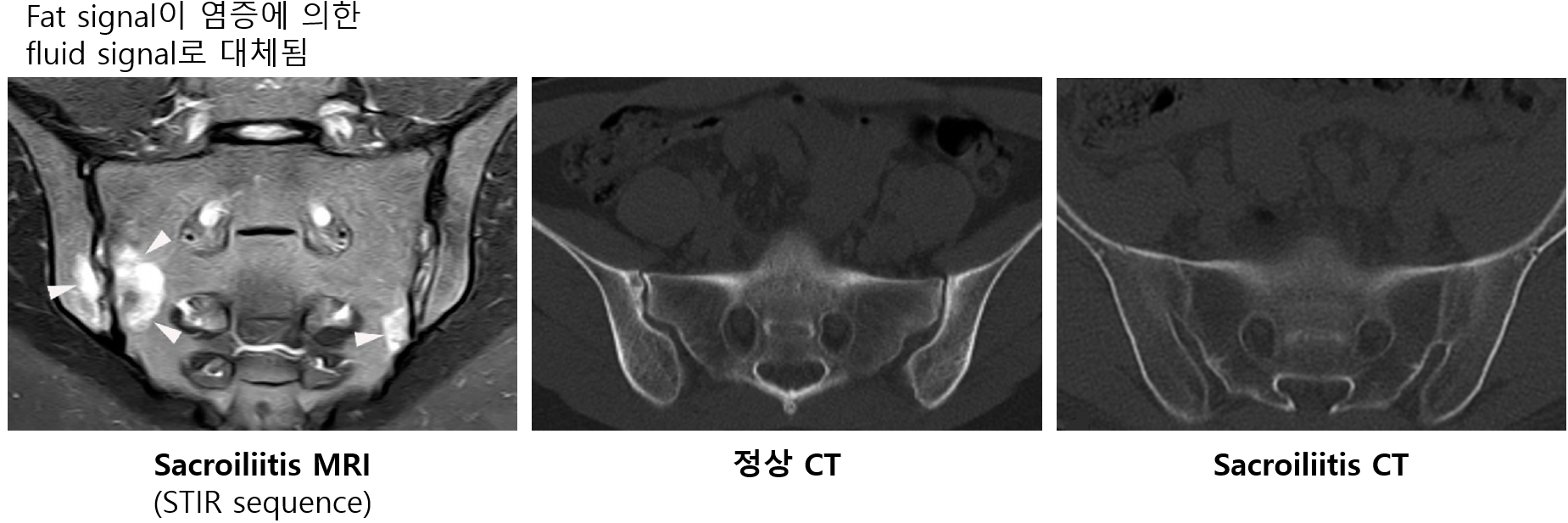
(1) 골반 X-ray: 엉치엉덩관절염(sacroiliitis) 확인 (grade 0~4로 분류)
• Subchondral 피질 경계가 흐려짐 → erosion and sclerosis → joint obliteration
(2) 골반 MRI/CT: X-ray로 진단이 어려울 때 시행
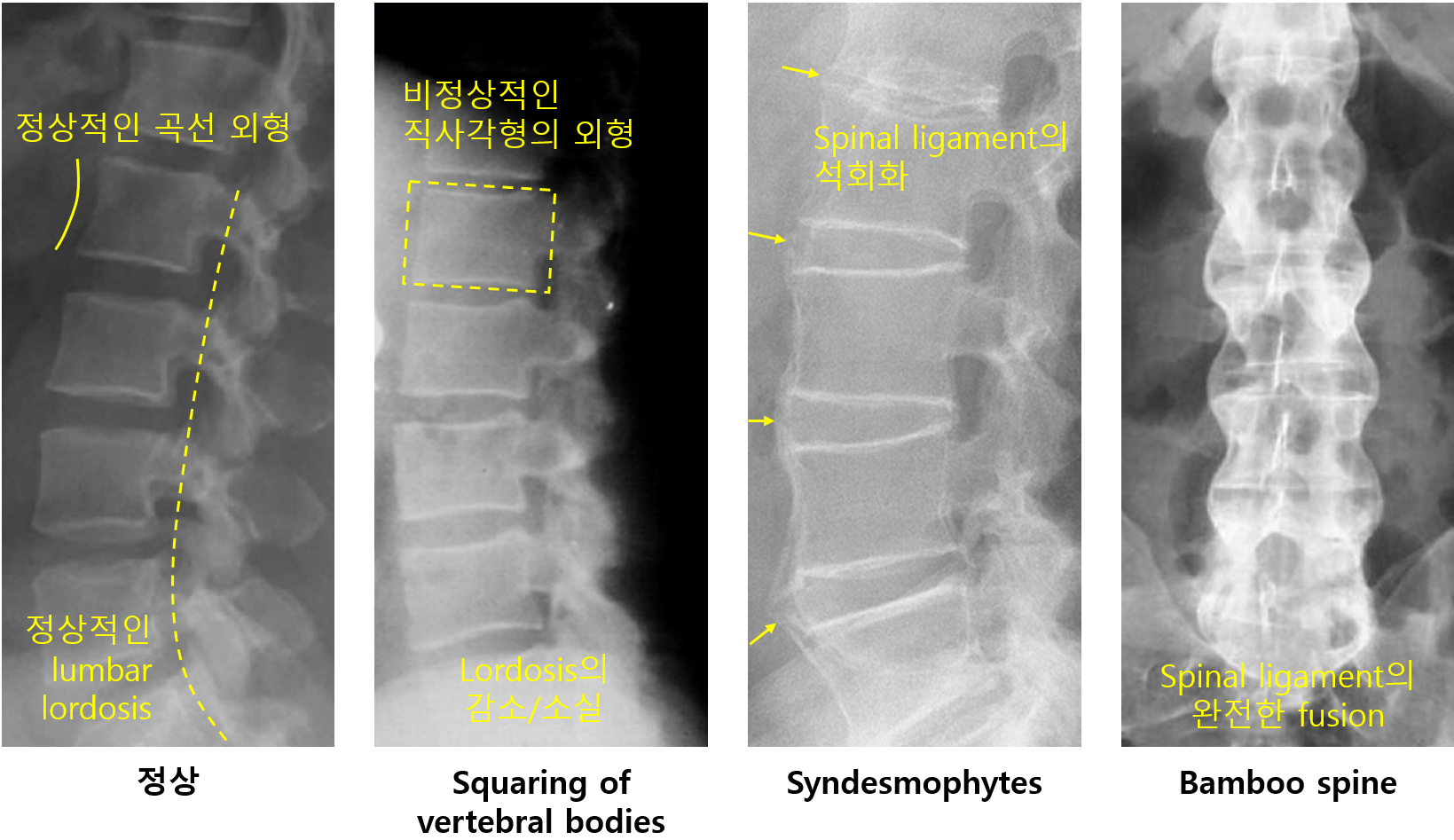
(3) 척추 X-ray: 사각형 모양의 vertebral body, syndesmophytes, bamboo spine
4) 진단기준: 임상적 진단보다는 연구 목적으로 개발됨
ASAS 진단기준 발병 시기가 45세 미만이고 3개월 이상 등통증을 호소하는 환자에서 1~2중 하나에 해당 |
1. 척추관절염의 영상학적 소견 + 척추관절염의 특징 1개 이상 2. HLA-B27(+) & 척추관절염의 특징 2개 이상 |
5) 감별진단: 미만성 특발 골격 과골화증(diffuse idiopathic skeletal hyperostosis, DISH)
(1) 병태생리: Intervertebral ligament의 calcification → 척추 body들이 하나로 엉겨붙음
(2) AS와의 감별점: 허리 통증 등의 증상이 심하지 않으며, sacroiliac joint를 침범하지 않음
4. 치료
1) 1st line: NSAIDs(naproxen, ibuprofen, indomethacin, celecoxib 등)
2) 2nd line: NSAIDs 치료에도 불구하고 악화될 경우 약제 변경
(1) Anti-TNF-α: Infliximab, adalimumab, etanercept 등
(2) Anti-IL-17: Secukinumab, ixekizumab
(3) Janus kinase inhibitor: Tofacitinib 등
3) Peripheral arthritis가 심할 경우
(1) Sulfasalazine
(2) 국소 steroid 주사
4) 기타 보존적 치료
(1) 진통제: Acetaminophen, tramadol 등의 opioid 등
(2) 운동 치료(자세와 운동범위 유지) 병행
강직성 척추염 정리 | |
역학 | • 20~40대 남성, HLA-B27(+) |
임상양상 | • 염증성 등통증: 운동시 완화, 휴식시 악화, 조조강직 |
진단 | • 신체검사: Modified Schober test |
치료 | • NSAIDs → anti-TNF-α, anti-IL-17 등 |
Harrison 21e, pp.2790-2796