생식세포종양
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Germ cell tumor
비상피성 난소암은 크게 생식세포 종양과 성끈-기질 종양으로 나뉜다. 상피성 난소암에 비해 드물지만 소아 및 젊은 여성에게 상대적으로 호발하므로 임상적인 중요도는 낮지 않으며, 따라서 국시에서도 드물지 않게 출제되는 편이다. 비상피성 난소 종양 중 가장 흔한 종양인 성숙 기형종은 양성 종양으로, 골반 종괴 단원에서 다루고 있다. 젊은 여성에게서 종양으로 의심되는 큰 복부 덩이가 발견될 경우 비상피성 난소암을 의심해야 하며, 항암치료에 완치가 쉽게 되는 암종이므로 가능한 가임력을 보존하는 방향으로 수술을 진행함을 알고 있어야 한다. 암종마다 특징적인 종양표지자도 진단에 도움이 될 수 있으므로 정리해두는 것을 권한다.
1. 개요
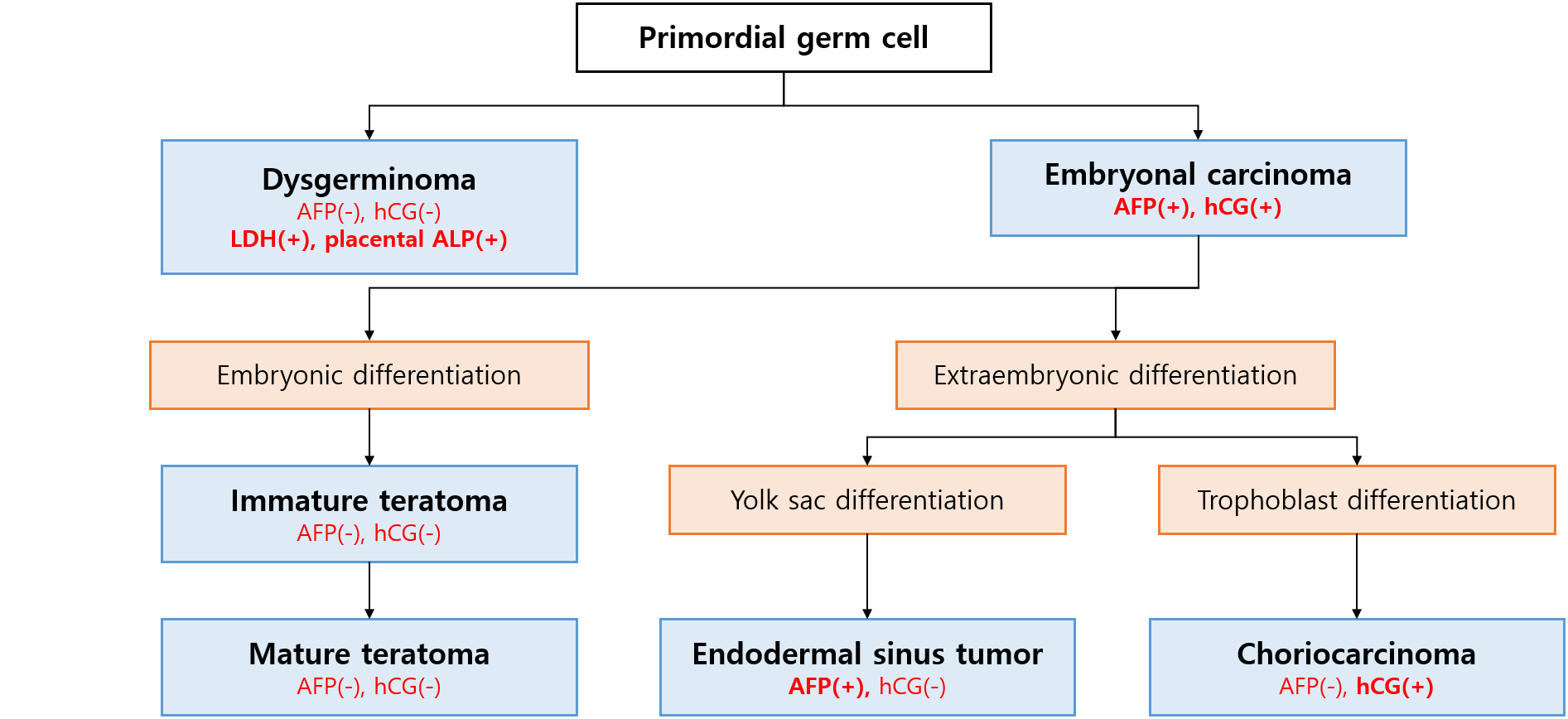
1) 기원: 난소 내 primordial germ cell (meiosis를 통해 난자가 되기 위해 대기하는 세포)
2) 역학: 젊은 여성(소아~20대)에 호발 (↔ 상피성 난소암은 폐경 후 여성에게 호발)
3) 임상양상
(1) 비특이적인 복부 증상: 하복부 덩이, 복부 불편감/통증
• 상피성 난소암보다 증식 속도가 빠름 → 급성/아급성 증상도 가능
(2) Mass effect에 의한 증상: 빈뇨, 변비 등
4) 진단
(1) 영상검사: US, CT - 악성 소견 유무 확인
(2) 종양표지자: AFP, hCG, LDH, placental ALP(PALP) 등
AFP | hCG | 암종 |
(-) | (-) | Dysgerminoma(LDH/PALP 양성), immature/mature teratoma |
(+) | (+) | Embryonal carcinoma |
(+) | (-) | Endodermal sinus tumor (yolk sac tumor) |
(-) | (+) | Choriocarcinoma |
* 단, 여러 암종이 혼합된 mixed germ cell tumor도 가능하다. 이러할 경우 주된 암종에서 발견되지 않는 종양표지자가 양성으로 나타날 수 있으므로, 반드시 암종의 최종 감별진단은 병리적으로 해야 한다. (ex. Dysgerminoma가 main tumor라고 하더라도, endodermal sinus tumor가 섞여 있을 경우 AFP(+)일 수 있음) | ||
(3) 핵형검사(karyotyping): 특히 초경 전 여아일 경우
* Y 염색체가 있을 경우 불완전한 생식샘에 의해 생식세포종양이 발생할 수 있으며, 이 경우 반드시 생식샘 절제술이 필요하기 때문이다.
(4) 진단적 개복술: 악성 의심시 비상피성 난소암도 상피성과 마찬가지로 수술적 병기설정(surgical staging)이 필요
5) 치료 원칙: 대부분의 환자가 가임기 여성이므로, 가임력 보존에 초점
(1) 수술: 정상 난소 조직을 최대한 보존
① 양측 난소절제는 시행하지 않음: 종양이 양쪽 난소에 있어도 적어도 한쪽의 난소 조직은 대부분 보존함
② 난소가 육안적으로 정상일 경우 조직검사/절제 등은 금기
* 비상피성 난소암의 대부분은 항암치료에 매우 잘 반응하기 때문에, 수술 후 암 조직이 남아있더라도 높은 확률로 완치를 기대할 수 있기 때문이다. 물론 가임력 보존을 희망하지 않거나 보존이 불필요할 경우 일반적인 전자궁절제술 + 양측난관난소절제술(TH + BSO)을 시행한다.
(2) 항암화학치료: 필요시 adj. CTx 시행 (bleomycin + etoposide + cisplatin 기반의 regimen)
(3) 방사선치료: 상대적 금기 (CTx와 달리 RTx 이후에는 매우 높은 확률로 불임)
2. 미분화세포종(dysgerminoma, 난소고환종)
1) 개요
(1) 악성 생식세포종양 중 가장 흔함
(2) 10~15%에서 양측성으로 발생 (↔ 기타 생식세포종양은 거의 항상 한쪽에만 발생)
(3) Y 염색체가 있을 시 발생 가능성 높아짐
2) 검사소견
(1) 종양표지자: LDH, placental ALP
(2) 병리검사: Large cells, large/irregular nuclei, abundant/clear cytoplasm
3) 치료
(1) 수술
① 가임력 보존 희망: 일측성 난관난소절제술(unilateral salpingo-oophorectomy, USO)
• 수술 중 반대쪽 난소에도 종양 의심소견 있을 시 정상 난소 조직을 최대한 남겨두며 악성 조직을 제거
② 가임력 보존 비희망/불필요: 전자궁절제술(total hysterectomy, TH) + 양측난관난소절제술(BSO)
③ Y 염색체: BSO
(2) Adjuvant CTx: Stage II 이상시 시행(난소/난관 이외의 부위 침범)
3. 미성숙 기형종(immature teratoma)
1) 개요
• 3개 배엽(내/중/외배엽)에서 유래하므로 다양한 종류의 조직이 공존함 (ex. 체모, 치아, 기름샘 등)
2) 검사소견
(1) 영상검사: 지방/석회화 등을 시사하는 소견들이 동시에 발견됨
(2) 병리검사: Neural tube와 유사한 구조물이 다수 발견됨
3) 치료
(1) 수술: 가임력 보존 희망시 USO / 비희망시 TH+BSO
(2) Adjuvant CTx: Stage I, grade 2 이상시 시행
* 가이드라인에 따라서 grade 3 이상시 adj. CTx 시행을 권고하기도 한다.
4. 기타 생식세포종양
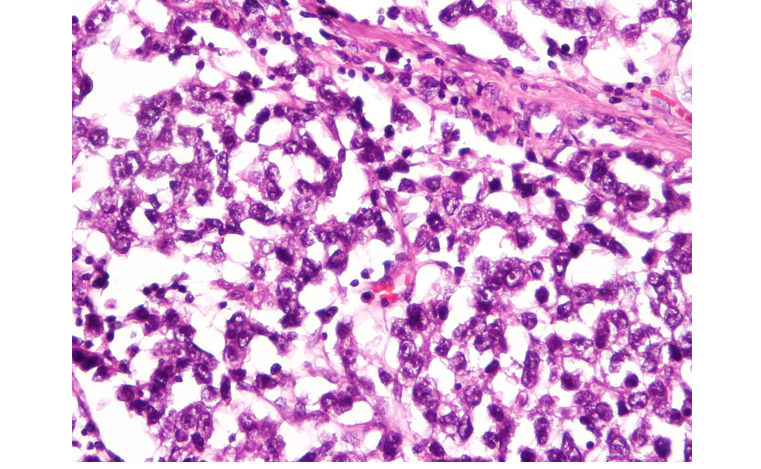
1) 내배엽굴종양(endodermal sinus tumor, yolk sac tumor, 난황낭종양)
(1) 개요: Yolk sac으로 분화한 조직에서 유래
(2) 검사소견
① 종양표지자: AFP 상승 (∵ 정상 yolk sac에서도 AFP가 생성됨)
② 병리검사: 납작해진 불규칙적 endothelial tissue가 다수 확인됨 (Schiller-Duval bodies)
(3) 치료
① 수술: 가임력 보존 희망시 USO / 비희망시 TH+BSO
② Adjuvant CTx: 모든 환자에 시행
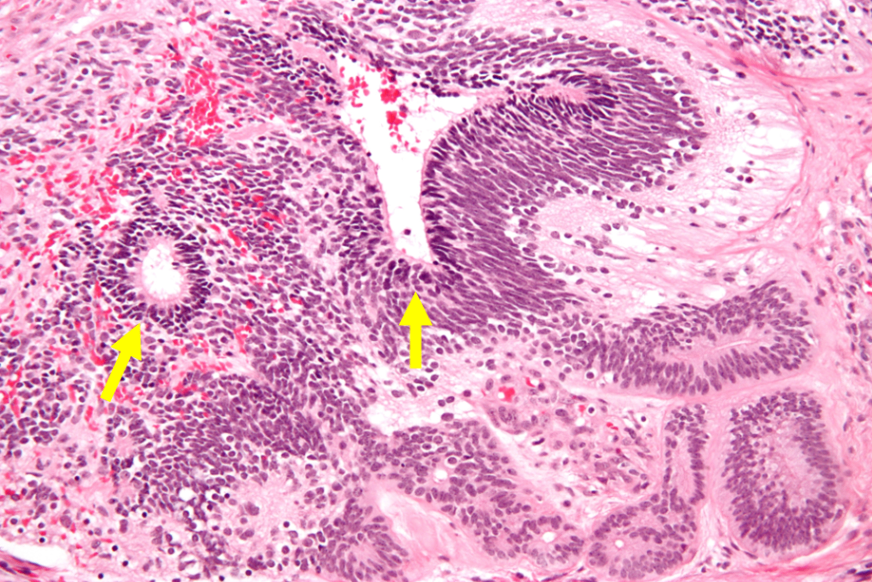
2) 융모막암(choriocarcinoma)
(1) 개요: Trophoblast로 분화한 조직에서 유래 (임신융모질환 참고)
(2) 검사소견: 종양표지자 - hCG 상승 (∵ 정상 trophoblast에서도 hCG가 생성됨)
(3) 치료: 내배엽굴종양과 유사함
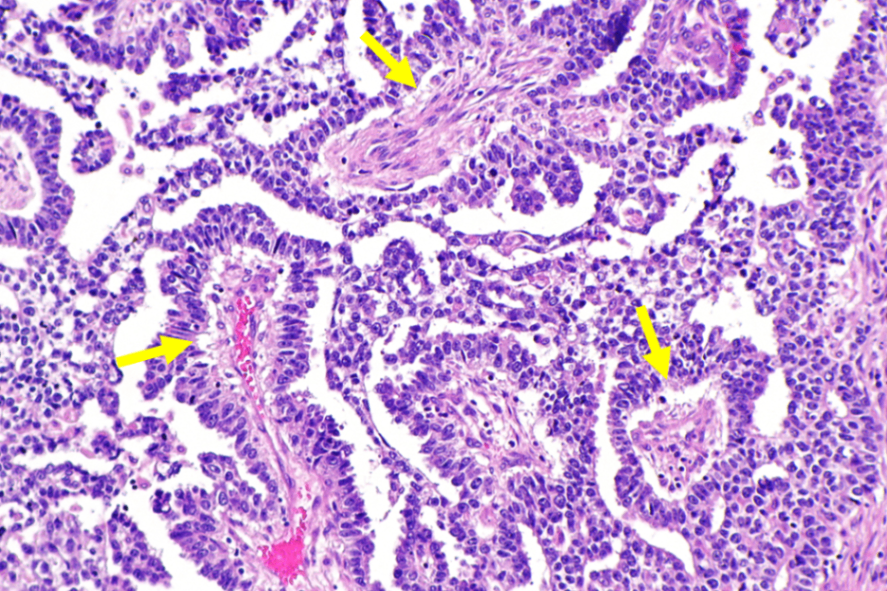
3) 배아암(embryonal carcinoma)
(1) 검사소견: 종양표지자 - AFP, hCG 모두 상승
(2) 치료: 내배엽굴종양과 유사함