산전 진단
이론과 하이라이트 히스토리를 확인 할 수 있어요.
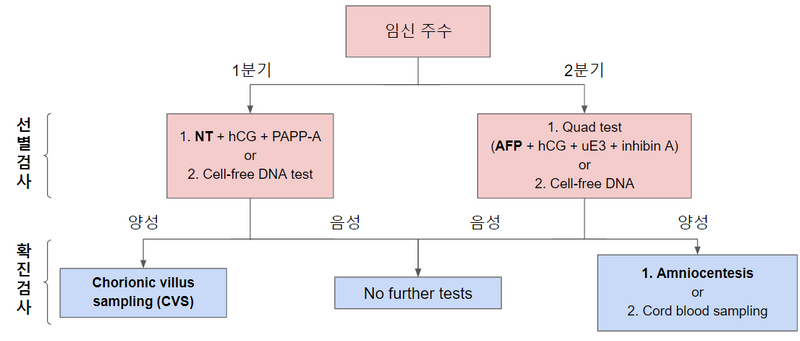
본 단원에서는 태아 염색체 이상과 신경관 결손에 대한 선별검사와 확진검사에 대해 다룬다. 최근에는 드물게 출제되며, 현재 진료현장의 방침이 이전 국시 문제와 다소 바뀐 부분들이 있어 주의를 요한다. 이전에는 태아 염색체 이상의 고위험군 산모에게 우선적으로 침습적인 확진검사를 했지만, 최근에는 선별검사를 먼저 하는 순서로 바뀌었다.
1. Fetal aneuploidy 선별검사
선별검사에서 채혈하는 물질들은 산모의 임신 주수, 나이, 체중 등에 따라 정상치가 달라질 수 있다. 따라서 절대적인 농도 수치보다는 각 변수들을 보정해 MoM(multiples of median)이라는 수치를 계산한다. MoM은 검사를 받는 산모의 값이 비슷한 특징을 가진 정상 산모들의 중앙값에 비해 몇 배인지를 나타낸다.
1) 염색체 이수성(aneuploidy)
한 종류의 염색체 개수의 이상. 산전 진단에서는 주로 trisomy 21(다운증후군)에 초점이 맞춰져 있다.
ex.) trisomy 21(Down syndrome), trisomy 18(Edwards syndrome), trisomy 13(Patau syndrome)
2) 1분기 선별검사: 아래 2개를 전부 11~14주에 수행해 종합적으로 aneuploidy 확률을 평가
(1) 목덜미투명대(nuchal translucency, NT): 다운증후군에서 주로 증가
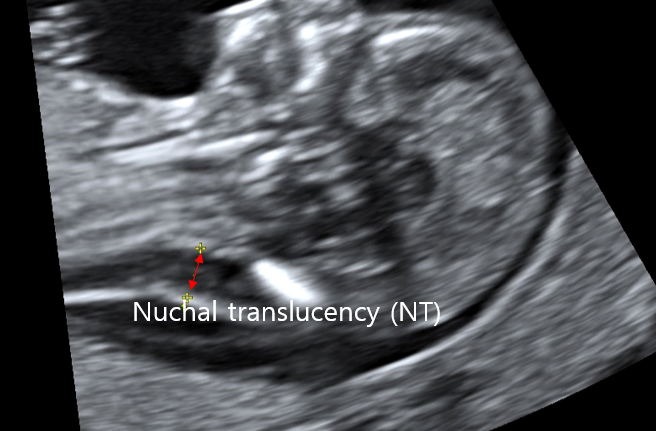
태아의 목 뒤의 검은색 부분을 목덜미투명대(NT)라 부른다.
(2) Dual test: β-hCG + PAPP-A (다운증후군에서 각각 증가, 감소)
3) 2분기 선별검사: Quad test: AFP + unconjugated E3 + β-hCG + inhibin A
다운증후군에서 AFP & uE3 감소, β-hCG & inhibin A 증가
4) 세포유리 태아 DNA 검사(cell-free DNA): 최근 강조되고 있는 혁신적인 검사법
(1) 과정: 태아 DNA의 일부가 조각난 채로 산모의 혈액으로 유입
→ 산모 말초혈액을 채취해 태아의 각 염색체별 DNA 양 측정
(2) 장점: 매우 높은 민감도 (다운증후군 99%), 시기에 구애받지 않음 (10주 이상)
(3) 단점: 높은 가격
* 이전에는 산모가 aneuploidy 고위험군(35세 이상, 본인 및 배우자 염색체 이상, aneuploidy 태아 출산 과거력 등)일 경우 선별검사 없이 바로 확진검사를 하는 것이 여러 번 국시에 출제될 만큼 중요했으나, 현재는 선별검사의 기능 발전 덕분에 위험 여부에 상관없이 선별검사를 먼저 시행하도록 되어있다.
2. Fetal aneuploidy 확진검사
1) 1분기 확진검사: 융모막융모생검(chorionic villus sampling, CVS)
(1) 과정: 태반의 일부를 주사기로 흡인해 유전자 검사 또는 핵형분석(karyotyping) 진행
(2) 장점: 임신 초반부터 가능
(3) 단점: 다른 검사들에 비해 상대적으로 높은 유산율
2) 2분기 확진검사
(1) 양수천자(amniocentesis): 1분기에는 양수량이 적기 때문에 반드시 2분기에 시행
(2) 제대혈액채취(umbilical cord blood sampling): 태아 혈액의 바이러스, 항체 등을 직접 조사할 수 있으나 거의 시행하지 않음
3. 신경관 결손 검사
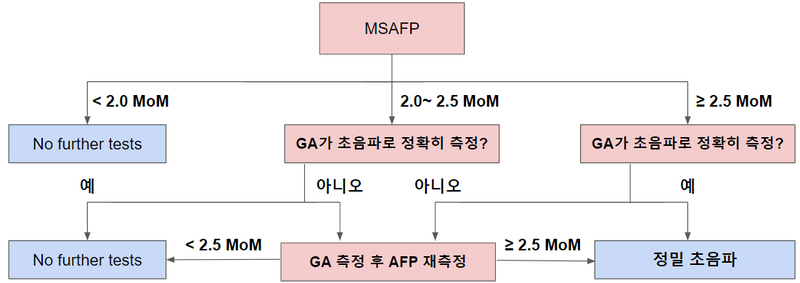
1) 선별검사: 모체 혈청 AFP (MSAFP)
* 이전에 국시에 빈출되었으나 최근 5년간은 출제되지 않았다.
(1) 원리: AFP는 정상 모체에는 거의 없고, 태아의 신경관과 위장관에 풍부
→ 신경관 결손이 있을 시 AFP가 양수를 통해 모체 혈액으로 전달됨
(2) 해석: ≥ 2.5 MoM일 경우만 확진검사 시행
① 단, ≥ 2.0 MoM일 경우 GA가 초음파로 확실히 측정되었는지 확인해야 함
② GA가 확실하지 않을 경우 GA 확인 후 AFP 재측정
③ ≥ 2.5 MoM일 경우 확진검사
2) 확진검사: 정밀 초음파
(1) 실제로 신경관 결손이 있는지 시각적으로 확인
(2) 소견이 불명확할 시 양수천자를 통해 AFP, acetylcholine esterase 상승을 확인
Williams 26e, pp.331-351