임신과 감염질환
이론과 하이라이트 히스토리를 확인 할 수 있어요.
임신성당뇨병과 더불어 임신의 내·외과적 합병증 단원에서 가장 많이 국시에 출제되는 부분이다. 감염병 중 산모에게서 빈번히 발생하는 요로감염은 ‘임신과 ‘비뇨기계질환’에서 따로 다루도록 한다. 풍진, VZV, 예방접종 등의 주제가 많이 출제되므로 유심히 공부해야 한다. 원인균의 종류가 많은데, 각각 치료를 헷갈리지 않게 정리하는 것이 중요하다.
1. 수두대상포진바이러스(VZV)
1) 태아에의 영향: 확률은 낮으나 태반을 통과해 태아를 감염시킬 수 있음
* Congenital varicella syndrome: FGR, chorioretinitis, microphthalmia, hydronephrosis 등
2) 임상양상
(1) 수두: 발열, 전신 수포성 발진 → 가피
(2) 대상포진: Dermatome을 따라 일측성으로 분포한 통증이 동반된 수포성 발진
3) 산모에게 노출시 처치
(1) 산모 수두 감염 과거력 있음: 항체 있으므로 경과관찰
(2) 산모 수두 감염 과거력 없음: VZV serologic test 시행
① IgG (+): 항체 있으므로 경과관찰
② IgG (-): 감염 예방을 위해 varicella zoster immunoglobulin(VARIZIG) 투여
(3) 분만 4일 전부터 노출되거나 감염된 경우: 신생아에게도 immunoglobulin 투여
2. 풍진(rubella)
1) 태아에의 영향: 임신 초기의 경우 90%의 확률로 태반을 통과해 태아를 감염시킴
* Congenital rubella syndrome: 안구 이상(백내장 등), 청력손실, 선천성 심장질환
2) 임상양상: Maculopapular rash, 발열, 림프절비대 등
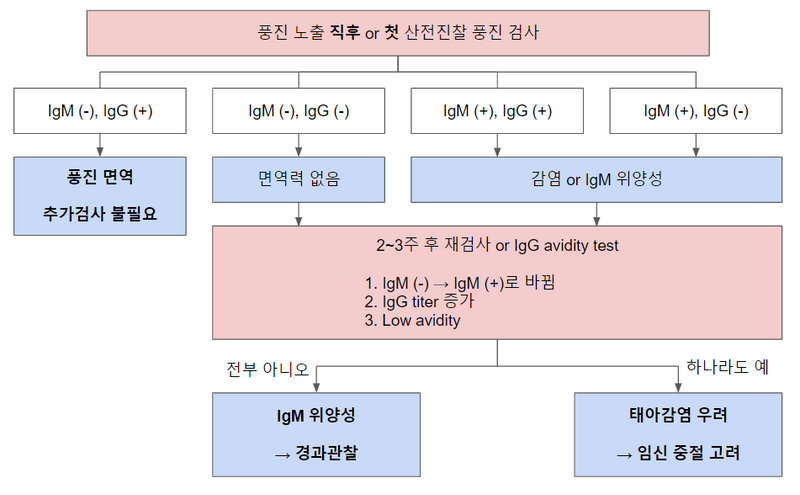
3) Serology 해석 및 처치: Serology 중 특히 IgM은 위양성이 많아 주의해야 함
(1) 초기평가: 산전진찰의 첫 풍진검사 or 풍진에 노출된 직후
① IgM (-) & IgG (-): 면역력 없음 → 2~3주 후 재검
② IgM (-) & IgG (+): 면역력 있음 → w/u 종료
③ IgM (+) & IgG (-): 감염 or IgM 위양성 → 2~3주 후 재검
④ IgM (+) & IgG (+): 감염 or IgM 위양성 → 2~3주 후 재검
* 산전진찰의 ‘첫’ 풍진검사, 풍진에 노출된 ‘직후’라는 단서가 중요하다. 똑같은 IgM(-), IgG(+) 소견이라도 풍진에 노출된 ‘직후’에는 기존의 면역력이 있음을 뜻하는 반면, 풍진에 노출된 지 1주일~열흘 정도가 지났다면 드물지만 현재 풍진 감염을 뜻할 수 있기 때문이다. 후자의 경우 2~3주 후 재검을 통해 1) IgM (+)으로 변하지 않는지, 2) IgG가 증가하지 않는지를 확인해야 한다.
(2) 2~3주 후 재검: 다음과 같은 경우에 감염을 강력하게 시사함.
① 2~3주 전의 IgM or IgG (-)가 IgM or IgG (+)로 바뀜 (seroconversion)
② IgG가 증가
* IgM은 (-)에서 (+)로 바뀌어야 한다. IgM (+)에서 titer가 변하지 않고 그대로 유지되는 것은 큰 의미가 없고, 오히려 위양성일 가능성이 높다.
(3) IgG 결합능(avidity): IgG는 만들어진 지 시간이 오래 지날수록 성숙해지며 결합능이 상승하기 때문에 수치에 따라 감염의 시점을 특정하는 데 유용함
① Low avidity: IgG가 최근에 만들어짐 → 최근에 감염되었음을 시사
② Borderline avidity: 애매하므로 2~3주 후 IgM, IgG 재검
③ High avidity: IgG가 오래 전에 만들어짐(과거 감염, 예방접종 등) → 경과관찰
4) 치료: 없음. 태아 감염 가능성이 높을 경우 산모와 임신 중절에 대해 논의
3. 매독(syphilis)
이론부터 문제까지, 알렌의 서재를 100% 활용하세요
※ 로그인 후 이용권 구매 시 전체 이용 가능합니다.
6,000개 이상의 문제와 연결되는 이론으로 개념과 적용을 한 번에
실제 국시와 동일한 CBT 환경으로 실전 감각 완성
틀린 문제를 매일 자동으로 챙겨주는 ‘오늘의 문제’
메모·암기카드·노트로 만드는 나만의 복습노트
커뮤니티 Q&A
위 이론과 관련된 게시글이에요.
눅눅한감튀
26.05.19
산모 풍진검사에서 IgG결합능 검사?
알렌의 알고리즘에 따르면 IgG(-)인 경우에도 2~3주 후 재검 외에 결합능 검사도 고를 수 있다고 나와있는데요. negative인데도 할 수 있는게 맞을까요?
조회수 26
댓글 0
추천수 0
눅눅한감튀
26.05.19
알렌의시대
25.11.19
지금은 임신중절 합법이지만
합법 이전에도 풍진 감염이나 다운증후군 같은 염색체 이상 발견시 임신중절 합법적으로 가능했나요?
조회수 503
댓글 1
추천수 0
알렌의시대
25.11.19
Dr.S
25.10.20
미국과 다르게 증상 없으면 우리나라는 GBS 선별검사를 하지 말라고 하군요
무증상이 검사 받으려고 하면 전액본인부담인가 보네요. [Group B streptococcus 선별검사 대한산부인과학회 권고사항] 8. 결론 한국에서는 미국과 달리 모체의 GBS 집락 유무가 발생에 중요한 역할을 하는 조발형 GBS 감염증 보다는 아직...
조회수 457
댓글 1
추천수 2
Dr.S
25.10.20