소아 심혈관 질환 총론
이론과 하이라이트 히스토리를 확인 할 수 있어요.
본 단원에서는 소아의 선천성 심질환을 잘 이해하는 데 있어서 핵심적인 내용들을 소개한다. 심음은 ASD의 특징적인 소견과 무해성 심잡음에 대해서 알아두면 유용하다. 태아 순환계에서 신생아 순환계로의 이행을 잘 이해해두면 개별 선천성 심질환의 병태생리를 잘 이해하고, 나아가 임상 양상과 치료를 쉽게 익힐 수 있다. 교과서에는 매우 방대한 종류의 심잡음과 유전적 이상 등을 다루지만, 국시에서 출제되는 부분은 제한적이기에 전부 옮기지는 않았다.
1. 심음 청진
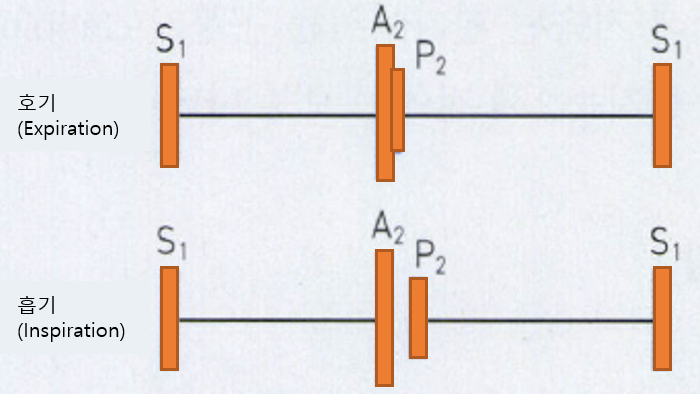
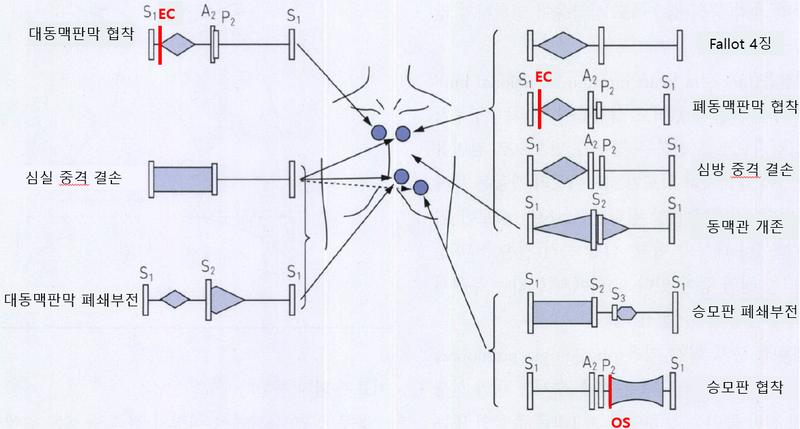
1) Fixed S2 wide splitting: 심방중격결손(ASD)에서 관찰
• 정상일 경우 아래와 같이 S2(두번째 심음 = systole이 끝나고 aortic valve가 닫힘)의 분리가 호흡에 따라 정도의 차이가 있음
• A2(aortic valve의 닫힘)와 P2(pulmonary valve의 닫힘)는 흡기 시 간격이 넓어지고, 호기 시 하나로 들림
• 심방중격결손의 경우 그 차이가 항상 일정함
2) 수축기 심잡음(systolic murmur)
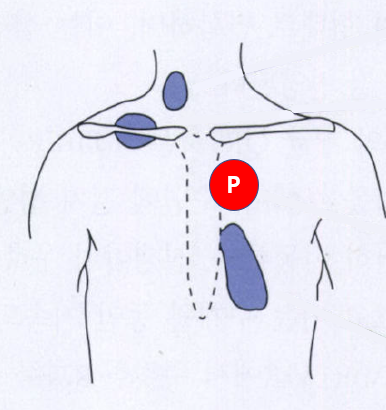
(1) 좌측/우측 제2늑간(intercostal space, ICS) (박출성 수축기 심잡음)
• 대동맥판막 or 폐동맥판막의 협착(AS, PS)
• 정상 판막이여도 해당 판막을 통과하는 혈류가 많아지는 경우
• 다이아몬드형 잡음
(2) 좌측 흉골하연 (범수축기 심잡음)
• 심실중격결손(VSD), 삼첨판 역류(TR)
• S1과 같이 시작하여 전 수축기를 통해 들림
* VSD의 경우 결손의 위치에 따라 심잡음 위치가 달라질 수 있음을 꼭 기억해야 한다.
(3) 심첨부(midclavicular line & 5th ICS)
• 승모판 역류(MR)
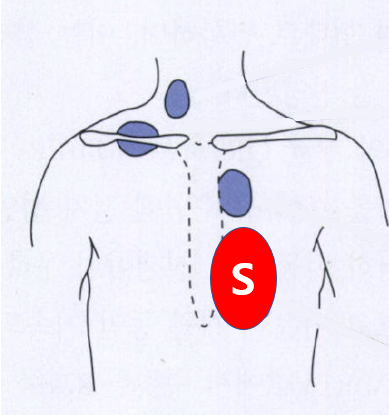
3) 이완기 심잡음(diastolic murmur)
(1) 좌측 흉골연 (이완 초기 심잡음)
• 대동맥 or 폐동맥판막 역류(AR, PR)
(2) 심첨부 (이완 중기 심잡음)
• 승모판 협착 (MS)
• 대량의 좌우단락이 있어(심실중격결손, 동맥관개존 등) 승모판 혈류량 증가
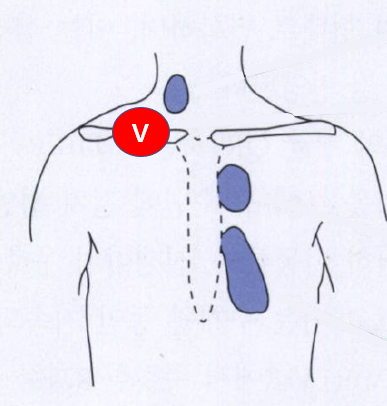
4) 지속성 심잡음(continuous murmur): 수축기~S2~확장기 내내 들리는 소리
• 동맥관개존(PDA)
• 그 외: 대동맥폐동맥 개창, 관상동정맥 샛길 등
* 완전 대혈관 전위, 심방중격결손, 폐정맥 환류이상, 대동맥 축착 등의 경우 심잡음이 명확하지 않은 경우가 있음
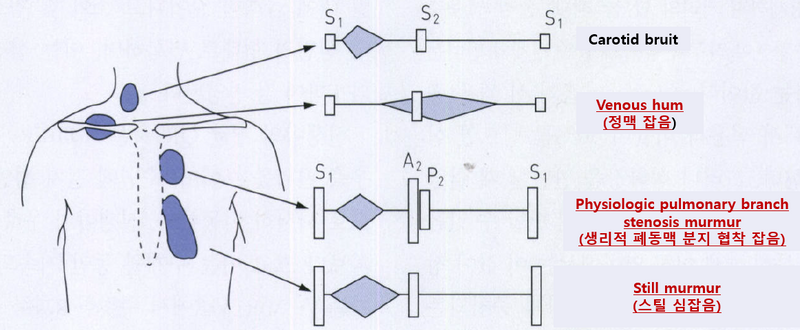
5) 무해성 심잡음: 소아에서는 심질환이 없어도 심잡음이 들리는 경우가 흔함
• 이완기에 들리거나 강도가 3도 이상의 잡음은 무해성 심잡음이 아님
→ 아래의 무해성 심잡음들은 당연히 수축기에 들리며 강도는 2 이하
소아 무해성 심잡음 | ||
생리적 폐동맥 분지 협착 잡음 (physiologic pulmonary branch stenosis murmur) | 스틸 심잡음 (still murmur) | 정맥 잡음 (venous hum) |
수축기(짧은 수축 중기) | 수축기 중간 음조의 잡음 (vibratory, squeaky, groaning, musical 등) | 지속성 잡음 바람 소리 같은 잡음 |
좌측 흉골연 & 2nd ICS or 폐의 말단 부위 | 좌측 흉골연 중간부 ~ 심첨부 사이 | 목에서 경정맥을 따라감 |
생후 수개월 내 흔함 | 누워 있을 때 잘 들림 | 목 자세를 바꾸면 변함 |
생후 수개월 내 소실 | 서 있으면 감소/소실 | 경정맥을 누르면 사라짐 |
|
|
|
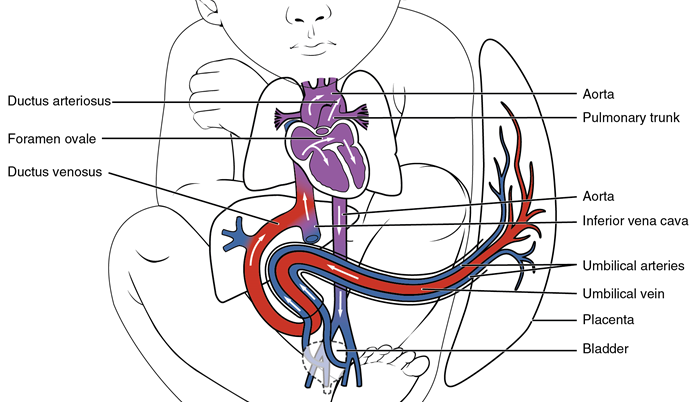
2. 태아 순환
1) 개요
(1) 폐 대신 태반을 통해 산소를 공급 받으므로 순환 경로가 출생 후와 현저히 다름
(2) 좌우 심실의 병렬 순환: 정맥관(ductus venosus), 난원공(foramen ovale), 동맥관(ductus arteriosus) 존재
2) 경로: 동영상 링크 참고
(1) 산소 많음: Umbilical vein → 정맥관 → IVC → RA → 난원공 → 상행 대동맥 → 태아의 뇌, 상지
(2) 산소 적음: SVC → RA → RV → 폐동맥 → 5% 폐, 95% 동맥관 → 하행 대동맥 → 태아의 하체
3) 출생 시 변화
(1) 출생 시 폐의 확장 & 폐동맥 산소 분압의 증가 → 폐혈관 저항의 급격한 감소 유발 (PVR↓)
(2) 낮은 저항을 가진 태반 순환의 제거 → 전신 혈관 저항의 증가 (SVR↑)
(3) 위의 변화들이 작용하여
① RV의 혈액은 전적으로 폐순환으로 향함
② 동맥관을 통한 단락이 반대로(우좌 → 좌우) 됨 → ligamentum arteriosum이 되어 폐쇄 (10~15시간 내)
③ 폐혈류의 증가로 LA의 부피가 증가 → 난원공의 flap이 막힘 (3개월 내)
④ 태반의 제거 → 정맥관의 폐쇄
4) 선천성 구조적 심장 결함: 3)의 자연스러운 생리적 변화가 방해됨
(1) 대동맥 축착, 대혈관 전위, 폐동맥 폐쇄 → 동맥관, 난원공 안 닫힘 → 선천 결함을 우회해 생명 유지 (동맥관 의존성 병변 → 심각한 증상 발생)
(2) 미숙아 동맥관 개존증, 폐고혈압 가진 영아의 우좌 단락 → 동맥관, 난원공 안 닫힘 → 환아의 심장에 추가적인 부담 → 상황에 따라 태아의 경로를 유지(prostaglandin E1) 또는 폐쇄(indomethacin)시켜야 함
3. 선천성 심질환 총론
1) 염색체 이상과 잘 동반되는 심질환
염색체 이상 | 심질환의 빈도 | 자주 동반되는 심질환 |
Trisomy 21 (Down 증후군) | 40~50% | ASD, VSD, AVSD, TOF, PDA |
Trisomy 18 (Edwards 증후군) | 90~100% | ASD, VSD, PDA, TOF, CoA |
Trisomy 13 (Patau 증후군) | 80% | ASD, VSD, PDA, HLHS, CoA |
Monosomy X (Turner 증후군) | 25~35% | CoA, BAV, AS, HLHS |
2) 단일 유전자 이상과 잘 동반되는 심질환
증후군 | 유전자 | 자주 동반되는 심질환 |
DiGeorge 증후군 | TBX1 | TOF, IAA, TA, VSD |
Marfan 증후군 | Fibrillin | AR, 대동맥 박리, MVP |
Noonan 증후군 | PTPN11, KRAS, RAF1, SOS1 | PS, ASD, VSD, HCM |
* AR: 대동맥판막 역류증, ASD: 심방 중격 결손, AVSD: 방실 중격 결손, BAV: 이엽성 대동맥판막, CoA: 대동맥 축착, HCM: 비후성 심근증, HLHS: 좌심실 형성 부전 증후군, IAA: 대동맥활 단절, MVP: 승모판 탈출, PDA: 동맥관 개존, PS: 폐동맥 협착, TOF: 팔로 네징후, VSD: 심실 중격 결손
3) 종류별 빈도: VSD(34.9%) > ASD(18.8%) > PDA(10.0%) > TOF(8.4%) > PS(7.0%) 등
4) 혈역학적 병태생리에 따른 분류
* 각론을 전부 공부한 후 정리할 때 보는 것을 추천한다.
(1) 좌우 단락 질환군(left-to-right shunt lesions): 결손 크기, 양쪽 압력 변화에 따라 단락 방향이 달라질 수 있음 (ex. Eisenmenger syndrome)
• 심방중격결손(ASD)
• 심실중격결손(VSD)
• 동맥관 개존(PDA)
(2) 청색증 질환군(cyanotic lesions)
• 폐혈류 감소: 팔로네징후(TOF)
• 폐혈류/체혈류의 분리: 완전 대혈관 전위(TGA)
• 폐혈류/체혈류의 혼합: 전폐정맥환류이상(TAPVR), 삼첨판 폐쇄, 단심방, 단심실, 총동맥간증 등
(3) 협착 질환군(obstructive lesions): 심근비후 등으로 이어질 수 있음
• 심실유출로(outflow tract) 협착: 대동맥협착(AS), 폐동맥협착(PS)
• 유입부 협착: 승모판협착(MS), 삼심방, 폐정맥협착 등
(4) 판막 역류 질환군(regurgitant lesions): 심실확장 등으로 이어질 수 있음
• 승모판역류(MR), 삼첨판역류(TR)
• 대동맥판역류(AR), 폐동맥판역류(PR)
홍창의 소아과학 12e, pp.790-812
이미지: Fetal circulation