빈혈 질환
이론과 하이라이트 히스토리를 확인 할 수 있어요.
소아 혈액 질환 파트는 내과의 혈액파트와 겹치는 부분이 많다. 단, 영아와 소아의 말초혈액 정상치와 소아 빈혈의 진단 기준은 따로 눈에 익혀두는 것이 좋다. 소아 빈혈 단원에서는 주로 철 결핍성 빈혈과 유전 구상적혈구증이 자주 출제되며, 특히 후자는 PB smear가 특징적이고 소아에서 많으므로 잘 익혀두도록 한다. 빈혈에 대한 진단적 접근 자체는 성인과 크게 다르지 않다. 단, 생리적 빈혈의 경우 소아에서만 나타나는 현상이기에 알아두어야 한다. 백혈병은 소아 종양성 질환 파트에서 다룬다.
1. 빈혈 총론
1) 빈혈에 대한 접근
(1) 자세한 병력 청취, 신체 진찰 이후 전혈구 (CBC) 검사, 말초 혈액 도말 검사(PB smear) 등 시행
(2) 평균적혈구용적 (MCV), 적혈구 분포폭 (RDW) 수치를 통해 주된 빈혈 질환을 감별할 수 있다.
* 성인 혈액 파트의 빈혈의 접근, 빈혈의 분류 참고
2) 소아 빈혈 진단기준 (정상 하한치)
나이 | 혈색소 (g/dL) | 적혈구 용적(%) |
제대혈 | 13.5 | 42 |
1~3일 (모세혈관) | 14.5 | 45 |
1~2주 | 13.5 | 40 |
1개월 | 10.0 | 31 |
3~6개월 | 9.5 | 29 |
6개월~2년 | 10.5 | 33 |
2~6년 | 11.5 | 34 |
6~12년 | 11.5 | 35 |
12~18년 | ||
남 | 13.0 | 38 |
여 | 12.0 | 36 |
3) 생리적 빈혈(physiologic anemia)
(1) 출생 후 호흡 → 동맥혈 산소포화도 50→95%, HbF→HbA로 산소 친화도가 낮게 바뀜
(2) 따라서 출생 직후 조직 내 산소 공급이 증가해 erythropoietin(EPO) 생산 감소
(3) 조혈 억제 → 생리적 적응 현상에 의해 생후 8~12주 시기에 혈색소가 9~11g/dL
(4) 신장/간이 저산소 상태 감지 → EPO 생산 늘림 → 조혈 증가
(4) 치료: 만삭아일 경우 조혈에 필요한 필수 영양소를 섭취한다면 치료 불필요
2. 철 결핍 빈혈(iron deficiency anemia, IDA)
1) 개요
(1) 병태생리
① 보통의 만삭아에서 생후 3~6개월까지는 태내 저장 철분으로 충당 가능
② 6개월이 지나면 철분 부족하여 체외로부터 섭취하지 못하면 철 결핍 초래
③ 따라서 생후 9~24개월에는 비교적 흔함
④ 3세 이상: 식이성 철 결핍 보다는 만성 실혈(GI, 월경)이 원인인 경우가 많음
(2) 원인
출생 시 철 저장의 부족 또는 철 소실의 증가 | 조산아, 쌍둥이 태아 실혈(feto-maternal bleeding, twin-to-twin transfusion) 분만 시 출혈(태반, 탯줄로부터의 출혈) |
철분 섭취의 부족 | 철분이 부족한 식사 (모유, 우유, 미음만으로 오랫동안 영양섭취) 만성 설사 흡수 불량 증후군, 위장 이상 |
철 수요량의 증가 | 조산아 성장 속도가 빠른 영아 또는 사춘기 |
실혈 | 기생충 (특히 구충) 소화성 궤양, 반복되는 코피, 장 폴립, 메켈 게실, 월경 과다 등 |
2) 임상양상
(1) 주호소: 얼굴이 창백(pallor)
(2) 비특이적 증상: 식욕 저하, 보챔, 밤에 자주 깸, 성장 지연 등
(3) 기타 징후: 빈맥, 심비대, 수축기 심잡음, 심하면 CXR상 심비대 등
3) 검사소견
(1) Iron panel
① 혈청 ferritin 감소
② 혈청 철 감소 → 최대한 철을 이용하고자 총철결합능(TIBC) 증가 → 이때 transferrin saturation 감소
③ Microcytic hypochromic RBC: 평균적혈구용적(MCV) 감소
④ 적혈구 생산 감소: 그물적혈구(reticulocyte) 감소
(2) 말초 혈액 펴바른 표본 (PB smear)
① Microcytic hypochromic RBC (central pallor 관찰)
② Poikilocytosis: 적혈구 형태가 다양함
③ Anisocytosis: 적혈구 크기가 안 일정함 / RDW >15
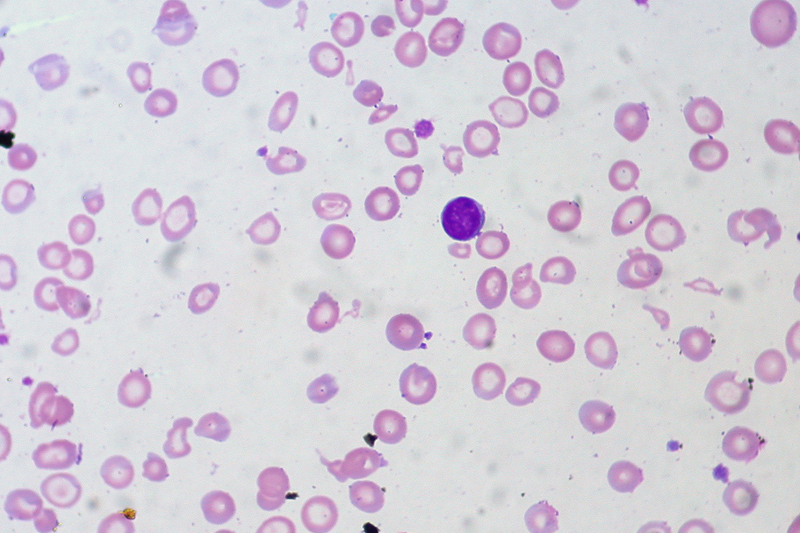
4) 치료: 철분제 투여하여 빈혈 교정 + 원인 탐색 & 제거
(1) Ferrous salt: TOC. 경제적임
① 음식물과 같이 섭취하면 철분 흡수에 방해됨
② 혈색소 정상화 후에도 저장철을 위해 2~3개월 계속 공급
③ 철분제에 대한 시간적 반응
철제 투여 후의 기간 | 반응 |
12~24 시간 | 세포 내 iron enzyme 보충되고 증세 호전 (덜 보챔, 식욕 좋아짐) |
36~48 시간 | 최초의 골수 반응: 적혈구계 증식 |
48~72 시간 | 망상적혈구(reticulocyte) 증가 (5~7일에 가장 현저) |
4~30 일 | 혈색소치(Hb) 상승 (*이 시점에서 치료를 멈추어선 안됨) |
1~3 개월 | 철분의 저장이 이루어짐 (*저장철이 충분히 공급되도록 혈색소 정상화 후에도 두세달 계속 경구 철제 요법 시행) |
(2) 수혈: 가능한 하지 않는 것이 좋음
① 적응증: 혈색소치 감소가 매우 심할 때, 감염이 있어 경구 투여의 효과가 없을 때
② 농축 적혈구로 서서히 수혈, 1회 수혈량 < 10mL/kg
③ 급속 교정의 부작용: 혈량 과다, 심확장(cardiac dilatation)
④ Furosemide 등 이뇨제를 줄 수 있음
3. 유전 구상적혈구증(hereditary spherocytosis)
1) 개요
(1) 병태생리
① 적혈구 모양을 유지하는 세포막 골격 구조의 이상
② 적혈구 부피의 감소 없이 막의 소실로 인해 모양이 구상(sphere)를 이룸
③ 모양 변화 능력이 크게 떨어져 비장 통과 시 쉽게 파괴 → 용혈성 빈혈
(2) 역학: 주로 상염색체 우성 유전 / 25%는 가족력 없이 돌연변이로 발병
2) 임상양상
(1) 빈혈 증상: 창백, 피로감, 무기력 등
(2) 용혈 증상: 황달, 비장비대, 색소 담석(pigmentary gallstone)
* 적혈구 용혈이 발생하면 다량의 heme이 혈중 분포하게 되고, 이것이 indirect bilirubin으로 대사되며 황달, 색소 담석 등이 발생한다.
(3) Parvovirus에 의한 aplastic crisis: 심한 빈혈, 고박출성 심부전, 저산소증, 심혈관 허탈로 인해 사망할 수도 있음
3) 검사소견
(1) 용혈 소견
① 망상적혈구(reticulocyte) 증가
② 간접 빌리루빈 증가
③ Haptoglobin 감소
④ 담석
(2) 말초 혈액 펴바른 표본 (PB smear): Spherocytosis
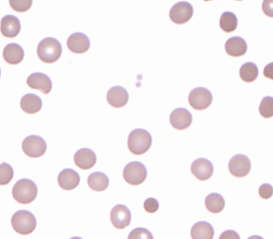
* Central pallor가 없는 구상 모양의 적혈구가 군데군데 보인다.
(3) 삼투압 취약성 검사: 정상 RBC보다 부피 대비 표면적이 작은 구상적혈구들이 저농도의 식염수에 노출될 경우, 정상 RBC에 비해 쉽게 파괴됨
(4) 자가용혈 검사(incubated osmotic fragility test): 포도당이 없는 상태에서 37도 보육기에 24시간 두면 용혈이 더 증가되는 현상을 보임
(5) 쿰즈 검사: 음성 → ABO 부적합에 의한 면역 용혈 빈혈 (쿰즈 검사 양성)을 감별할 수 있는 소견
4) 치료
(1) 비장절제(splenectomy): 경증에서는 권고되지 않음 (대신 광선치료 등 대증치료)
① 적혈구의 조기 용혈 방지 (빈혈, 황달 교정 등), 담석과 골수 무형성 발증 예방
② 적응증: 심한 빈혈, 잦은 골수저형성 또는 골수 무형성 발증, 성장 장애 또는 심비대
③ 6세 이후 권장
(2) 엽산: 이차적으로 발생하는 엽산 부족 예방 (비장절제 전 투여)
* 용혈로 인해 기본적으로 erythropoiesis의 요구 증가하기 때문에 엽산 부족이 발생한다.
(3) 예방접종: 비장절제수술 14일 전까지는 피막 세균(폐렴사슬알균, b형 인플루엔자균, 수막알균)에 대한 예방 주사 실시
* 예방적 항생제도 5세까지, 수술 후 2년까지 사용
홍창의 소아과학 12e, pp.890-895, 913-915
이미지: IDA, hereditary spherocytosis