신생아 질환 - 신생아 황달
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Neonatal jaundice
신생아 황달은 임상적으로 흔하지만 치명적인 원인에 의해 발생할 수도 있기 때문에 매년 국시에 한 문제씩은 꼬박꼬박 출제되고 있다. 황달의 발생 시기에 따라 어떤 원인이 흔한지 알고 있으면 문제에 접근하기 편리하다. 대부분 lab 결과를 통해 간접 or 직접빌리루빈이 증가했는지 알 수 있지만, 피부색/대변색만 주어지는 경우도 있으므로 이에 대해서도 잘 알고 있어야 한다. 또한, bilirubin 수치에 따라 어떠한 치료를 선택할지에 대해서도 잘 알고 있어야 한다.
1. 개요
1) 빌리루빈 대사: 소화기 파트 ‘황달과 고빌리루빈혈증’ 참고
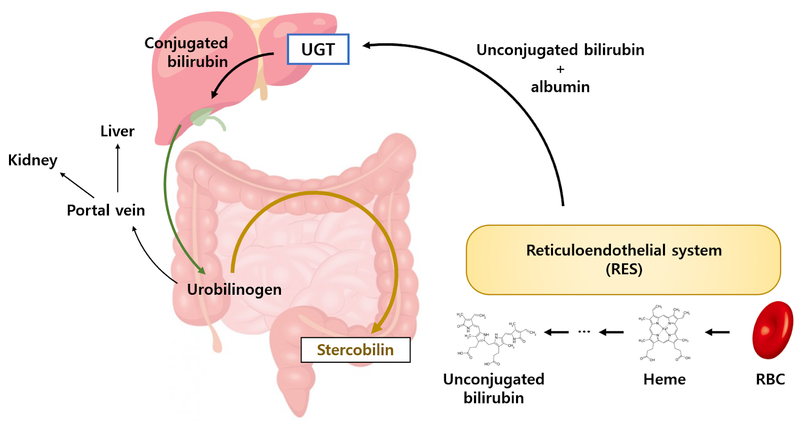
(1) Heme 분해 → 간접빌리루빈 → 간에서 UGT 효소에 의해 직접빌리루빈으로 대사
(2) 담도계를 통해 소장으로 배설 → 장내세균에 의해 urobilinogen으로 환원됨
(3) 대부분 stercobilin 형태로 대변으로 배출 (대변의 노란색)
(4) 일부는 portal vein으로 재흡수 → 간 or 신장 등 기타 장기로 분배
2) 신체진찰
(1) 총빌리루빈 수치 추정: 혈액검사를 대신할 수는 없음
① 얼굴에 국한: 약 5 mg/dL
② 복부 중앙: 약 12 mg/dL
③ 발바닥까지: 약 20 mg/dL
(2) 간접 or 직접빌리루빈 감별
① 간접빌리루빈↑: 피부 밝은 황색/오렌지색, 대변 노란색
* 간에서 장으로의 bile excretion은 문제가 없어 stercobilin에 의한 대변 색깔이 진해진다.
② 직접빌리루빈↑: 피부 진흙색/황녹색, 대변 회색
* 보통 bile excretion에 문제가 생기기 때문에 장에 stercobilin이 줄어들어 대변 색깔이 연해진다. Obstruction에 의한 직접빌리루빈 상승이 아닐 경우에는 대변 색깔이 정상일 수 있다.
3) 진단적 접근
(1) 병적 황달인지 판단
① 생후 24~36시간 이내에 발생 or 생후 10~14일 이상 지속
② 총빌리루빈 > 12 mg/dL(만삭아), > 10~14 mg/dL(조산아)
③ 직접빌리루빈 > 2 mg/dL
④ 빌리루빈 증가 속도 > 5 mg/dL/day
(2) 황달 발생 시기 확인
< 생후 24시간 | ① 흔한 원인: 용혈 황달 (ABO 부적합, Rh 부적합) ② 드문 원인: 감염, 간염, toxoplasmosis, rubella 등 |
2~3일 | ① 흔한 원인: 생리적 황달 ② 드문 원인: Crigler-Najjar 증후군 |
3~7일 | ① 조기모유황달 ② 패혈증, 기타 감염(TORCH) ③ 내출혈 (광범위 ecchymosis, 머리혈종) |
> 1주 | ① 모유황달 ② 약물에 의한 용혈, 빈혈, galactosemia ③ 패혈증, 신생아 간염, 담도폐쇄 |
> 1개월 | ① 담도폐쇄 ② 신생아 간염, inspissated bile syndrome, galactosemia ③ 선천성 갑상샘저하증, 날문협착증, TPN 등 |
(3) 직접빌리루빈 상승시: 담도폐쇄, 패혈증, galactosemia, 총담관낭 등 의심
(4) 간접빌리루빈 상승시: 다음 순서대로 진행
① 쿰즈 검사(Coombs test)
• 직접 쿰즈검사 (+): Rh or ABO 부적합
• 간접 쿰즈검사 (+): ABO 부적합
② Hb 확인: 상승 → 부당경량아, 탯줄 결찰 지연, 모자-태아 간 수혈 등
③ 망상적혈구(reticulocyte) 확인
• 정상: 내부출혈, 장폐쇄, UGT 유전자 질환 등
• 상승: PB smear → 구상적혈구증 등 RBC 이상 확인
아래 다루는 각 질환들은 담도폐쇄를 제외하면 전부 간접빌리루빈이 주로 상승하는 질환들이다.
2. 용혈 황달(hemolytic jaundice)
1) Rh 부적합: 산과 파트 ‘태아 질환 및 손상’의 ‘RhD 면역성 태아수종’ 참고
(1) 병태생리
① 발생 조건
• 태아: Rh(+) / 산모: Rh(-)
• 산모가 Rh(+) 혈액에 이미 노출되어 Rh Ab를 생성한 상태
* 따라서 첫 임신보다는 둘째 임신에 더 호발한다.
② 산모의 Rh Ab가 태반을 통해 태아에게 건너가 태아의 Rh(+) RBC에 반응
③ 용혈로 인한 빈혈, 간접빌리루빈 상승 → 핵황달 위험
(2) 임상양상
① 황달: 출생 후 급격히 발생 (심한 경우 24시간 이내)
② 빈혈(창백, 호흡곤란), 심비대, 부종 등
③ 심할 경우 출생 전 태아수종(fetal hydrops) 형태로 나타나기도 함
(3) 검사소견
① 혈액검사: 간접빌리루빈↑, Hb↓
② 직접 쿰즈검사(+)
* 직접 쿰즈검사를 direct antiglobulin test(DAT)라고 하기도 한다.
(4) 치료
① 보존적 치료: 소생술, 수혈, 중탄산염, 보조 환기 등
② 교환수혈(exchange transfusion): 아래 ‘핵황달’ 참고
③ IVIG
2) ABO 부적합: Rh 부적합과 전반적으로 유사하나 덜 심각함
(1) 태아: A or B형 / 산모: O형 (산모가 A, B형이어도 태아가 B, A형이면 발생 가능)
(2) 검사소견: 직접 쿰즈검사(- or +), 간접 쿰즈검사(+)
(3) 치료: 광선치료(phototherapy) → IVIG(중증), 교환수혈
3. 생리적 황달(physiologic jaundice)
1) 원인
(1) 신생아 RBC의 짧은 수명: 빌리루빈 생성 증가
(2) 신생아의 미숙한 간: Bilirubin conjugation이 잘 이루어지지 않음 → 간접빌리루빈↑
2) 검사소견: 간접빌리루빈
(1) 출생 시: 1~3 mg/dL
(2) 생후 2~4일: 5~6 mg/dL (최고치)
(3) 생후 5~7일: < 2 mg/dL
3) 진단: 신생아 황달의 다른 원인들을 배제한 후 진단
4. 모유 관련 황달
1) 조기 모유 황달(early breast milk jaundice, breastfeeding jaundice)
(1) 병태생리
① 모유 수유 불충분 → 탈수, 칼로리 부족, 체중감소 등 발생
② 생후 < 1주: 이로 인한 간접빌리루빈 상승
(2) 치료: 모유 수유 횟수를 증가 (하루에 10회 이상 권장)
* 물, 포도당액 보충은 빌리루빈을 오히려 상승시킬 수 있어 위험하다.
2) 모유 황달(breast milk jaundice)
(1) 병태생리: 원인은 불명
① 생후 4~7일: 모유 수유 중인 만삭아에서 간접빌리루빈↑
② 생후 2~3주: 간접빌리루빈 10~30 mg/dL (최고치)
③ 이후 간접빌리루빈 조금씩 감소
(2) 치료
① 추적 관찰: 빌리루빈이 많이 높지 않을 때
② (모유 중단 & 분유 수유) or 광선치료: 심한 경우
5. 핵황달(kernicterus)
1) 개요
(1) 병태생리
① 간접빌리루빈 증가(보통 > 20 mg/dL) → albumin에 결합하지 못한 free 빌리루빈 존재
② Free 간접빌리루빈은 지용성이라 BBB를 통과할 수 있음
(2) 원인: 조산아, 주산기 가사, albumin 감소, albumin 결합을 방해하는 약물 등
2) 임상양상: 아래 순서대로 발생
(1) 초기: 기면, 식욕부진, 모로반사 소실
(2) DTR 감소, 호흡곤란 → 활모양강직, 얼굴/사지연축
(3) 전신 경련 & 경축
3) 치료: 간접 빌리루빈 농도를 낮추기
(1) 광선치료: 청록색 가시광선 조사 → conjugation되지 않은 빌리루빈도 배설 가능
(2) 교환수혈: 광선치료에 실패할 경우 or 핵황달 증상이 있을 경우
(3) 각 치료 적응증
① 재태주수, 위험인자, 나이에 따라 치료를 시작하는 빌리루빈 농도가 다름
② 아직 명확히 확립된 가이드라인은 없으나, 다음을 참고 가능
③ 광선치료: 보통 총빌리루빈 > 15 mg/dL(고위험), > 20 mg/dL(저위험)이면 시행
④ 교환수혈: 광선치료보다 강력한 치료가 필요할 때
6. 담도 폐쇄(biliary atresia)
1) 병태생리
(1) 태아기의 담관 발달 장애 or 바이러스 감염에 의한 담관 폐쇄
(2) 담즙 배설에 장애 발생 → 직접빌리루빈↑
(3) 담즙 정체에 의한 소화불량, 간 섬유화 및 간경변
2) 임상양상 및 검사소견
(1) 증상/징후: 황달, 회색변, 간비대, 갈색 소변
(2) 혈액검사: 직접빌리루빈 > 2 mg/dL
3) 진단
(1) 복부 초음파: 담관의 구조적 이상, 동반 기형 등 다양한 평가 가능
(2) 99mTc-DISIDA 스캔: 준비과정이 복잡해 선별검사보다는 진단 후 수술 전 검사로 적합
(3) 기타: 경피적 생검술, MRCP 등
4) 치료: Kasai 수술 (= hepatoportoenterostomy)
(1) 소장을 간문(hilum)에 직접 이어붙여 담즙 배설이 되도록 함
(2) 좋은 예후를 위해 조기에 수술하는 것이 중요
5) 합병증 예방을 위한 내과적 치료
(1) 지방 흡수장애: Medium chain triglyceride
(2) 지용성 비타민 결핍: Vit. A, D, E, K 투여
(3) 수용성 비타민 결핍: 하루 허용량의 2배 투여
(4) 무기질 결핍: 인, 아연 투여
(5) 담즙산/콜레스테롤 역류: Phenobarbital, cholestyramine, UDCA 등
홍창의 소아과학 12e, pp.326-332, 338-344, 644-649
Nelson 21e, pp.953-957