급성 신손상
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Acute kidney injury, AKI / 급성 신부전, acute renal failure, ARF
거의 매년 빠지지 않고 출제되는 중요한 파트이다. 하나의 '질환'이 아니라, 여러 다른 질환들에 의해 발생할 수 있는 '임상적 상태'라는 것을 잘 이해하고 있어야 한다. Prerenal/renal/postrenal AKI의 감별진단이 대부분의 문제의 핵심이며, obstruction이 특징적인 postrenal AKI를 먼저 감별한 후, 병력과 lab을 보고 prerenal AKI와 intrinsic AKI를 감별하면 된다. FENa를 직접 계산할 수 있도록 공식을 꼭 숙지하도록 한다. Postrenal AKI 의심 시 가장 먼저 폴리 도뇨관을 삽입하여 소변 배출 여부를 확인하고, 신장 초음파로 hydronephrosis 확인, 복부 CT로 폐색 부위 확인을 진행한다.
1. 개요
1) 정의: GFR이 급격히 감소하여 몸에 물, 질소 대사산물이 축적되는 증후군
(1) 48시간 내 Cr ≥ 0.3 mg/dL 상승 or
(2) 7일 내 Cr ≥ 1.5배 상승 or
(3) 6시간 이상 지속되는 소변량 < 0.5 mL/kg/h
2) 역학: CKD 환자의 15.7% , 정상 신장 기능 환자의 5.3%
3) 병태생리
(1) 다양한 원인에 의해 GFR 감소
(2) 이로 인해 BUN 증가, volume 및 electrolyte imbalance 발생
(3) 비교적 가역적인 상태이므로 만성화되지 않도록 빨리 발병 원인을 찾아 교정해줘야 함
4) 원인에 따라 prerenal, renal(intrinsic), postrenal로 분류됨
2. 분류 및 원인
1) Prerenal AKI(prerenal azotemia): 사구체로 가는 혈류 부족 → GFR 감소
(1) 전신 순환 장애
① 저혈량: 탈수(구토/설사), 출혈, 이뇨제 과용 등
② 유효순환량 감소: 심부전, 간경변 등
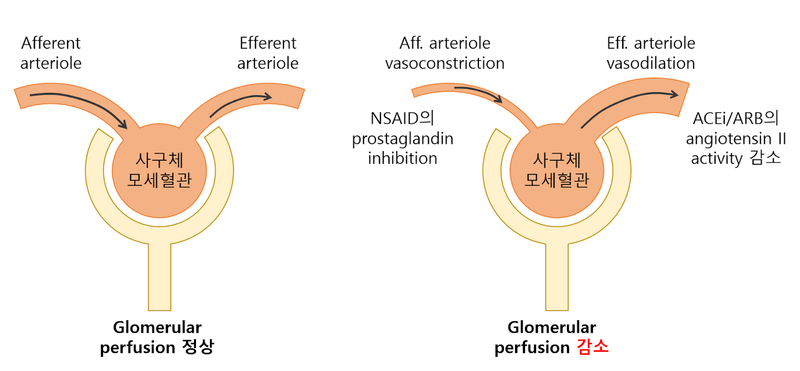
(2) 신장 사구체의 autoregulation 장애
① 정상적으로 aff. arteriole은 이완 & eff. arteriole은 수축해야 사구체 모세혈관의 정수압이 유지됨
② Aff. arteriole 수축: NSAIDs(prostaglandin을 억제해 이완하지 못하게 함)
③ Eff. arteriole 이완: ACEi/ARB(angiotensin II를 억제해 수축하지 못하게 함)
2) Renal AKI(intrinsic AKI): 신장의 구조물 중 하나가 손상됨
(1) 사구체: 사구체신염(glomerulonephritis)
(2) 세뇨관: 급성 세뇨관 괴사(acute tubular necrosis, ATN)라고 통칭함
① Toxin
• Exogenous: CT 조영제, 약물(aminoglycoside, amphotericin B, cisplatin 등)
• Endogenous: 용혈 질환, 횡문근융해증, 종양용해증후군 등
② 패혈증
③ 신장 ischemia: 지속된 prerenal AKI, 수술, 췌장염, 화상 등
(3) 사이질: 급성 사이질 신염(acute interstitial nephritis, AIN)
① 알레르기: 조영제, NSAIDs, penicillin 등
② 심각한 감염, 자가면역질환, 악성질환 등
(4) 혈관
① 소혈관: 혈관염, TTP, HUS, DIC, malignant HTN 등
② 대혈관: 신동맥 폐색, 신정맥 혈전증 등
3) Postrenal AKI: 요로폐색 시 발생
(1) 방광 하부 폐색
① 양성전립샘비대증
② 악성 종양: 전립샘암, 자궁경부암 등
③ 기타: 항콜린제 복용, 신경성 방광 등
(2) 방광 상부 폐색: 요로결석, 전이성 종양, 혈전 등
Prerenal | • 저혈량: 탈수, 출혈, 이뇨제 과용 등 | |
Renal | Glomerular | • 사구체신염 |
Tubular | • Toxin: 조영제, aminoglycoside, 횡문근융해증 등 | |
Interstitial | • 알레르기: 조영제, NSAID, penicillin 등 | |
Vascular | • 혈관염, TTP/HUS, 신동맥 폐색, 신정맥 혈전증 등 | |
Postrenal | • 요로폐색 | |
3. 임상양상 및 검사소견
1) 주호소: 핍뇨 - 수 시간~일만에 갑자기 발생
(1) 핍뇨(oliguria): < 400 mL/day
(2) 무뇨(anuria): < 100 mL/day
2) 기타 증상 및 징후
(1) 핍뇨 원인에 의한 양상
① Prerenal: 어지러움, 피로 등
② Renal: 소변색 변화 등
③ Postrenal: 하복부 통증(방광팽만), 옆구리 통증(hydronephrosis)
(2) Volume overload 양상: 체중증가, 부종, 폐 수포음(폐부종)
(3) 요독증, hyperK, acidosis 등: 근력저하, 감각이상, hyperreflexia, 발작, 의식저하
3) 혈액검사
(1) Cr 상승: 심할 경우 하루 1.5~2 mg/dL의 급격한 상승
(2) BUN/Cr ratio (정상 = 10:1)
① 비율↑: 저혈량, 위장관 출혈, hypercatabolic state(패혈증 등), 고단백 식사 등
② 비율↓: 저단백 식사, 간질환, 횡문근융해증(근육 파괴로 Cr level 상승) 등
(3) HyperK, metabolic acidosis: GFR 감소 → 혈중 K+, H+가 배설되지 못함
4. 진단적 접근
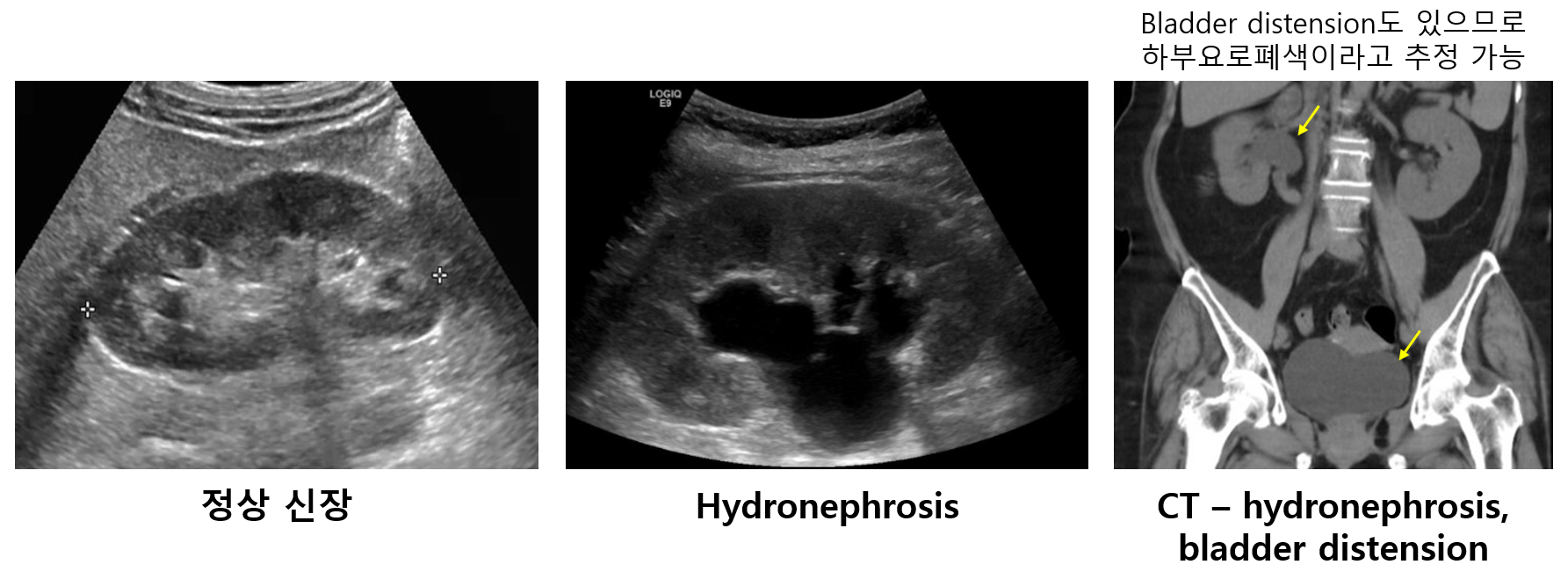
1) Postrenal 감별 (요로폐색 단원 참고)
(1) 도뇨관 삽입: 소변 배출시 진단
(2) 신장 초음파: Hydronephrosis 소견시 진단
(3) CT/MRI 등: Hydronephrosis 소견시 진단 + 폐색의 위치 및 원인 파악
2) Prerenal / renal 감별: 임상양상과 lab 결과로 감별
(1) 나트륨 분획 배설(fractional excretion of sodium, FENa): 여과된 Na+ 중 재흡수되지 않는 분율
① < 1%: Prerenal을 시사 (Na+ 재흡수가 활발히 일어나고 있음을 뜻함, ex. hypovolemia 등)
② > 1%: Renal을 시사 (Na+ 재흡수 능력이 일부 저하되어 있음을 뜻함, ex. ATN 등)
* 단, prerenal AKI라도 CKD나 이뇨제 사용이 동반되어 있으며 FENa > 1%일 수 있으며, renal AKI라도 초기에는 FENa < 1%일 수 있다. FENa만으로 완전히 둘을 감별할 수는 없다.
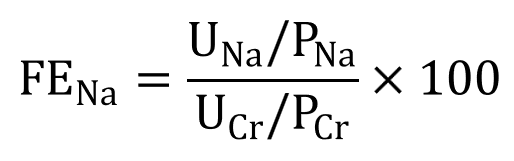
(2) 기타 지표: 대략적인 추세는 아래와 같음
분류 | Prerenal AKI | Renal AKI (ATN) |
UNa (mEq/L) | < 10 | > 20 |
UOsm (mOsm/kg) | > 500 | < 350 |
BUN/Cr ratio | > 20 | < 10~15 |
U/A sediment | 정상 or hyaline cast | Muddy brown granular cast |
3) 신장 생검(kidney biopsy): 대부분 불필요
(1) 일반적인 검사 이후에도 AKI의 원인이 불명확한 경우 고려
① Postrenal 배제, prerenal 배제, renal 중 toxin, sepsis, ischemia를 배제했지만 원인이 불명확할 때
② 치료에 반응이 있을 가능성이 있는 원인 의심 시: 사구체신염, 혈관염 등
(2) 생검 후 출혈 주의: 특히 혈소판감소증, 응고장애 환자
5. 치료
1) AKI 원인에 따른 치료
(1) Prerenal AKI: 수액 요법(hypovolemia가 원인일 때), 전해질, 산-염기 상태 monitoring
(2) Renal AKI: 보존 치료 / 특별히 효과가 증명된 약물은 없음
(3) Postrenal AKI: Obstruction 부위를 찾아 해결
2) AKI 전반에 대한 치료
(1) 보존적 치료: 수액 조절, 전해질/산염기 불균형 교정, 폐부종, 몸무게 등 매일 확인
(2) 영양
① 단백질을 무작정 제한하지는 않음
• 일반적인 경우: 하루 0.8~1.0 g/kg, 투석 중이면 그보다 많이
② 장관영양을 경정맥영양보다 더 선호
(3) Nephrotoxic 약물 중단
3) 신대체요법(renal replacement therapy): 보존적 치료에도 악화될 경우
(1) 적응증
① Uremia 합병증: Encephalopathy, neuropathy, pericarditis, 출혈 등
② 내과적 치료에도 교정되지 않는 합병증
• Volume overload: 폐부종 등
• Hyperkalemia
• Metabolic acidosis
* CKD의 신대체요법 적응증보다 덜 엄격하게 보는 경향이 있다.
(2) 방법
① 혈액투석(hemodialysis)
② 지속적 신대체요법(continuous renal replacement therapy, CRRT)
• 혈역학적 불안정성, multi-organ failure 있을 시
③ 복막투석(peritoneal dialysis)
4) 예방
(1) CT 조영제(iodinated radiocontrast material) 사용이나 수술 전 적절한 hydration
(2) CTx시 적절한 hydration, allopurinol 사용 (hyperuricemia 예방)
(3) NSAIDs, 기타 nephrotoxic drug 사용 피하거나 세심히 monitoring
6. 예후
1) 대부분 원인 교정 시 회복: Renal dysfunction을 일으킨 기저질환에 의존
(1) Prerenal: 예후 좋음
(2) Intrarenal: Variable (기저질환에 따라 다양)
(3) Postrenal: Obstruction 완화 후 예후 좋음
2) AKI가 직접적인 사망의 원인이 되는 경우는 드물고, sepsis, bleeding등 AKI의 원인 때문에 사망하는 경우가 ~30%
급성 신손상 정리 | |
원인 | • Prerenal: 저혈량, 심부전/간경변, NSAID/ACEi/ARB 등 |
임상양상, 검사소견 | • 핍뇨 |
진단 | 1) Postrenal 감별: 도뇨관 삽입, US/CT |
치료 | • 원인 질환 치료 |
Harrison 22e, pp.2372-2385