혈뇨
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Hematuria
매우 흔한 임상적 상황이며, 국시에서도 빈출된다. 단백뇨가 거의 항상 신장에서 비롯되는 반면, 혈뇨는 신장 외의 비뇨생식기 전반에서 발생할 수 있다. Dipstick test 양성이라고 하여 전부 혈뇨가 아니라는 것을 이해해야 하며, 혈뇨가 사구체성인지 비사구체성인지에 따라 추후 진단적 접근이 완전히 달라지기 때문에 이 또한 잘 구분할 줄 알아야 한다. 사구체성일 경우 단백뇨가 동반되면 신장생검을 강력히 고려해야 하며, 비사구체성일 경우 비뇨생식기 종양을 찾기 위한 검사를 시행한다는 점을 이해해야 한다.
1. 정의 및 분류
1) 정의: 소변 적혈구 ≥ 3/고배율시야(high power field, HPF)
(1) 육안적 혈뇨(gross hematuria): 육안으로 붉은색/갈색이 보이는 혈뇨
(2) 현미경적 혈뇨(microscopic hematuria): 현미경으로만 혈뇨의 증거(RBC)를 확인할 수 있는 혈뇨
2) 원인
(1) 사구체성(glomerular): 사구체신염(glomerulonephritis)
• IgA nephropathy, lupus nephritis, Alport's syndrome, thin basement membrane disease 등
(2) 비사구체성(nonglomerular)
① 요로결석, 고칼슘뇨증, 고요산뇨증 등
② 요로감염
③ 비뇨생식기 종양
④ 기타: 혈관성 신질환, 출혈 경향성, 외상, 방사선치료 등
2. 일과성 혈뇨(transient hematuria)
1) 개요
(1) 정의: 일시적으로 현미경적 혈뇨가 발생한 후 소실되는 양성 질환
(2) 원인: 운동, 외상(도뇨관 등 포함), 월경에 의한 오염 등 (사구체성, 비사구체성 모두 가능)
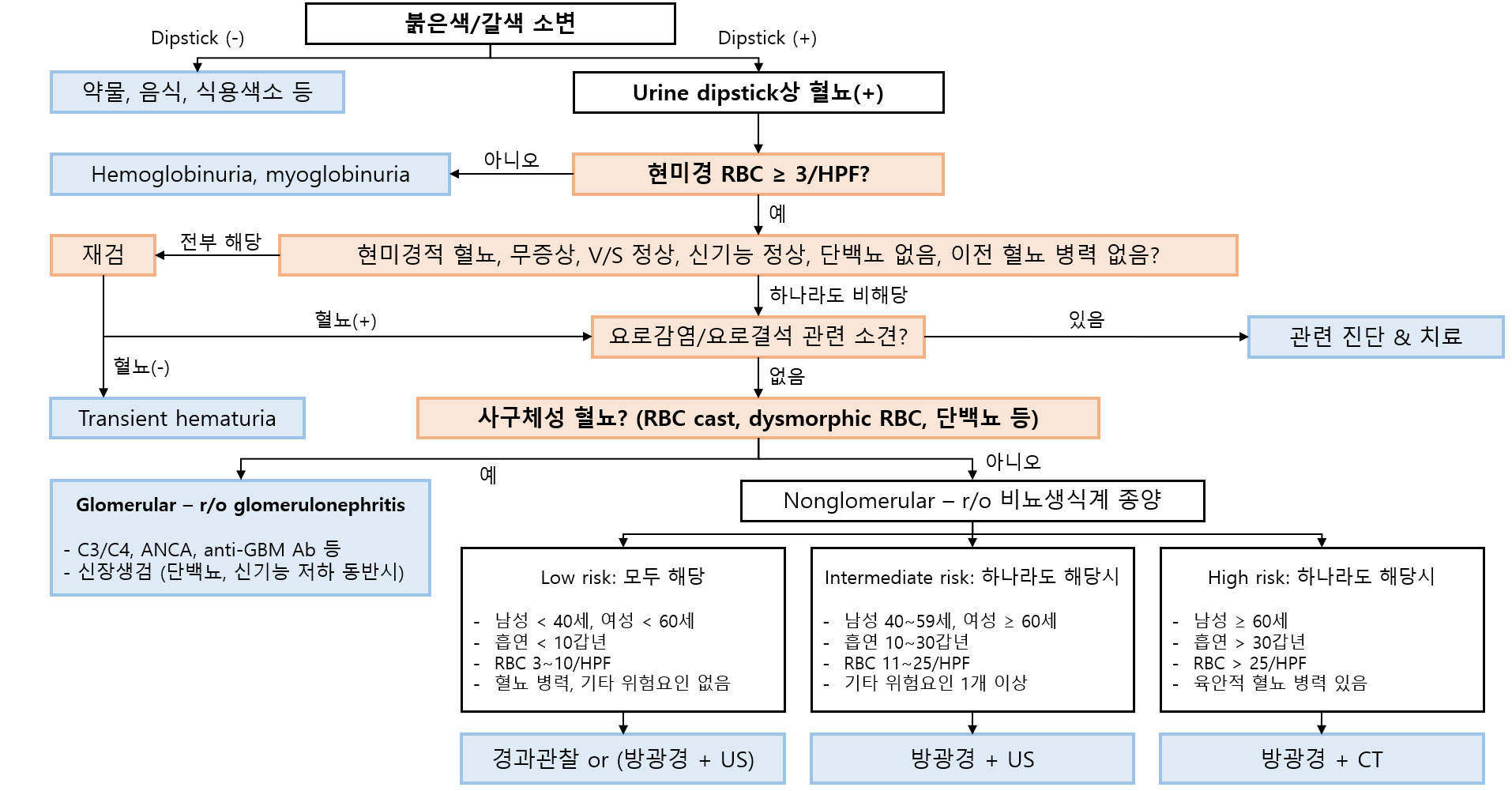
2) 진단: 재검 (1/3~2/3 정도가 재검시 혈뇨 소실됨)
(1) 전제조건: 무증상 + V/S 정상 + 신기능 정상 + 단백뇨 없음 + 이전 혈뇨 병력 없음
• 위 조건을 만족하지 않는다면 혈뇨의 다른 원인에 대한 검사 시행
(2) 재검시 혈뇨가 지속되면 '일과성'이 아니므로 혈뇨의 다른 원인에 대한 검사 시행
3) 치료: 경과관찰
3. 진단적 접근
1) 혈뇨의 유무 확인
(1) Urine dipstick test
① 선별검사로 흔히 활용되나, 혈뇨 유무를 확진할 수 없음
② 위양성: Hemoglobinuria, myoglobinuria, 탈수, 기타 오염(월경혈, 세균, 요오드 소독약 등)
③ 위음성: 비타민 C 대량 복용, 낮은 소변 pH, 공기에 오래 노출된 시약 등
(2) 현미경 검사
① RBC ≥ 3/HPF일 경우 혈뇨 확진
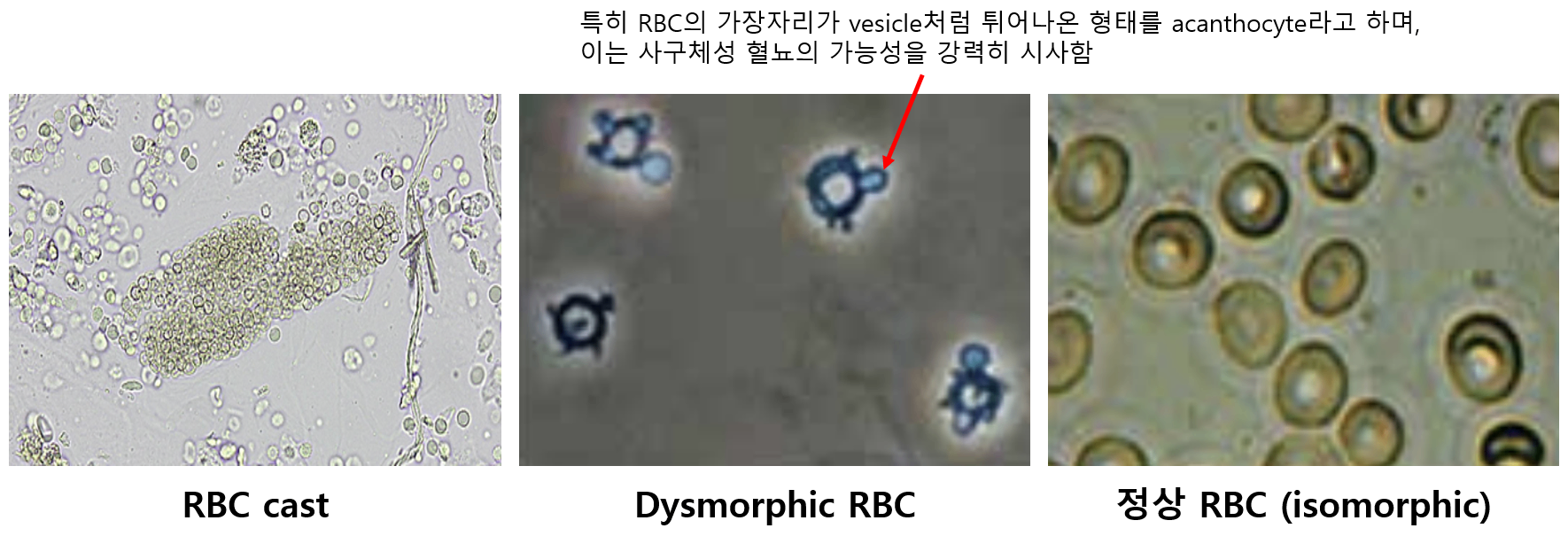
② RBC 원주(cast) 유무, RBC 형태 등으로 혈뇨 발생 부위를 감별할 수 있음
진단 | Dipstick (+) | Dipstick (-) |
현미경 (+) | • 혈뇨 | • 혈뇨 (dipstick 위음성) |
현미경 (-) | • Hemoglobinuria: 용혈 질환 등 • Myoglobinuria: 횡문근융해증 등 | • 약물(rifampin, phenytoin 등) • 음식(비트, 파프리카 등), 식용색소 • Acute intermittent porphyria 등 |
2) 사구체성 vs 비사구체성 혈뇨 감별
감별점 | 사구체성 | 비사구체성 |
(1) 육안적 혈뇨의 색깔 | 적갈색 or 선홍색 | 선홍색 |
(2) 혈전(clot) | 없음 | 있을 수 있음 |
(3) 단백뇨 | 있을 수 있음 | 없음 |
(4) 적혈구 원주(cast) | 있을 수 있음 | 없음 |
(5) 이형적혈구(dysmorphic RBC) | 많음 | 없음~적음 |
(1) 사구체성 혈뇨의 경우 RBC가 세뇨관을 지나갈 때 hemoglobin이 methemoglobin으로 일부 바뀌어 적갈색을 나타낼 수 있다.
(2) 육안으로 확인 가능한 혈전이 있다면 바로 비사구체성 혈뇨로 진단할 수 있다.
(3) 비사구체성 혈뇨에서 단백뇨가 있는 경우는 극히 드물며, 있을 경우 대량의 육안적 혈뇨 및 혈전을 동반하는 경우가 많다.
(4) 세뇨관에서 분비되는 단백질에 RBC가 엉겨붙어 생기는 소견이다. 바로 사구체성 혈뇨로 진단할 수 있다.
(5) RBC가 사구체에서 빠져나오며 받는 물리적 충격 등에 의해 변형될 수 있다. '많음'이 어느 정도인지 정립된 바는 없으나, 일반적으로 > 40%일 경우 사구체성을 시사한다고 본다.
3) 사구체성 혈뇨일 경우: 사구체신염 감별진단에 초점
(1) 다양한 혈액학적/면역학적 검사: C3/C4, ANCA, anti-GBM Ab, cryoglobulin 등
(2) 신장생검(renal biopsy): 단백뇨, 신기능 저하 등이 동반될 경우 강력히 고려
4) 비사구체성 혈뇨일 경우: 비뇨생식기 악성종양 진단에 초점
(1) 요로감염/요로결석 배제: 증상(하부요로증상, 발열, 옆구리통증 등), 소변검사(nitrite, WBC 등)로 확인 가능
(2) 요세포 검사(urine cytology): 악성 종양에서 떨어져 나온 세포가 있는지 현미경으로 확인
* 교과서에는 1차 진단검사 중 하나로 서술되어 있으나, 최근 가이드라인에는 민감도/특이도가 낮아 1차 검사로 사용되지 않는다고 되어 있다.
(3) 방광경(cystoscopy): 하부요로계(방광 등) 종양 유무를 육안적으로 확인
(4) 영상검사: 상부요로계(신장, 요관) 종양 유무 확인
① 신장 US: 신장 종양 확인 (저~중등도위험군)
② 복부 CT 요로조영술(CT urography): 신장, 요관 종양 확인 (고위험군)
③ 정맥신우조영술(intravenous pyelography, IVP): 조영제 정맥주사 후 X-ray 촬영 (최근에는 CT가 거의 대체함)
* 비뇨생식기 악성종양 진단에 있어서 단순히 경과관찰만 할지, 방광경 + US를 할지, 방광경 + CT를 할지에 대해서는 개인의 암 위험도에 따라 다르게 접근한다. 국시 수준에서 이를 전부 외우는 것은 비합리적이다. 대신 요로계 암이 고령, 흡연과 크게 연관되어 있다는 것만 알아도 대략적으로 무슨 검사를 해야 할지 감을 잡을 수 있을 것이다.
Harrison 22e, pp.342-343