급성 신염증후군
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: 급성 콩팥염증후군, acute nephritic syndrome
사구체 질환(glomerular diseases, 콩팥토리 질환) 아래에는 매우 다양한 질병들이 속해있으며, 몇몇 질병들은 서로 유사한 임상양상을 나타내기 때문에 몇 개의 질환군으로 나누어 구분한다. 이 질환군 중 국시에는 주로 급성 신염증후군, 신증후군이 출제되며, 가끔 기저막(glomerular basement membrane, GBM) 관련 질환들도 등장한다. 본 단원에서는 사구체 질환의 전반과 위 질환군들의 각 특성에 대해 간략하게 다루고 있으며, 이어서 위 질환군 중 하나인 급성 신염증후군의 개별 질환들에 대해 다루고 있다. 사구체 질환을 공부하기 전 단백뇨와 혈뇨에 대한 내용은 기본적으로 숙지되어 있어야 한다.
1. 사구체 질환의 개요
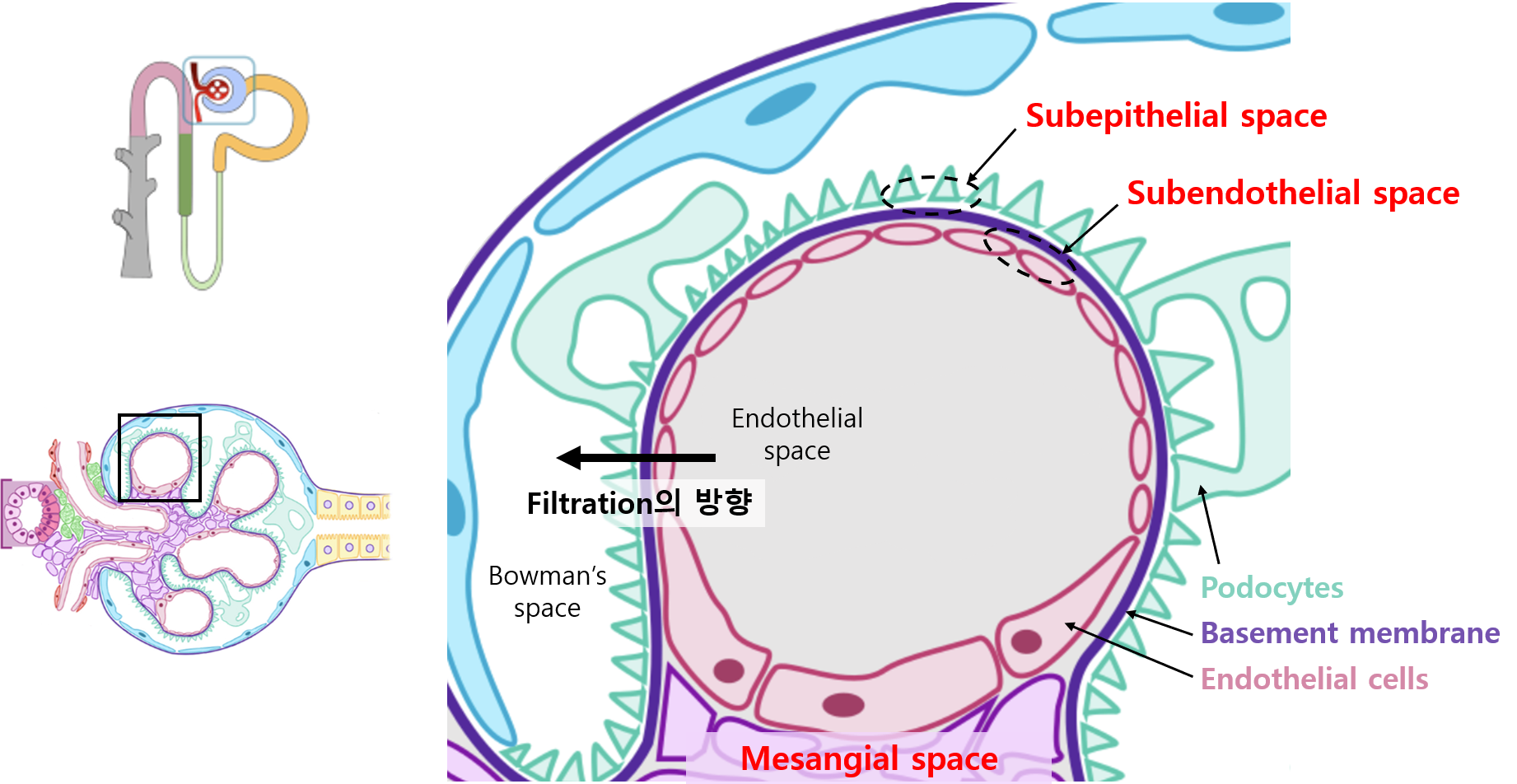
1) 사구체 질환의 해부학
(1) Subepithelial space: GBM과 podocyte 사이의 공간
• 면역학적 손상시 filtration barrier에 손상이 국한됨 → 단백뇨 (nephrotic)
(2) Subendothelial space: GBM과 endothelial cell 사이의 공간
• 면역학적 손상시 capillary와 filtration barrier 모두에 손상을 일으킴 → 혈뇨 + 단백뇨 (nephritic)
(3) Mesangial space: 모세혈관과 GBM을 지지하는 간질성 공간
• 면역학적 손상시 capillary에 손상이 국한됨 → 혈뇨
2) 분류
(1) 급성 신염증후군(acute nephritic syndrome)
• 혈뇨, 단백뇨, 신기능 저하를 흔히 동반하는 임상 증후군
(2) 신증후군(nephrotic syndrome)
• 단백뇨(> 3.5 g/day), 저알부민혈증, 부종을 동반하는 임상 증후군
(3) 기저막증후군
(4) 기타: 급성 신염증후군, 신증후군으로 진단되지 않는 경한 형태의 사구체성 혈뇨 or 단백뇨
* 위 구분은 상호배타적이지 않다. 한 질환이 급성 신염증후군의 양상을 나타낼 수도 있고, 신증후군의 양상을 나타낼 수도 있다. 대표적으로 MPGN, lupus nephritis가 그러할 수 있다.
3) 진단적 접근
(1) 사구체성 혈뇨 or 알부민 위주의 단백뇨가 지속적으로 있는지 확인
(2) Nephritic 및 nephrotic syndrome의 구분
분류 | Nephritic | Nephrotic |
혈뇨 | 있음 | 있음 or 없음 |
단백뇨 | 1~2 g/day | > 3.0~3.5 g/day |
혈중 알부민 | 낮음 ~ 정상 | < 2.5~3.0 g/dL |
부종 | 있음 or 없음 | 심함 |
고혈압 & 신기능 저하 | 일반적으로 동반 | 없는 경우가 많음 |
(3) 다양한 혈청학적 검사: Anti-Streptolysin-O, C3/C4, ANA, ANCA, anti-GBM Ab, PLA2R Ab 등
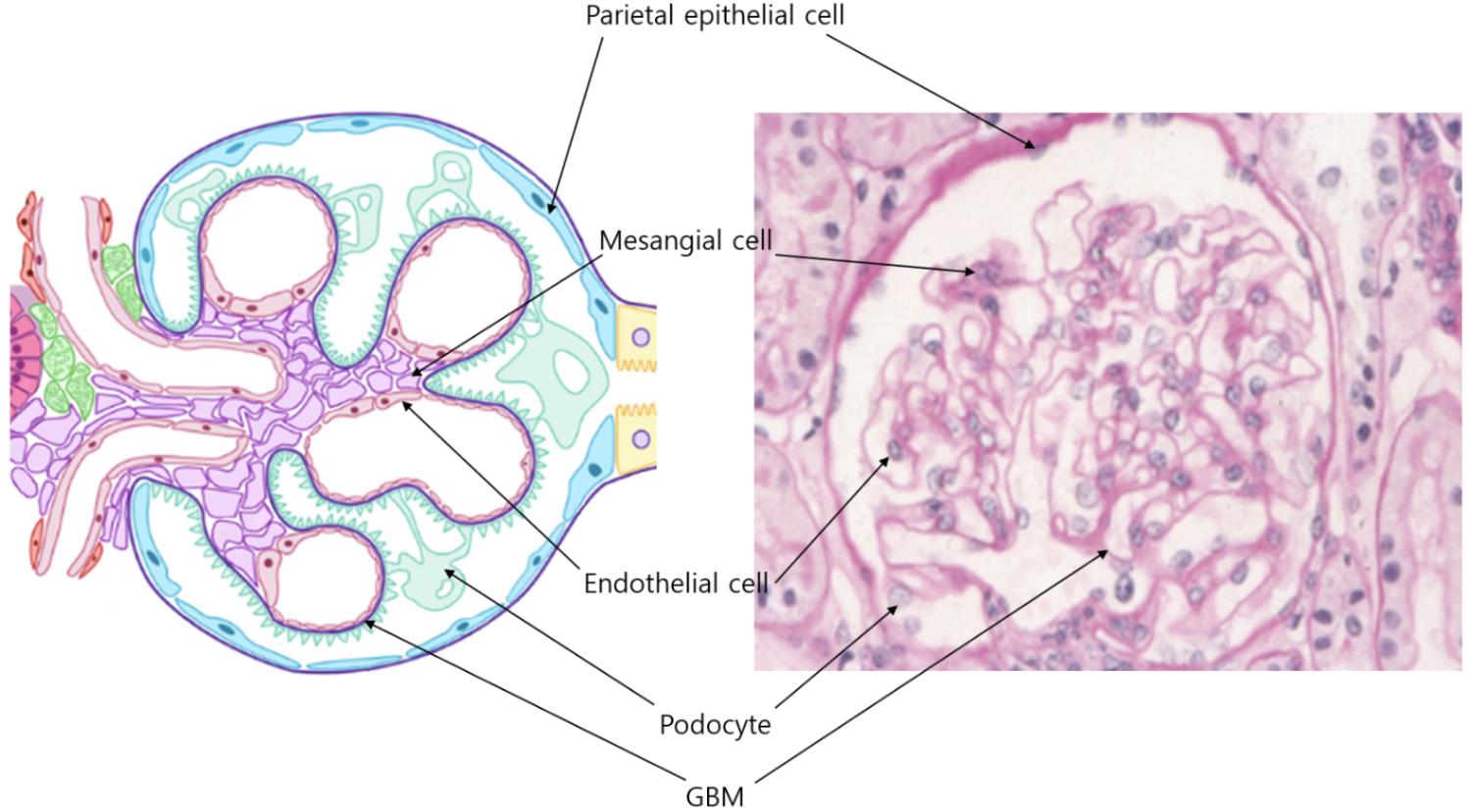
4) 신장 생검(kidney biopsy): 대부분의 사구체 질환의 확진에 필수적 신장생검
(1) 불필요한 경우
전형적인 임상양상으로 진단이 가능한 경우 |
• PSGN의 전형적인 임상양상 • DM nephropathy의 전형적인 임상양상 - 혈뇨, 신증후군, 단백뇨/신기능의 급격한 악화, DM retinopathy의 부재, 짧은 DM 유병기간의 경우 DMN이 아닐 가능성이 있으므로 생검을 적극적으로 고려 • < 12세의 신증후군: 대부분 MCD (12세 이상일 경우 기타 원인의 빈도가 높아 생검 고려) |
덜 침습적인 검사로 진단이 가능한 경우 |
• PLA2R Ab(+): 일차성 MGN • Alport 증후군, Fabry 병, 가족성 FSGS 등: 유전자 검사 |
임상경과가 양호해 진단이 무의미한 경우 |
• Isolated hematuria (증상, 단백뇨, 신기능 저하 등 없음) • Isolated proteinuria(소량) (증상, 혈뇨, 신기능 저하 등 없음) |
비가역적으로 질병이 진행되어 진단이 무의미한 경우 |
(2) 방법
① 광학현미경(light microscopy, LM): 사구체 침범 개수, 범위, 세포 증식성 등을 확인
② 면역형광현미경(immunofluorescence, IF): IgG/IgM/IgA/C3/C4 침착 여부, 침착 범위 및 패턴 등을 확인
③ 전자현미경(electron microscopy, EM): 손상의 정확한 위치와 형태를 확인
(3) 정상 소견
* 사구체 질환의 감별진단에 있어 신장생검의 병리학적 해석은 매우 중요하다. 하지만, 국시 수준에서 병리 슬라이드 사진을 주고 개별 사구체 질환의 진단명을 맞추는 것을 기대하기는 매우 어렵다. 따라서 국시 문제는 거의 대부분 명확한 임상양상 또는 질환을 특정할 수 있는 검사결과(C3/C4 수치, 특이 항체 등)를 바탕으로 진단할 수 있게 설계되어 있다. 다만, 임종평에는 병리 소견들이 출제된 바 있으며, 점점 복잡해지는 국시 문제의 경향성을 보아 고득점을 희망한다면 주요 질환들에 한해서라도 병리 소견을 간략하게나마 파악하는 것을 권한다.
2. 급성 신염증후군의 개요
1) 정의: 혈뇨, 단백뇨, 신기능 저하를 흔히 동반하는 임상 증후군
2) 원인
(1) 면역복합체(immune complex) 침착: IgAN, PSGN, MPGN, lupus nephritis
(2) 항체(antibody)의 항원에 대한 공격: Anti-GBM disease
(3) 보체(complement) 활성화: MPGN, lupus nephritis
(4) Pauci-immune: ANCA-associated vasculitis
3) 병태생리
(1) 다양한 면역학적 원인에 의해 사구체의 subendothelial space에 염증 발생 → 혈관 손상으로 혈뇨 발생
* 단순히 단백질을 걸러주는 barrier만 손상되는 nephrotic syndrome과 달리 혈관 자체에도 염증이 발생하기 때문에 혈뇨가 두드러진다.
(2) 염증이 protein barrier도 침범 → 단백뇨 발생 (간혹 nephrotic range도 가능)
(3) GFR이 감소 → 핍뇨, HTN 발생 가능
4) 임상양상
(1) 주호소
① 혈뇨: 대부분 현미경적 혈뇨이나, IgAN, PSGN 등은 육안적 혈뇨 가능
② 부종: 단백뇨 → hypoalbuminemia → 전신 부종 발생
③ 핍뇨: GFR 감소에 의해 발생 가능
(2) 기타 합병증: 신기능 저하로 인해 발생
• Volume overload(고혈압, 폐부종, 흉수), hyperK, metabolic acidosis 등
5) 검사소견
(1) 혈액검사
① BUN/Cr 정상~상승
② Albumin 정상~감소
(2) 소변검사
① 혈뇨: 사구체성 혈뇨(dysmorphic RBC↑, RBC cast(+))
② 단백뇨: 대부분 1~2 g/day → 심한 경우 nephrotic range까지 가능(> 3.0~3.5 g/day)
③ 농뇨(pyuria): 많은 경우 소변에서 WBC도 같이 검출됨
6) 치료: 질환마다 조금씩 다르지만, 아래와 같은 보존적 치료는 같음
(1) 혈압 or 단백뇨 조절: ACEi or ARB
(2) Volume overload 조절: 염분 제한, loop diuretics(furosemide 등)
아래 각론에서 다루는 네 가지 주요 질병에 대한 요약 | |||
IgAN | PSGN | MPGN | Lupus nephritis |
URI 후 3일 이내 선홍색 혈뇨 | 인두염/피부감염 후 1~3주 후 검붉은색 혈뇨 | - | SLE의 기타 증상 (발진, 관절통 등) |
보체 정상 | C3↓, ASO↑ | C3↓ | C3↓, C4↓ ANA↑, anti-dsDNA↑ |
경과관찰 → ACEi/ARB → 면역억제제 고려 | 보존적 치료 | ACEi/ARB 등 → 면역억제제 고려 | Steroid 등 면역억제제 |
3. IgA 신장병증(IgA nephropathy, IgAN)
PSGN과의 감별이 중요하며, URI 후 3일 이내(짧은 잠복기)에 발생하고, 선홍색의 육안적 혈뇨가 특징적이다.
1) 개요
(1) 역학: 20~30대 호발, 남:여 = 2:1, 일차성 nephritic syndrome 중 m/c
(2) 병태생리
① IgA가 autoantigen으로 작용하여 다른 Ig들과 immune complex를 형성
② 이 immune complex가 mesangium에 침착 → mesangial cell proliferation
(3) 예후: HTN, 단백뇨, 신기능 저하 등 동반시 나쁨
• 30%는 self-limiting이나, 재발이 흔하고, 20%는 ESRD로 진행
2) 임상양상
(1) 주호소: 선홍색의 육안적 혈뇨 (검붉은 육안적 혈뇨, 현미경적 혈뇨도 가능)
• URI, GI 감염, 예방접종, 심한 운동 등 2~3일 후 발생
* 선홍색 육안적 혈뇨는 보통 비사구체성 혈뇨를 시사하지만, IgAN은 사구체 질환 중 거의 유일하게 이러한 혈뇨를 보일 수 있다.
(2) 기타 증상 및 징후: 무증상인 경우가 많음(건강검진에서 우연히 발견), 고혈압(20~30%에서 동반)
3) 검사소견
(1) 혈액검사: IgA 상승 (50%에서 발견), 보체 정상
(2) 소변검사: 혈뇨(+), 단백뇨는 없을 수도 있음
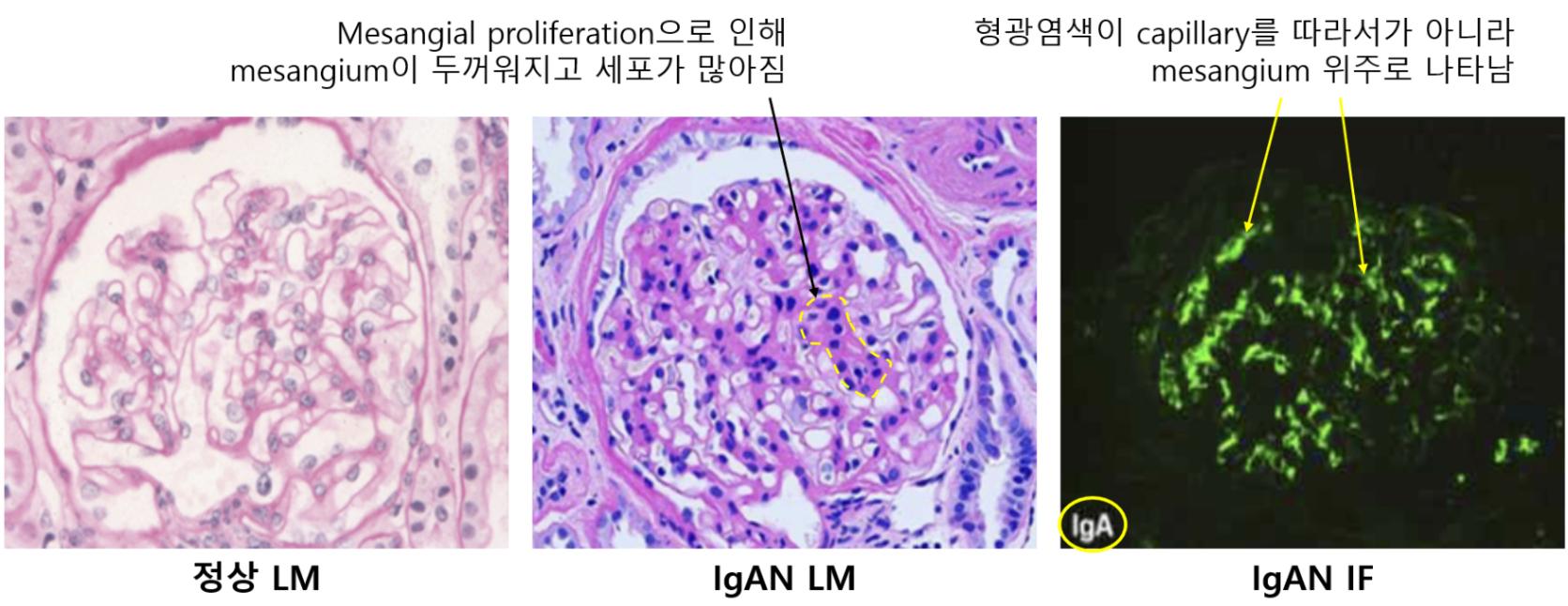
(3) 병리검사: 확진을 위해서는 필수적 (단, 단백뇨, 신기능 저하가 없다면 확진이 필요하지 않음)
• Mesangial proliferation, IgA가 mesangium을 따라 염색됨
4) 치료
(1) 경과관찰: 고혈압 등 위험인자가 없으며 U/A상 경도의 이상만 보일 경우
(2) ACEi/ARB: HTN or 단백뇨 > 500 mg/day 동반시
(3) Steroid: ACEi/ARB에도 단백뇨 지속시 고려
5) 헤노흐-쇤라인 자반증(Henoch-Schönlein purpura, HSP)
(1) 병태생리: IgAN과 동일하나, 신장뿐만 아니라 전신 혈관에 나타나는 vasculitis
(2) 임상양상
① 피부 증상: 자반증(purpura)
② 복부 증상: 복통, 오심/구토
③ 관절 증상: 관절통
④ 신장 증상: 혈뇨, 단백뇨 → HSP nephritis
4. 사슬알균감염후사구체신염(poststreptococcal glomerulonephritis, PSGN)
IgAN과의 감별이 중요하며, 인두염 후 적어도 1주 이후에 발병하며, 검붉은 육안적 혈뇨와 함께 C3가 감소하는 것이 특징적이다.
1) 병태생리
(1) Streptococcus pyogenes(Group A Streptococcus) 감염 → 세균의 Ag에 대한 immune complex 형성
(2) 감염 1~3주 후 Immune complex가 신장의 subendothelial, subepithelial, mesangial space에 침착 → 증상 발생
(3) 수 주 후에 자연 회복되는 경우가 많으나, 노인의 경우 AKI 이후 ESRD까지 진행되는 경우도 있음
2) 임상양상
(1) 주호소
① 혈뇨: 검붉은색/콜라색의 육안적 혈뇨 (현미경적 혈뇨도 가능)
② 부종: 대부분 눈 주위에서 시작 (신기능 저하에 의한 volume overload를 시사)
③ 증상 발생 시기
• 인두염(pharyngitis) 1~3주 후
• 농가진(고름딱지증, impetigo) 2~6주 후
(2) 기타 증상 및 징후
① CVAT: 급격한 kidney swelling이 동반될 경우 가능
② 고혈압, 호흡곤란: Volume overload를 시사
3) 검사소견
(1) 혈액검사
① ASO(antistreptolysin-O) titer 상승: S. pyogenes 감염의 증거
② C3 감소 → 6~8주 후 정상화 (염증 반응 과정에서 보체 중 C3가 소모됨)
(2) 소변검사: 사구체성 혈뇨(+), 단백뇨(대부분 있음, 드문 경우 nephrotic range)
(3) 병리검사: 전형적 임상양상의 경우 불필요 (회복되지 않는다면 MPGN과 감별 위해 시행)
4) 치료: 보존적 치료(ACEi/ARB, 염분 제한, furosemide 등)
* 세균 자체보다는 그로 인해 형성된 면역복합체에 의한 질환이기 때문에, 항생제는 아직 세균 감염이 지속되고 있을 때 사용하는 것이 적절하다.
5. 막증식성사구체신염(membranoproliferative glomerulonephritis, MPGN)
Nephritic과 nephrotic 양상이 모두 나타날 수 있으며, C3가 감소한다.
1) 개요
(1) 병태생리
① 다양한 원인으로 인해 생성된 immune complex가 subendothelial, mesangial space에 침착
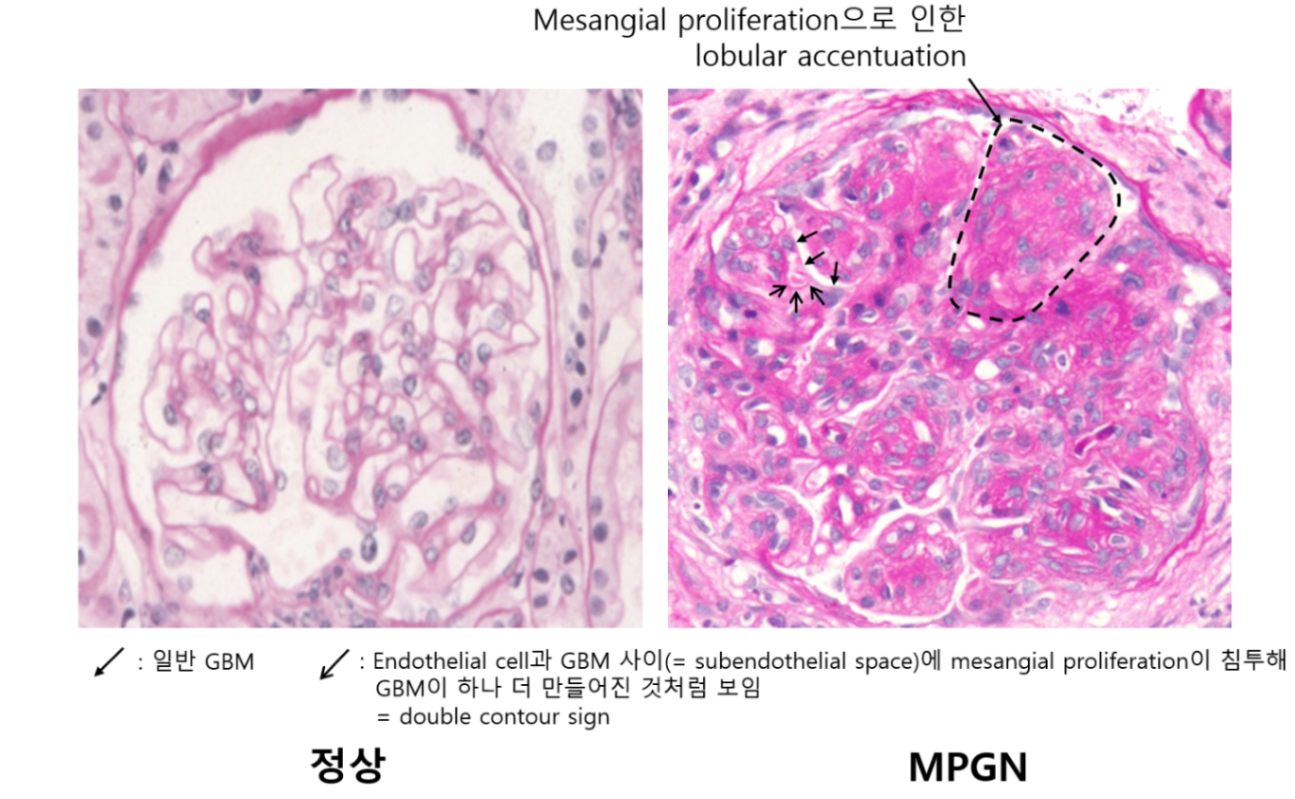
② Mesangial cell proliferation 발생하며 C3 등 보체를 소모함 → 모세혈관과 GBM까지 침범해 증상 유발
* 이로 인해 GBM 근처에 proliferation이 발생한 것처럼 보이기 때문에 '막증식성'이라는 이름이 붙었다.
(2) 원인: Idiopathic, HCV, SLE, 암 등
(3) 역학: 10~20대에 호발
(4) 예후: 나쁨 (10년 내 50%가 ESRD로 진행)
2) 임상양상 및 검사소견
(1) 증상: Nephritic(혈뇨+단백뇨+고혈압), nephrotic(단백뇨+부종) 양상 모두 가능
(2) 혈액검사: 보체 감소(C3↓, 가끔 C4↓도 가능)
(3) 병리검사: Mesangial proliferation + lobular segmentation, double contour sign
3) 치료
(1) 원인 질환이 있다면 해당 질환 치료: SLE 치료, 암 치료 등
(2) 보존적 치료: ACEi/ARB, 염분 제한, loop diuretics 등
(3) 면역억제: Steroid, cyclophosphamide 등
6. 루푸스 신염(lupus nephritis, LN)
Nephritic, nephrotic 양상이 모두 나타날 수 있으며, 보체는 C3뿐만 아니라 C4, CH50 등 모두 감소한다.
1) 개요
(1) 병태생리 (류마티스내과 전신홍반루푸스 참고)
① SLE 환자에서 생성된 immune complex가 신장에 침착됨
② 또한 immune complex가 보체를 활성화시켜 신장에 추가적인 손상을 입힘
(2) 분류
분류 | 이름 | Immune complex 침착 위치 | 예후 |
Class I | Minimal mesangial LN | Mesangial space | Good |
Class II | Mesangial proliferative LN | Good | |
Class III | Focal LN | Subendothelial space | Moderate |
Class IV | Diffuse LN (m/c) | 가장 예후 나쁨 | |
Class V | Membranous LN | Subepithelial space | Moderate |
Class VI | Sclerotic LN | Diffuse | Poor |
• Class IV인 diffuse LN이 가장 흔하고 가장 예후가 나쁜 subtype
2) 임상양상 및 검사소견
(1) 증상: Subtype에 따라 다르나, class IV의 경우 혈뇨, 단백뇨, 고혈압, 핍뇨 모두 동반
(2) 혈액검사
① SLE 자가항체: ANA(+), anti-dsDNA Ab↑
② 보체 감소: C3↓, C4↓, CH50↓
(3) 병리검사: Subtype에 따라 치료 방침이 달라지므로 거의 대부분 시행
• IF: IgG, IgM, IgA, C3, C4 등 매우 다양한 immune complex가 침착한 소견(full-house pattern)
4) 치료: 고용량 steroid (+ cyclophosphamide, mycophenolate mofetil 등)
• Class I, II의 경우 치료 없이 경과관찰 가능
7. 기타 급성 신염증후군
ANCA 연관 사구체신염을 제외하면 국시에 출제된 적 없으며, 오답 선지로도 거의 출제되지 않으므로 이러한 질환들이 존재한다는 것만 알아도 충분할 것으로 보인다.
1) ANCA 연관 사구체신염
(1) 병태생리: 전신질환인 소혈관 혈관염이 신장에 발현되는 현상
① 육아종증 다발혈관염(granulomatosis with polyangiitis, GPA)
② 현미경적 다발혈관염(microscopic polyangiitis, MPA)
③ 호산구성 육아종증 다발혈관염(eosinophilic granulomatosis with polyangiitis, EGPA, Churg-Strauss syndrome)
(2) 임상양상
① 신장 침범: 혈뇨/단백뇨/고혈압
② 기타 장기 침범: 객혈, 피부발진, 사지 감각이상 등
* 신장과 폐를 동시에 침범하는 이와 같은 질환들을 폐신증후군(pulmonary-renal syndrome)이라고도 통칭한다. 다른 대표적인 예시로는 anti-GBM disease가 있다.
(3) 검사소견: ANCA(+), IF상 immune complex 침착 거의 보이지 않음(= pauci-immune)
(4) 치료: Steroid (+ cyclophosphamide or rituximab) → plasmapheresis
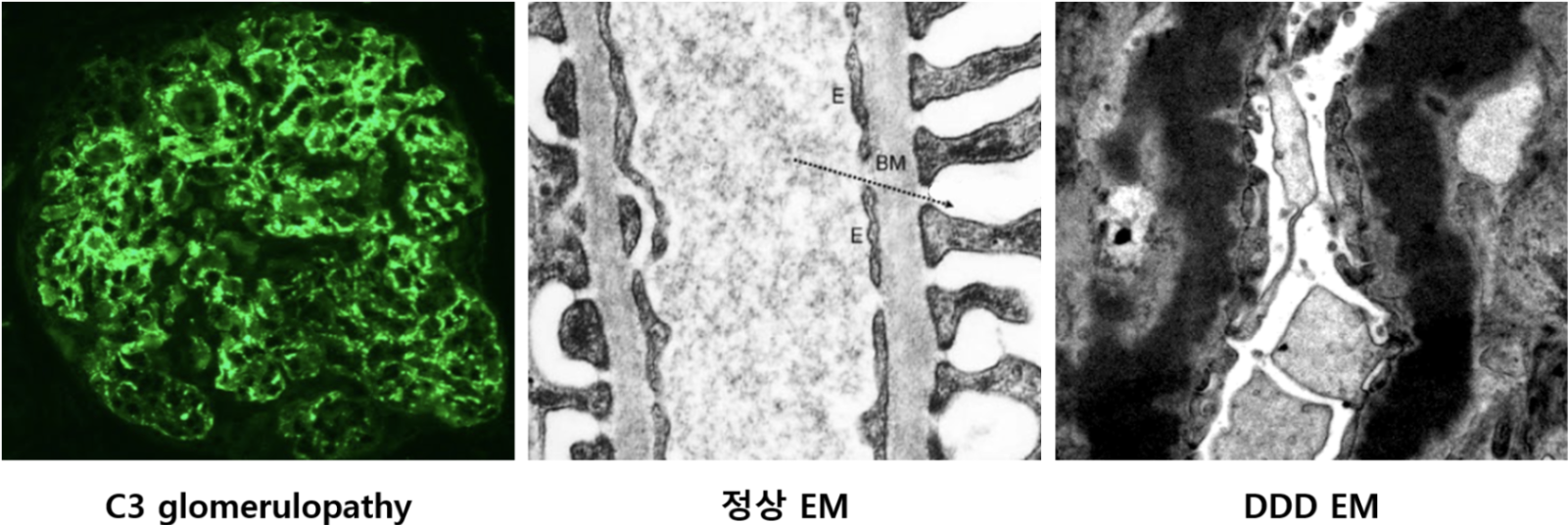
2) C3 사구체신증(C3 glomerulopathy)
(1) 병태생리: Immune complex 침착이 아닌 C3 보체 과활성화에 의해 사구체 손상이 발생함
• 후술할 전자현미경(EM) 소견에 따라 dense deposit disease(DDD)와 C3 glomerulonephritis(C3GN)으로 나뉨
(2) 검사소견
① IF: C3 dominant한 granular stain
② EM: GBM 근처에 매우 두꺼운 deposition이 확인되면 DDD, 그렇지 않으면 C3GN
(3) 치료: ACEi/ARB, steroid + mycophenolate mofetil → eculizumab(anti-C5 mAb) 고려
3) 심내막염 연관 사구체신염(endocarditis-associated glomerulonephritis)
(1) 임상양상: PSGN과 유사하나, 더 중한 양상을 나타냄
(2) 치료: 심내막염의 항생제 치료
급성 신염증후군 정리 | ||||
분류 | IgAN | PSGN | MPGN | Lupus nephritis |
임상양상 | 사구체성 혈뇨 (+ 단백뇨) (+ 고혈압) (+ 신기능 저하) | |||
URI 후 3일 이내 선홍색 혈뇨 | 인두염/피부감염 후 1~3주 후 검붉은색 혈뇨 | SLE의 기타 증상 (발진, 관절통 등) | ||
검사소견 | 보체 정상 | C3↓, ASO↑ | C3↓ | C3↓, C4↓ ANA↑, anti-dsDNA↑ |
치료 | 경과관찰 → ACEi/ARB → 면역억제제 고려 | 보존적 치료 | ACEi/ARB 등 → 면역억제제 고려 | Steroid 등 면역억제제 |
Harrison 21e, pp.2331-2341