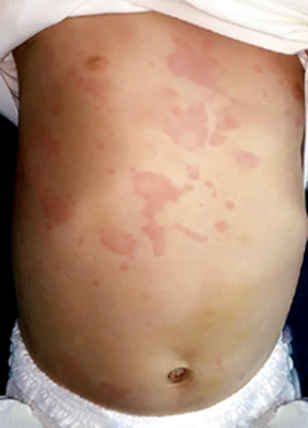
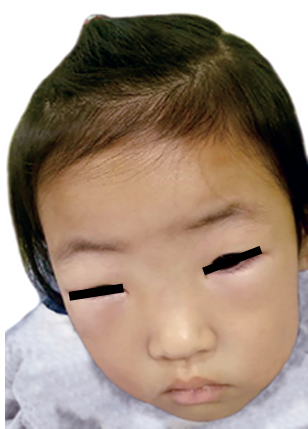
두드러기
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Urticaria
매년 국시에 출제되며, 한 해에 많게는 세 문제까지 출제될 정도로 알레르기 파트 중 문제가 많이 나오는 파트이다. 기본적으로 혈관부종과 같은 병리 기전을 가지므로 두 질환의 공통적인 부분을 먼저 다룬 후 두드러기 각론을 다룬다. (혈관부종에 대한 내용은 다음 단원에서 다룬다.) 두드러기 파트에서는 피부사진과 병력, 임상양상을 통해 두드러기임을 알 수 있어야 하며, 치료 방법, 진단적 검사, 진단명 등 다양한 내용을 묻는 문제들이 출제된다. 특히 최근에 만성 두드러기에서 일차 치료가 실패했을 때 시도할 수 있는 단계적 치료 방법이 문제로 자주 등장하고 있으니 잘 정리해두도록 한다.
1. 두드러기와 혈관부종
1) 병태생리: 두드러기 & 혈관부종 공통
(1) 피부의 mast cell, basophil이 방출하는 histamine 등의 mediator 유리
(2) 이로 인해 localized non-pitting edema 발생 → 12~36시간 내 사라짐(self-limited)
(3) 이 증상이 발생하는 skin level에 따라 두드러기/혈관부종을 구분
① 두드러기(urticaria): 진피의 윗부분에 국한. 경계가 명확하고 붉게 융기된 테두리와 창백한 중앙부가 특징적. 전신 피부 어느 곳에나 발생 가능
② 혈관부종(angioedema): 피하지방을 포함한 피부의 깊은 층까지 침범하여 뚜렷한 부종의 형태로 드러남. 주로 눈 주변과 입술에 호발.
두드러기 | 혈관부종 |
|
|
• 경계가 명확하게 융기됨 • 발적이 동반된 팽진 • 많은 경우 중심부의 pallor가 있음 • 여러 팽진이 모여 거대한 팽진이 되기도 함 | • Dramatic swelling • 가려움증/발적보다는 통증이 동반 |
* 위의 두 양상이 동시에 나타나는 경우도 흔하다.
2) 6주를 기준으로 급성과 만성으로 구분
아래부터 두드러기 각론에 해당한다.
2. 병태생리
1) 여러 원인에 의해 비만세포, 호염기구(basophil)가 자극됨
(1) IgE-dependent
① 특정 항원에 sensitization: 음식물, 약물, 꽃가루, 벌독, 기생충 등에 의한 두드러기
② 물리적 두드러기: 피부묘기증, 한랭, 일광, 압박, 콜린성 두드러기 등 물리적 원인에 의해 유발
③ 자가면역성
(2) Non-IgE mediated
① 비만세포 직접 자극: 아편계 약물, 항생제, 조영제
② Arachidonic acid metabolism: Aspirin/NSAID에 의한 pseudoallergy
(3) Idiopathic: 만성 두드러기는 많은 경우 원인을 알 수 없음
2) 자극된 비만세포/호염기구가 superficial dermis에서 각종 mediator(히스타민, 혈관이완 물질) 방출
(1) 국소적 부종(경계가 명확하고 붉은 융기된 팽진): 혈관이완 물질에 의해 발생
(2) 소양감: 히스타민에 의해 발생
3. 임상양상 및 진단
특징적인 병력, 임상양상, 진단적 검사를 바탕으로 진단. 급성/만성 병력에 따라 두드러기의 종류를 예측할 수 있다.
급성 두드러기 (< 6주) | 만성 두드러기 (> 6주) |
- 약물 유발 두드러기: NSAIDs, ACEi, 조영제 등 - 음식 유발 두드러기 - Aeroallergen - 수혈 반응 - 곤충, 감염 유발 두드러기 | - Idiopathic - 결합 조직 질환: Urticarial vasculitis - 물리적 두드러기(physical urticaria) |
1) 특정 항원(꽃가루, 음식, 곰팡이, 약물 등) 유발 두드러기
(1) 특정 항원 노출 후 빠른 시간 내에 두드러기가 발생한 병력
(2) Type I hypersensitivity에 해당 → skin prick test, allergen-specific IgE로 진단
2) 물리적 두드러기(physical urticaria)
(1) 피부묘기증(dermographism)
① 피부를 긁거나 비비는 등 약한 기계적 자극 후 선형의 팽진이 나타남

② 진단: 뾰족한 물체로 피부를 그은 자리에 창백한 선 모양이 출현 후 부종과 발진이 생기는 것을 확인
(2) 콜린성 두드러기(cholinergic urticaria)
① 열, 온수 목욕 등 심부체온이 증가하는 활동으로 두드러기 발생
② 일반적인 두드러기와 다른 특징적 팽진 양상: 1~2mm의 좁쌀 같은 크기의 가려운 팽진, 주변의 홍반이 동반
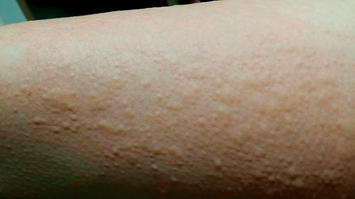
③ 진단: 운동 유발 검사, methacholine skin test
(3) 한랭 두드러기(cold urticaria)
① 차가운 물체, 추위에 노출되는 부위에 발생
② 진단: Ice cube test, cold agglutinin
(4) 운동 유발 두드러기
① 운동에 의해 발생
② 그러나 cholinergic urticaria와 달리 열/온수 목욕으로 증상이 발생하지 않음
(5) 기타: 압력, 수인성, 일광, 열 두드러기 등
3) 특발성 만성 두드러기: 원인을 알 수 없음
(1) 유발 원인 없이 episodic, transient하게 나타나는 두드러기가 6주 이상 지속
(2) 악화 원인이 존재: 스트레스, 음주, 식습관 변화, NSAID 등
(3) 혈관부종과 동반되는 경우도 있음
4. 치료
1) 원인 및 악화 인자 제거
2) 급성 두드러기
(1) 항히스타민제(H1 antihistamine): 1st line
① 2세대 H1 blocker(선호됨): Cetirizine, loratadine, fexofenadine 등
② 1세대 H1 blocker: Hydroxyzine, diphenhydramine, chlorpheniramine
(2) 전신 steroid: 현저하게 동반되는 angioedema or 항히스타민제로 조절되지 않을 때
3) 만성 두드러기
(1) 2세대 H1 blocker: 1st line
(2) 단계적 치료 방법: 급성과 달리 1차 치료로 해결되지 않는 경우가 많음
• 2014년 American practice parameter와 2018년 international guideline에 차이가 있음
분류 | 2018 international guideline | 2014 American practice parameter |
Step 1 | Antihistamine (non-sedating) | Antihistamine (non-sedating) |
Step 2 | Antihistamine step up (4배까지 증량) | Antihistamine step up OR add another 2nd generation antihistamine OR add H2-blocker OR add LTRA |
Step 3 | Add omalizumab | Potent antihistamine 증량 |
Step 4 | Add cyclosporine | Add Omalizumab OR cyclosporine |
① 항히스타민제 증량 or 다른 약제의 추가
• ‘다른 약제’의 예시
- 기존에 투여하던 것과 또다른 2세대 H1 blocker
- H2 blocker: Cimetidine, ranitidine, famotidine
- Leukotriene receptor antagonist(LTRA): Montelukast 등
• 기존 2세대 H1 blocker를 중단하고 교체하는 것이 아님을 유의
* ‘증량’과 ‘타 약제 추가’ 두 가지 선택지 중 하나를 고르는 문제는 아직 출제된 적이 없다.
② 기타 약물 예시
• 1세대 H1 blocker: Hydroxyzine, diphenhydramine, chlorpheniramine
• Anti-IgE Ab: Omalizumab (효과가 좋아 떠오르는 치료)
• 면역억제제: Cyclosporine
• 전신 steroid: 삶의 질을 떨어뜨릴 정도로 악화가 심각할 때 일시적 증상 조절을 위해 단기로 사용
Harrison 21e, pp.2719-2724