용혈성 빈혈
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Hemolytic anemia
용혈성 빈혈을 전반적으로 나타내는 임상양상과 lab 소견은 특징적이므로 추정진단을 잡는데는 어렵지 않다. 하지만 용혈성 빈혈을 보일 수 있는 수많은 질환 중 하나를 선택하는 것은 다소 까다롭기 때문에 각 질환별 임상양상이나 PB smear 소견 등을 잘 정리해놓아야 한다. 각 질환을 진단하기 위해 무슨 검사가 필요한지 또한 파악해야 한다. 본 단원에서는 AIHA, hereditary spherocytosis, PNH를 다룬다. 용혈성 빈혈을 일으킬 수 있는 다른 질환들(thalassemia, TTP, HUS, DIC, 말라리아 등)은 각 단원을 참고하도록 한다.
1. 개요
1) 정의: 생성 중이거나 생성된 RBC가 파괴(= 용혈)되어 발생하는 빈혈
2) 원인: 매우 다양한 원인이 있음
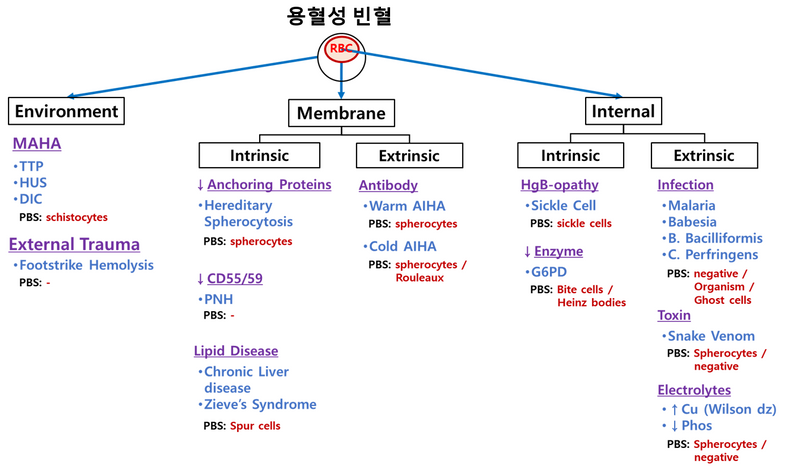
분류 | RBC 내부 원인 | RBC 외부 원인 |
Inherited | ① Hb 이상: Thalassemia, sickle cell disease ② RBC enzyme 이상 ③ Membrane, cytoskeleton 이상: HS* | ① Familial(atypical) hemolytic uremic syndrome (aHUS) |
Acquired | ① RBC 표면 단백질 이상: PNH | ① 자가항체: AIHA ② MAHA**: TTP, HUS, DIC ③ 약물, 감염, toxic agents 등 |
* HS: Hereditary spherocytosis
** MAHA: Microangiopathic hemolytic anemia - 미세혈전 등 혈관 내 물질에 의해 RBC가 기계적으로 손상되는 형태의 용혈성 빈혈
3) 용혈 위치에 따른 분류
(1) Intravascular
① 기계적 손상: MAHA: TTP, HUS, DIC
② 보체에 의한 파괴: Cold AIHA, PNH
* Cold AIHA의 경우 자가항체 IgM이 혈관 내에서 보체를 직접 활성화시킬 수 있어 혈관 내 용혈
② Extravascular
* 아래와 같은 이유로 reticuloendothelial system(RES, 비장 등 장기 포함)에 의해 파괴된다.
① RBC의 비정상 형태: Hereditary spherocytosis
② RBC 표면에 결합한 자가항체: Warm AIHA
* Warm AIHA의 경우 자가항체 IgG가 결합해 비장에서 분해되므로 혈관 외 용혈
4) 병태생리
(1) 용혈로 인해 RBC 내부 여러 물질이 혈액으로 방출됨
① Hb 유출
• Indirect bilirubin 증가: Heme 대사의 부산물 → 황달, 담석 동반
• Haptoglobin 감소: Hb와 결합하므로 free haptoglobin 감소
② LDH 유출
(2) RBC를 더 많이 생산해 빈혈을 보상하려 함: RPI 증가
(3) Intravascular hemolysis일 경우
• Hemoglobinuria, hemosiderinuria 가능
(4) Extravascular hemolysis일 경우
• 비장비대(splenomegaly): RES의 일부로서 RBC를 많이 분해하므로 비대해짐
5) 공통적인 임상양상 및 검사소견
General 소견 | • 황달, 창백한 얼굴 | |
추가 신체 진찰 | • Splenomegaly: 특히 extravascular • 심한 congenital 경우에는 bossing of skull 가능 | |
Hb | ↓ | |
MCV, MCH | ↑ | |
Reticulocytes | ↑ | • RPI > 2.5 |
Bilirubin | ↑ | • 대부분 indirect / unconjugated bilirubin → 지속시 담석 동반 가능 |
LDH | ↑ | • 특히 intravascular에서는 5~10배까지 상승 가능 |
Haptoglobin | ↓ | • 파괴되어 나온 Hb와 결합하므로 혈중 농도 감소 |
소변 검사 | • Intravascular일 경우: Hemoglobinuria, hemosiderinuria |
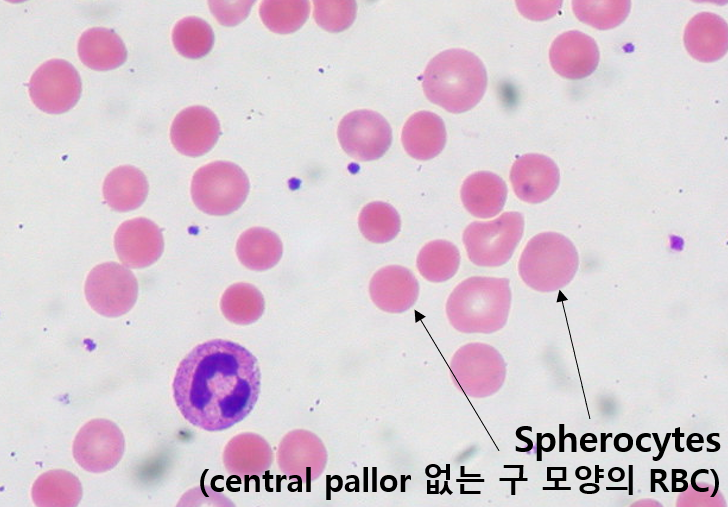
(1) PB smear
① Spherocytes: HS, AIHA → 감별은 쿰즈 검사
② Schistocytes: MAHA (HUS, TTP, DIC)
③ Target cells: Thalassemia, postsplenectomy state
④ 기타: Agglutination, sickle cells, acanthocytes 등
(2) 쿰즈 검사(Coombs test): 용혈성 빈혈 중에는 AIHA가 쿰즈 검사 (+)
분류 | Direct* | Indirect |
검사 물질 | 환자 RBC + 시약** | 환자 혈청 + O형 RBC + 시약*** |
확인하는 것 | 환자 RBC에 항체/보체가 결합해있는지 | 환자 혈청 안에 RBC에 결합할 수 있는 항체가 있는지 |
* Direct Coombs test를 direct antiglobulin test(DAT)라고 부르기도 한다.
** Direct test 시약: Anti-IgG(항체를 확인할 경우) or anti-C3(보체를 확인할 경우)
*** Indirect test 시약: Anti-IgG
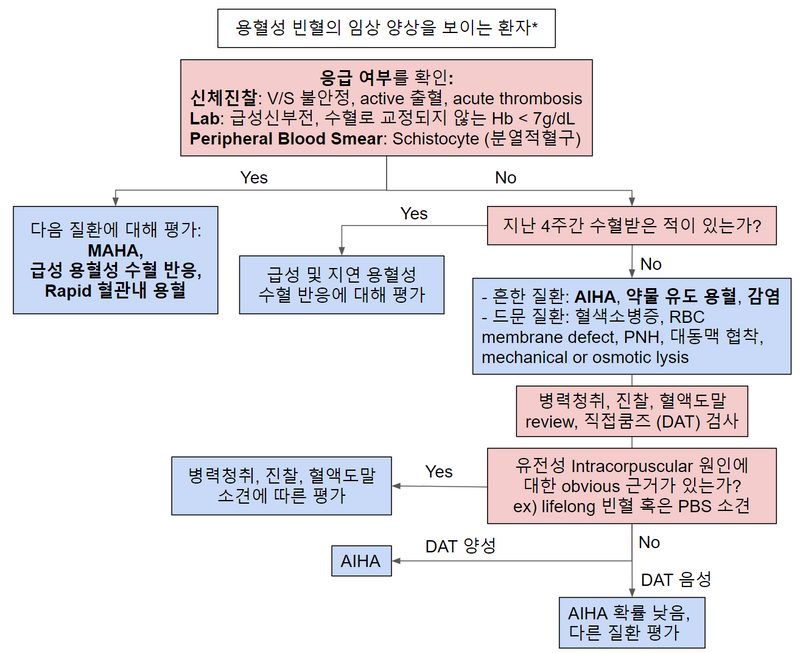
6) 진단 알고리즘
* 가장 중요한 점은 응급 여부를 판단하기 위해 PB smear 이후 타 원인감별을 위한 검사(Coombs test 등)을 시행한다는 것이다. 나머지는 참고삼아 간단히 보아도 좋다.
2. 자가면역 용혈성 빈혈(autoimmune hemolytic anemia, AIHA)
1) 개요
(1) 자가항체가 형성되어 적혈구가 용혈되는 질환
(2) 항체 종류에 따라 warm AIHA와 cold AIHA로 나뉨
분류 | Warm Ab | Cold agglutinin |
Ab isotype | IgG (m/c), IgA, IgM | IgM |
작용 온도 | 체온(37℃)에서 적혈구 결합 | 저온(4~18℃)에서 적혈구 응괴, 용혈 |
Direct Coombs test | IgG 검출 | C3 검출 |
용혈 위치 | 주로 extravascular (spleen, liver) | 주로 intravascular |
2) Warm AIHA
(1) 병태생리: Extravascular / 전체 AIHA 중 m/c (70%)
① 원인: Idiopathic, 자가면역질환(RA, SLE 등), 암(CLL, 림프종 등)
② RBC에 자가항체 결합 → 비장/간의 macrophage에 감지됨
③ 이때 membrane이 먹혀 면적이 감소해 구 모양의 spherocyte로 바뀜
(2) 임상양상 및 검사소견: 용혈성 빈혈의 임상 양상
① 급성 extravascular 양상: 빈혈, 황달, splenomegaly
② PB smear: Spherocytosis
③ Direct Coombs test: 양성 (IgG 주로 검출, C3d도 검출 가능)
(3) 치료
① 응급 상황: pRBC 수혈
② Prednisolone: RES의 macrophage action 감소
③ Rituximab(anti-CD20): 자가항체 생성 감소
④ 비장절제술(splenectomy), 기타 면역억제제: 약물 치료에 반응 없을 때
3) Cold AIHA(cold agglutinin disease, CAD)
(1) 병태생리: Intravascular
① 2~3주 전 감염 → 추운 환경에서 RBC에 IgM 결합
② IgM 결합에 의해 보체(complement) 활성화 → 혈관 내 용혈 발생
(2) 임상양상 및 검사소견: 용혈성 빈혈의 임상 양상
① Hemoglobinuria, hemosiderinuria 가능
② PB smear: RBC agglutination
③ Direct Coombs test: 양성 (C3d만 검출, IgG는 X)
④ Pathologic cold agglutinin: 높은 titer (> 1:1000)
(3) 치료
① Mild form: 추위를 피하는 것이 중요
② Rituximab: 1st line
③ 혈관내 용혈이므로 steroid, 비장절제술은 효과 없음
4) Drug-induced immune hemolytic anemia
(1) 원인 약제: Penicillin, rifampin, cephalosporin, quinidine, α-methyldopa 등
(2) 임상양상 및 검사소견: 용혈성 빈혈의 임상 양상
(3) 치료: 원인 약제 중단, 스테로이드
3. 유전구적혈구증(hereditary spherocytosis, HS)
1) 개요
(1) 주로 상염색체 우성 유전 → 가족력 있는 경우가 75%
(2) 병태생리
① RBC 모양을 유지하는 세포막 골격 구조의 이상
② RBC 부피의 감소 없이 세포막의 소실로 인해 모양이 구상(sphere)을 이룸
③ 모양 변화 능력이 크게 떨어져 비장 통과 시 쉽게 파괴 → 용혈성 빈혈
④ Parvovirus 감염 동반시 aplastic crisis 가능: 심한 빈혈, 심부전 등으로 사망 위험
2) 임상양상 및 검사소견: 용혈성 빈혈의 임상 양상
(1) Extravascular 양상: 빈혈, 황달, splenomegaly
(2) PB smear: Spherocytosis (위 warm AIHA의 PB smear 참고)
(3) 삼투압 취약성 검사(osmotic fragility test): 양성
* 부피 대비 표면적이 작은 구상적혈구들이 저농도 식염수에 노출 → 정상 RBC에 비해 쉽게 파괴됨
(4) 쿰즈 검사: 음성 → warm AIHA, ABO incompatibility(쿰즈 검사 양성) 등을 감별
3) 치료: 비장절제술(splenectomy)
(1) 원리: RBC 조기 용혈 방지 → 빈혈/황달/담석 등 증상 방지
(2) 적응증: 심한 빈혈, aplastic crisis, 성장장애, 심비대 / 6세 이후 권장
(3) 수술 전 치료
① 엽산 보충: 조혈작용 증가로 인해 부족해짐
② 피막세균에 대한 예방접종: S. pneumoniae, N. meningitidis, H. influenzae type b (14일 전까지)
* 반복적인 담석으로 인한 증상 발생시 담낭절제술 고려 가능
4. 발작성야간헤모글로빈뇨(paroxysmal nocturnal hemoglobinuria, PNH)
1) 병태생리
(1) RBC 보호 단백질(CD55, CD59 등) 감소
① PIG-A gene(X-linked) 변이 → RBC 표면의 GPI anchor 단백질 이상
② CD55, CD59 감소 → RBC에서 보체의 활성화 발생 → 혈관내 용혈
(2) Pancytopenia: 빈혈, 출혈 경향성
(3) 반복적 정맥혈전증(recurrent venous thrombosis) 발생
2) 임상양상 및 검사소견: 용혈성 빈혈의 임상 양상
(1) 주호소: 아침 소변 → 콜라색의 dark urine
(2) 혈액검사: 고빌리루빈혈증, pancytopenia, RPI 상승, 신기능 이상
* 신장을 통하여 Hb loss → 콩팥 손상 가능
(3) 소변검사
① Hemoglobinuria: Dipstick 양성, 그러나 RBC는 0개
② Hemosiderinuria
(4) 쿰즈 검사: 음성
3) 진단: 말초혈액 유세포검사(flow cytometry): CD55, CD59 감소
4) 치료
(1) 주로 보존적 치료: pRBC 수혈, 철분/엽산 보충, anticoagulant(혈전 합병증 발생시)
(2) 완치 치료: Allogeneic HSCT
(3) Eculizumab: anti-C5 Ab
* Terminal complement(C5) 억제 → membrane attack complex (MAC) 생성 X
Harrison 21e, pp.776-791
이미지: Spherocyte