출혈질환의 접근 및 진단
이론과 하이라이트 히스토리를 확인 할 수 있어요.
본 단원에서는 출혈질환(혈소판 장애, 혈액응고인자의 장애)을 이해하는 데 바탕 지식이 되는 지혈과정, 항혈전제, 그리고 출혈질환의 일반적인 임상양상과 lab 소견에 대해 정리한다. 출혈질환의 각론에는 매우 다양한 질환들이 있는데, 앞으로 각 질환마다 지혈과정에서 어떤 부분에서 이상이 생기는지 이해하면 임상양상, 진단법, 치료 등을 이해하기 더욱 수월할 것이다.
1. 지혈과정(hemostasis)
1) 개요: 지혈과정 = primary + secondary + tertiary hemostasis
(1) Primary hemostasis: 혈소판(platelet, PLT)이 모여 unstable platelet plug 형성
(2) Secondary hemostasis: 응고인자(clotting factor)가 fibrin을 활성화시켜 platelet plug 안정화
(3) Tertiary hemostasis: Fibrin의 분해(fibrinolysis)
2) Primary hemostasis(1차지혈): PLT adhesion → activation/secretion → aggregation
* GP = glycoprotein
Platelet adhesion | Endothelium 손상 시: (1) von Willebrand‘s factor(vWF)가 endothelial cell로부터 방출, PLT과 collagen fibril과의 link 형성 → vWF - GP IB/IX - PLT 부착(adhesion) (2) GP VI이 직접 endothelium에 부착 * 정리: PLT이 GP Ib/IX-vWF or GP VI를 통해 collagen fibril에 부착한다. |
Platelet activation | 부착된 platelet이 활성화(activation) → 여러 인자를 분비 (1) α-granule: Fibrinogen, vWF, PDGF 등 (2) δ-granule: ADP, serotonin, Ca |
Platelet aggregation | PLT에서 분비된 인자들로 인해 PLT이 빠르게 서로 결합(aggregation) (1) GPIIb/IIIa complex - fibrinogen 결합을 통해 PLT이 서로 연쇄적으로 결합(aggregation) (2) 최종적으로는 unstable한 platelet plug를 형성 |
3) Secondary hemostasis(2차지혈): Coagulation cascade
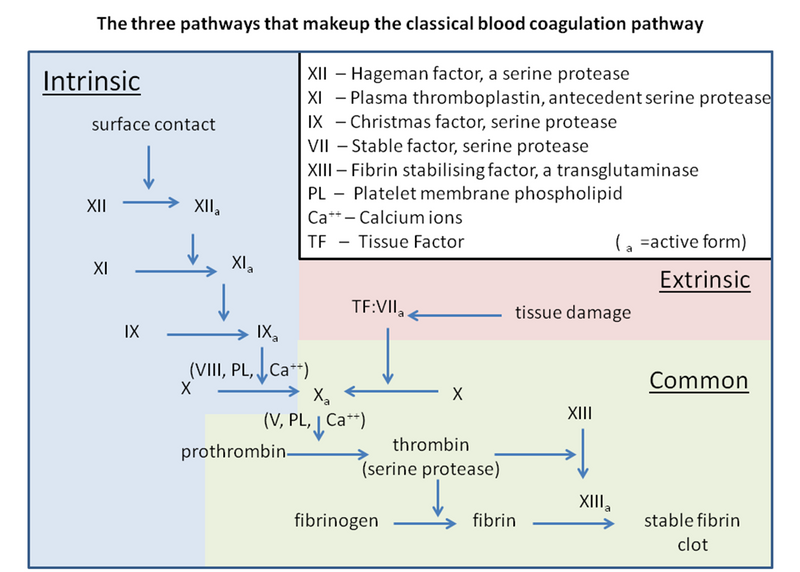
Pathway | Intrinsic | Extrinsic |
시작 물질 | Factor XII, HMWK, PK | Factor VII, tissue factor, |
활성화 순서 | 12 → 11 → 9 → 8 → 10 순서 | 7 → 10 순서로 활성화 |
최종 활성화 물질 | IXa - VIIIa - Ca2+ - phospholipid complex가 factor X를 활성화 | VIIa - tissue factor - Ca2+ complex가 factor X를 활성화 |
Pathway | Common | |
과정 | ① 10 → 5 → 2 → 1 순서로 활성화 ② Xa - Va - Ca2+- phospholipid complex가 prothrombin을 thrombin으로 활성화 ③ Thrombin이 soluble fibrinogen을 insoluble fibrin으로 활성화 ④ Fibrin은 factor XIIIa과 함께 platelet plug를 안정화 | |
4) Tertiary hemostasis: Fibrinolysis
(1) Plasminogen activator: Tissue PA(tPA), urokinase(uPA), factor XIIa, kallikrein 등
(2) Plasminogen activator가 fibrin clot에 침투해 plasminogen을 plasmin으로 활성화
(3) Plasmin에 의해 fibrin이 FDPs(fibrinogen degradation products)로 분해
* 이 과정에서 D-dimer가 생성된다.
(4) FDPs는 macrophage에 의해 clear되어 fibrinolysis 완료
5) Hemostasis 평가 지표
(1) Primary hemostasis
① 출혈시간(BT, bleeding time)
② PLT adhesion-aggregation test
(2) Secondary hemostasis
① 활성화부분트롬보플라스틴시간(aPTT, activated partial thromboplastin time)
• Intrinsic & common pathway 이상 확인
• Factor 2, 5, 8, 9, 10, 11, 12의 결핍을 확인
② 프로트롬빈시간(PT, prothrombin time)
• Extrinsic & common pathway 이상 확인
• Factor 2, 5, 7, 10의 결핍을 확인
③ 트롬빈시간(TT, thrombin time)
• Common pathway 이상 확인 (fibrinogen → fibrin 과정)
2. 지혈의 억제
1) Endogenous 물질
(1) Antithrombin III
① Common & intrinsic pathway 억제 (thrombin, 9,10,11,12)
② Heparin: Antithrombin III의 cofactor
③ 결핍시 venous thrombosis risk↑
(2) Protein C, Protein S, thrombomodulin
① Protein C: 활성화되면 factor Va,VIIIa 억제, vit. K 의존 인자의 일종
② Protein S: Protein C의 cofactor, vit. K 의존 인자
③ Thrombomodulin: Endothelium 표면에 존재, thrombin 결합하면 혈소판 활성화 능력 감소시키고 protein C 활성화시킴
2) 항혈소판제(antiplatelet)
(1) Aspirin
① 기전: COX(cyclooxygenase)-1 억제 → TXA2(thromboxane A2) 생성 방해, 혈소판 기능 억제
② Aspirin은 비가역적, NSAID는 가역적 → 각각 수술 전 7~10일/1~3일부터 중단
(2) Clopidogrel, ticlopidine: ADP 억제
(3) Abciximab, tirofiban, eptifibatide: GP IIb/IIIa 억제
3) 항응고제(anticoagulant): 해독제를 잘 알아두어야 함
(1) Heparin
① Antithrombin III 활성화 → common & intrinsic pathway 억제
② aPTT 연장이 두드러짐
③ 해독제: IV protamine sulfate
(2) Warfarin
① Vit. K antagonist → factor 2, 7, 9, 10 억제 → factor 7 반감기가 가장 짧아 extrinsic pathway가 먼저 억제됨
② PT 연장이 두드러짐
③ 해독제: Vitamin K, 신선동결혈장(FFP)
(3) NOAC
① Dabigatran(thrombin inh.)
해독제 : Idarucizumab
② Apixaban, rivaroxaban, edoxaban(factor Xa inh.)
해독제 : Andexanet alfa, 4-factor prothrombin complex concentrate
3. 출혈질환의 원인에 따른 분류
1) Primary hemostasis의 문제: 혈소판 문제
(1) PLT↓: ITP, drug(heparin)-induced thrombocytopenia, hypersplenism
(2) PLT 정상: Aspirin/NSAIDs, Glanzmann thrombasthenia, Bernard-Soulier SD
(3) Von Willebrand disease
2) Secondary hemostasis의 문제: 혈액응고인자 문제
(1) Inherited: Hemophilia A/B
(2) Acquired: DIC
3) Tertiary hemostasis의 문제: Fibrinolytic system 문제
• Thrombolytic therapy 부작용
4) Vascular disorder
(1) Microangiopathic hemolytic anemia(MAHA): HUS, TTP (용혈성 빈혈 단원 참고)
(2) Henoch-Schönlein purpura (HSP)
(3) 기타: Ehlers-Danlos syndrome, hereditary hemorrhagic telangiectasia
4. 출혈질환의 임상양상
1) 1차 vs 2차 지혈장애
분류 | 1차 지혈 장애 (PLT나 혈관벽 문제) | 2차 지혈 장애 (coagulation cascade 문제) |
관련 병력 | Aspirin/NSAIDs 복용 | 영양부족: Vit.K, Vit.C 부족 등 |
출혈 부위 | Superficial ex) 점막, 진피층 등 | Deep ex) 관절, 근육, body cavity |
외상 후 출혈 시작까지의 시간 | Immediate | Delayed (수 시간 ~ 수 일 뒤) |
국소 압박에 의한 지혈 | 잘 됨 (출혈 부위가 얕음) | 잘 되지 않음 (출혈 부위가 깊음) |
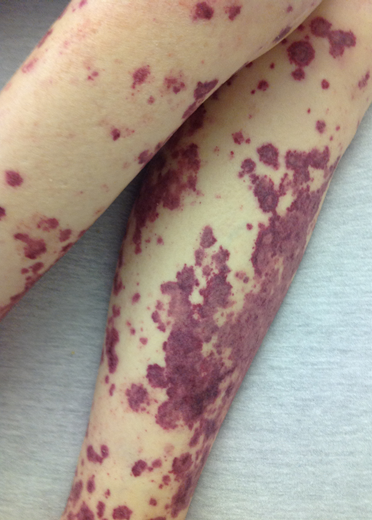
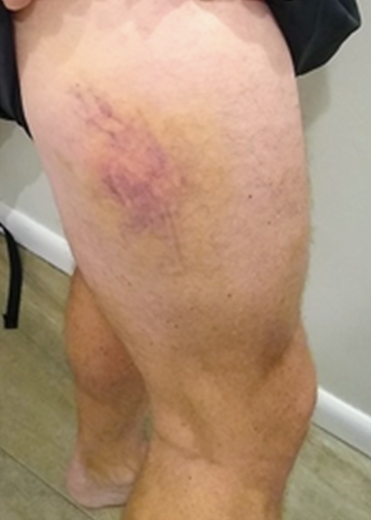
병변 | 경계가 명확함 (petechiae/purpura/ecchymosis) | 경계가 불명확함 (hematoma) |
예시 |
|
|
2) 지혈장애가 아닐 가능성이 높은 소견
(1) 점막의 국소적 단독출혈: Local lesion에 의한 경우가 대부분
(2) Nasal/oral cavity, urinary tract, endometrium 점막출혈: Fibrinolytic activity가 활발해 지혈장애 없어도 출혈 가능
(3) 국소적 출혈: 객혈, 토혈, 혈변, 혈뇨 등 → 지혈장애보다는 관련 장기 이상
(4) 여성의 멍: 남성보다 심한 멍이 잘 생기고, 월경주기에 따라서도 변함
5. 출혈질환의 진단
출혈질환이 있을 때 가장 우선적으로 혈소판감소증(thrombocytopenia) 여부를 확인해야 하며, 그 이후에 따라 진단적 flow가 나뉜다.
1) Thrombocytopenia 있음: PB smear 시행 (혈소판감소증의 원인, 혈소판감소증의 접근 참고)
(1) Pseudothrombocytopenia부터 감별
① 원인: 채혈 시 가끔 PLT agglutination 형성 → 실제로 PLT 감소는 없으나 진단검사 기계가 PLT이 감소된 것처럼 잘못 인식
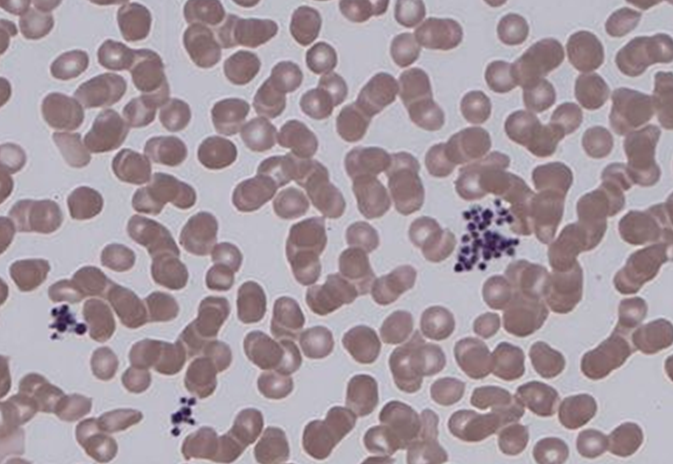
② 처치
• 우선 단순 재검
• 재검에서도 동일한 소견 → PBS 상 clumps(agglutination) 확인
• Clumps 확인되면 EDTA 튜브가 아닌 sodium citrate or heparin 튜브에서 재검
(2) PLT 감소 원인 감별
① Hb, WBC도 비정상: 골수검사 & PB smear (aplastic anemia, 백혈병 등 감별)
② Schistocyte 확인: MAHA 의심 (HUS, TTP, DIC 등 감별)
③ 기타 원인 (ITP, HIT 등) 감별
2) Thrombocytopenia 없음
(1) aPTT, PT, BT 검사
① BT: 혈소판 기능을 반영
② aPTT↑: 혈우병 or vWD
③ PT↑: 간기능 검사, Vit. K 투여후 PT 재검, TT/fibrinogen/factor VII 검사
(2) Mixing test: aPTT or PT 증가한 경우 원인 감별 위해 시행
① 원리: 환자 혈장과 정상 혈장을 1:1로 섞어 coagulation test
② aPTT, PT 정상화: 응고인자 결핍이 원인이었던 것
③ aPTT, PT 정상화 X: 응고인자 억제물질(lupus anticoagulant, drugs 등)이 원인이었던 것
3) Lab 수치별 진단: 많은 국시 문제를 푸는 데 큰 도움이 된다. (nl: Normal)
PLT | BT | aPTT | PT | 질환 |
↓ | ↑ | nl | nl | • 혈소판감소증: ITP, HUS, TTP • BM failure: Aplastic anemia 등 |
↓ | nl | ↑ | nl | • 헤파린유도혈소판감소증 |
↓ | nl or ↑ | ↑ | ↑ | • DIC, 간질환 |
nl | ↑ | ↑ | nl | • 폰빌레브란트병 |
nl | nl | ↑ | nl | • 혈우병 |
nl | nl | nl | ↑ | • 비타민K 결핍 초기 • 항응고제(와파린) 복용 |
nl | nl or ↑ | ↑ | ↑ | • 비타민K 결핍 후기, 간질환 등 • 항응고제(와파린) 복용 |
nl | nl or ↑ | nl | nl | • 혈관장애, dysfibrinogenemia 등 |
Harrison 21e, pp.450-457
이미지: Classical blood coagulation pathway, purpura, hematoma, pseudothrombocytopenia