폐렴
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Pneumonia
매년 2~3문제씩 출제되는 단원으로, 진단도 중요하고, 어떠한 항생제를 쓸지 결정하는 것이 중요하다. 최근 들어 정형폐렴과 비정형폐렴을 구분하는 것이 임상적으로 의미가 떨어진다는 보고가 있으나, 기출된 증례에서 어떤 항생제를 사용할지 판단하는데 여전히 유용한 편이므로, 알아두는 것이 좋다. 답 선지에 항생제의 성분명이 주어지는데, 각 성분명이 어느 종류의 항생제에 속하는지 빠짐없이 잘 알고 있어야 한다.
1. 개요
1) 정의: 폐 실질에의 감염
2) 분류
(1) 지역사회 획득 폐렴(community-acquired pneumonia, CAP)
(2) 병원 획득 폐렴(hospital-acquired pneumonia, HAP)
(3) 인공호흡기 관련 폐렴(ventilator-associated pneumonia, VAP)
* 이후부터는 지역사회 획득 폐렴에 대해서 다룬다. 실제 기출되는 증례 또한 거의 모두 지역사회 획득 폐렴에 해당한다. HAP/VAP는 다음 단원에서 간략하게 다루고 있다.
3) 위험인자 및 역학적 특성에 따른 원인 균주
위험 인자와 역학적 특성 | 흔한 원인균 |
흡인 | Oral anaerobes, Gram-negative enteric bacteria |
알코올 중독 | S. pneumoniae, K. pneumoniae, oral anaerobes, Acinetobacter, M. tuberculosis |
폐농양 | MRSA, oral anaerobes, M. tuberculosis, atypical mycobacteria, endemic fungi |
COPD, 흡연 | H. influenzae, P. aeruginosa, Legionella, S. pneumoniae |
인플루엔자 유행 | Influenza virus, S. pneumoniae, S. aureus, H. influenzae |
2. 임상양상
기본적으로 개인차가 있으며, 진행 정도에 따라 다르게 나타날 수 있다.
1) 주호소: 발열, 기침, 호흡곤란
(1) 주로 급성 증상 발현
(2) 가래: 화농성(노란) 경우가 많으나, 혈성이거나 없을 수도 있음
2) 기타 증상 및 징후: 중증도, consolidation 유무, pleural effusion 유무에 따라 다름
(1) 흉막성 통증, GI 증상(구토, 오심, 설사), 두통, 근육통, 관절통 등
(2) 시진: 호흡수 증가, 호흡시 부호흡근 사용
(3) 청진: 수포음(crackle, rale), 흉막마찰음(pleural friction rub)
• 삑삑거리는 소리: 흡인(aspiration)으로 인한 이물질이 있음을 시사
(4) 타진: 촉각진동감(tactile fremitus) 증가/감소
3) 특정 원인균에서 흔하게 확인되는 임상적 특성
원인균 | 흔한 임상적 특성 |
Streptococcus pneumoniae | • 고령, 동반질환 |
Staphylococcus aureus | • 공기집(pneumatocele) 형성 |
Legionella pneumophila | • 주변 감염자 동반 |
Mycoplasma pneumoniae | • 젊은 연령, 폐외 증상(피부발진 등) |
4) 정형 폐렴과 비정형 폐렴의 비교
분류 | 정형 폐렴(typical pneumonia) | 비정형(atypical pneumonia) |
원인균 | • Streptococcus pneumoniae | • Mycoplasma pneumoniae |
임상양상 | 호흡기 증상, 발열 | 폐외 증상(피로, 소화기 증상, 관절통 등) 흔히 동반됨 |
증상의 양상 | 급성 | 만성 |
기침 | 가래 동반 (화농성, 혈성 흔함) | 마른 기침 |
영상 소견 | Localized consolidation (주로 lobar) | 정상 or patchy reticular or reticulonodular opacities |
백혈구 | 증가 (주로 호중구성) | 상대적으로 정상 |
배양 및 염색 | Gram 염색과 배양이 잘 됨 | 일반적인 염색/배양이 잘 안됨 |
항생제 | β-lactam 계열에 반응 | β-lactam 계열에 반응하지 않음 |
3. 검사소견
1) 혈액검사
(1) WBC 증가(비정형 폐렴에서는 아닐 수 있음)
(2) 염증 표지자: CRP 증가, procalcitonin 증가(특히 세균 감염)
2) CXR: 폐렴 진단의 기본검사
3) CT: 항상 사용하지는 않으나, 무기폐나 ILD 등의 질환을 배제하거나 폐렴 진단을 확실하게 하기 위해 사용할 수 있음
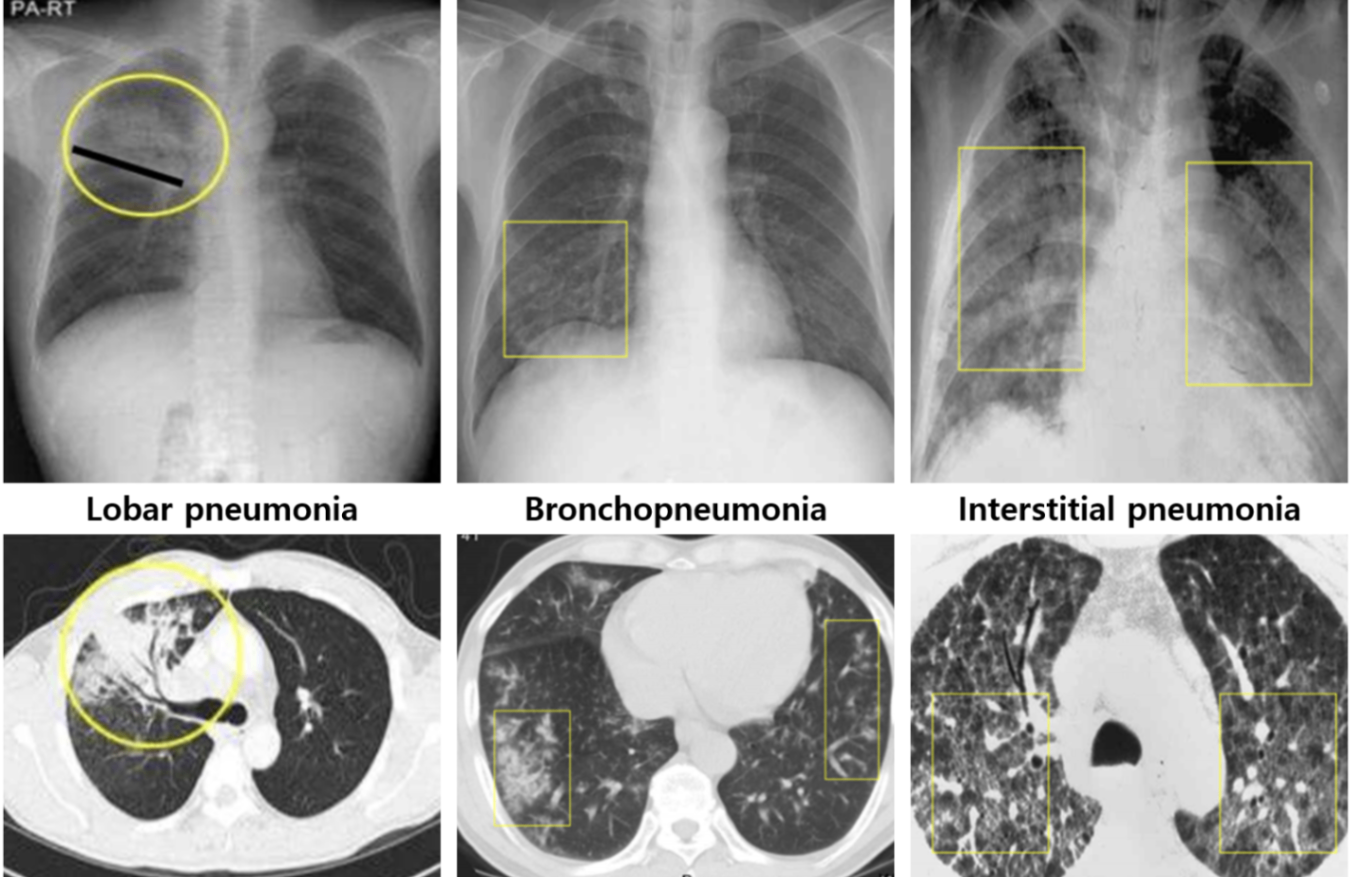
영상 소견에 따른 분류에 따라 대략적인 원인균을 추측할 수 있음 | ||
Lobar pneumonia | Bronchopneumonia | Interstitial pneumonia |
Lobar consolidation | Peribronchial nodule | Ground-glass opacity(GGO) |
S. pneumoniae | Mycoplasma pneumoniae | Pneumocystis jirovecii |
* 여기서 말하는 ‘interstitial pneumonia’는 간질성 폐질환(interstitial lung disease, ILD)에서 다루는 interstitial pneumonia와 다르다. 여기서의 ‘interstitial pneumonia’는 하나의 질환명이 아니라 폐렴에서 가능한 특정 영상학적 형태를 묘사하는 단어에 가깝다. 즉, 하나의 ‘진단명’으로서 간질성 폐렴이나 사이질 폐렴(interstitial pneumonia, interstitial pneumonitis)이 문제에 보기로서 주어질 때는 폐렴의 영상학적 분류를 이야기하는 것이 아닌 ILD를 말하는 것이므로 착오가 있어서는 안 된다.
4. 진단
1) 폐렴 원인균 확인: 추가적으로 적절한 항생제 선택을 위해 약제감수성 검사도 병행
(1) 객담 그람 염색(Gram stain)
① 배양에 적절한 검체인지 판단 (염증세포는 많이, 일반세포는 적게)
• 호중구 > 25/저배율시야, 편평상피세포 < 10/저배율시야
② Gram 양성/음성 여부와 알균/막대균 여부로 원인균을 추정
(2) 객담 배양 검사
① 객담이 normal flora에 의해 오염되는 경우가 잦아 민감도/특이도 모두 낮음
② Mycoplasma, Legionella 등 비정형 균의 경우 배양이 잘 안됨
(3) 혈액 배양 검사: 면역저하자나 중증 폐렴에서 시행
(4) 소변 항원 검사(urine antigen test): 아래 두 균주에게 가능 (특히 입원치료 필요시 시행)
① S. pneumoniae
② Legionella pneumophila
(5) PCR: 배양이 어려운 Mycoplasma, Legionella, 호흡기 바이러스 등 진단 가능
2) 폐렴 중증도 분류: 항생제 선택을 위해 중요
(1) CURB-65
임상적 요소 | 기준 |
Confusion | 의식 혼탁, 혼돈 |
Urea | BUN ≥ 20 mg/dL |
Respiratory rate | RR ≥ 30 회/분 |
Blood pressure | SBP < 90mmHg 또는 DBP < 60mmHg |
나이 | ≥ 65세 |
위 항목에 해당하는 개수에 따라 다음과 같이 판단 | |
CURB-65 점수 | 권고사항 |
0~1 | 외래 치료 |
2 | 입원 치료 |
3~5 | 중증 폐렴으로 치료 (중환자실 고려) |
* 대한감염학회 가이드라인에서 1점은 외래 치료에 해당하나, Harrison 22e에서 1점은 입원 치료에 해당한다. 2점일 경우 그 중 1점이 '나이 ≥ 65세'에 의한 것일 경우 외래 치료를 고려할 수 있다.
(2) Pneumonia severity index(PSI) (외부 이미지 링크)
(3) 중증 폐렴의 기준: 참고
5. 치료
아래 명시된 항생제 선택은 대한감염학회 가이드라인(2017)을 우선한다. ATS/IDSA guideline(2019)과 이에 기반한 Harrison 21e(2022)는 대한감염학회 가이드라인과 유사하지만 조금씩 다른데, 이는 대한민국의 항생제 내성률 및 국내 폐렴 연구 결과가 미국과 다르기 때문이다.
1) 경증~중등도 폐렴: 아래 중 선택
(1) β-lactam 단독투여 | 외래: 경구 제제 | 일반병동 입원: IV 제제 |
Amoxicillin | Amoxicillin-clavulanate | |
(2) Respiratory fluoroquinolone 단독투여 | Levofloxacin | |
(3) 비정형 폐렴이 의심될 경우 | β-lactam + macrolide 병용투여 | |
* ATS guideline과 Harrison 21e는 외래 환자의 macrolide 또는 tetracycline의 단독투여 치료도 명시하고 있으나, 우리나라는 S. pneumoniae의 해당 항생제에 대한 저항성이 높아 권고되지 않는다.
** Harrison 21e는 비정형 폐렴을 위해 β-lactam과 macrolide의 상시적 병용투여를 권고하지만, 대한감염학회 가이드라인은 비정형 폐렴이 의심되는 상황에만 투여할 것을 권고한다.
2) 중증 폐렴 or 중환자실: β-lactam + (respiratory fluoroquinolone or macrolide) 병용투여
β-lactam | Respiratory fluoroquinolone or macrolide |
Ampicillin-sulbactam | Levofloxacin |
3) 항생제 내성균이 의심될 경우
(1) 이전에 아래 내성균이 동정된 적 있는 경우
(2) 최근 입원력 + 최근 항생제 치료력 ± 해당 지역사회 내의 내성균 출현 확률 고려 (보통 3개월을 기준으로 함)
MRSA: 아래 추가 | Pseudomonas aeruginosa: β-lactam + 기타 | |
β-lactam | 기타 | |
Vancomycin | Piperacillin-tazobactam | Ciprofloxacin |
* 국시에서는 위에 명시되지 않은 β-lactam 항생제가 오답 선지로 자주 출제되므로, 위에 명시된 항생제의 개별 성분명을 전부 외우는 것을 권한다.
4) 기타 치료
(1) 저산소혈증(hypoxemia): 산소 공급 (비강 캐뉼라 → 비재호흡 마스크 → 비침습양압환기 → 기관삽관)
(2) 저혈압: 수액 투여 → 승압제
폐렴 정리 | |
위험요인 | • 치매/뇌졸중/의식저하 → 흡인 → G(-) rod |
임상양상 | • 발열, 기침, 가래(주로 화농성), 호흡곤란 |
검사소견 | • WBC, CRP, ESR 상승 |
진단 | • 객담 그람염색 + 배양 |
치료 | 외래, 일반병동 입원 중환자실 비정형 폐렴 의심 |