심화 1. 기계환기
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Mechanical ventilation
매우 다양한 임상 상황에 의해 호흡부전이 발생할 때 양압을 발생시키는 기계환기를 시행하게 된다. 학생 수준에서는 대략적으로 어떤 상황에서 기계환기를 적용해야 하는지에 대해서만 알아도 충분하지만, 최근 임종평에서 인공호흡기(ventilator) 화면과 기계환기와 관련된 수치들을 제시하는 문제가 출제된 적이 있다. 물론 기계환기의 세부에 대해 잘 모르더라도 풀 수 있는 문제였으며 앞으로도 본 단원의 전체를 모르더라도 국시에서 단 한 문제도 손해보지 않을 가능성이 매우 높지만, 유사한 문제가 전혀 출제되지 않으리라는 보장은 없게 되었다. 국시 만점을 진지하게 목표로 하고 있거나 바이탈 과를 지망하는 것이 아니라면 본 단원을 건너뛰어도 무방하다. 본 단원은 endotracheal intubation 이후 시행하는 침습적 기계환기에 대해 주로 다루고 있으나, 일부 내용은 비침습적 환기에도 적용되는 내용이기도 하다.
1. 개요
1) 기계환기 관련 용어 정리
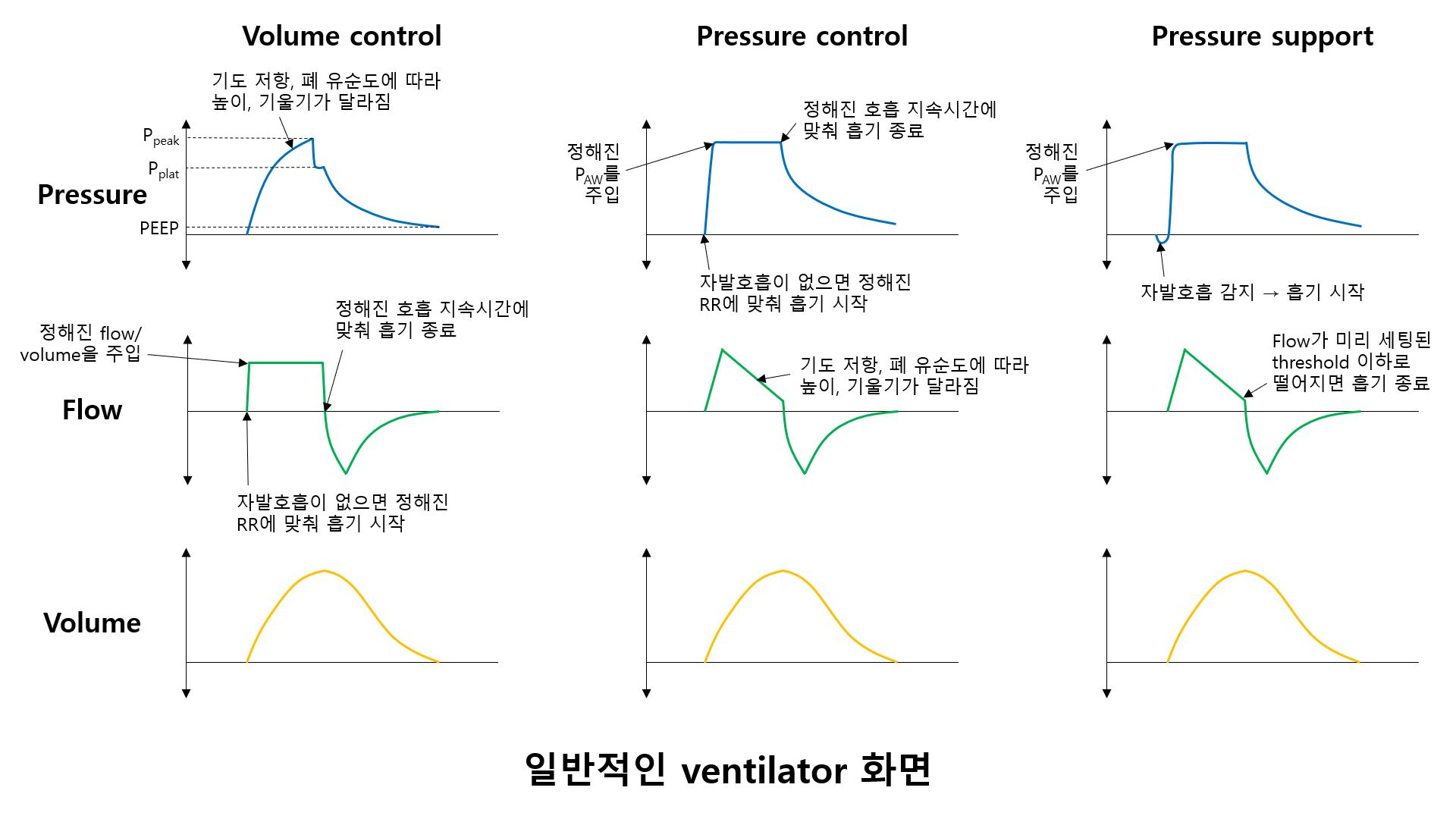
(1) 일회호흡량(tidal volume, VT): 1회의 호흡 동안 폐에 들어갔다 나오는 공기의 부피
(2) 분당호흡량(minute ventilation, VE): 1분 동안 호흡하는 공기의 부피 (= VT × RR)
(3) 기도압력(airway pressure, PAW): Ventilator 회로(circuit) 및 기도에 작용하는 공기의 압력
* 회로압력(circuit pressure, Pcir)이라고도 한다.
(4) 최고압력(peak pressure, Ppeak): 1회의 호흡 동안의 PAW의 최대치
(5) 고원압력(plateau pressure, Pplat): 흡기 종료 직전 더 이상의 inflow가 없을 때의 PAW
(6) 호기말양압(positive end-expiratory pressure, PEEP): 호기가 종료될 때 폐포 허탈을 방지하기 위해 인공적으로 걸어주는 약한 양압
(7) I:E ratio: 1회의 호흡 동안 흡기와 호기의 지속시간의 비
(8) Volume-control: 미리 정해진 VT를 매 호흡마다 일정하게 공급하는 기계환기 방법
• 이 경우 PAW는 환자의 기도 저항, 폐 유순도(compliance)에 따라 달라지게 됨
* Flow-controlled라고도 부른다. Flow는 volume을 시간으로 나눈 단위이다.
(9) Pressure-control: 미리 정해진 PAW를 매 호흡마다 일정하게 공급하는 기계환기 방법
• 이 경우 VT는 환자의 기도 저항, 폐 유순도에 따라 달라지게 됨
2) 기계환기에 보조적으로 사용되는 약물
(1) 진정제(sedative)
① 기관내 삽관 및 양압환기 자체가 매우 불편하므로 투여를 고려해야 함
② 단, 장기간 사용시 기계환기 기간을 불필요하게 늘릴 수 있음
ex) Etomidate, ketamine, propofol, dexmedetomidine, midazolam 등
(2) 신경근차단제(neuromuscular blockade)
① 호흡근의 O2 demand가 너무 클 경우 이를 완전히 제거하기 위해 투여 고려
② 단, 장기간 사용시 호흡근을 약화시킬 수 있으며, 단기간 사용하더라도 반드시 진정제와 같이 투여해야 함
ex) Succinylcholine, vecuronium, rocuronium, cisatracurium 등
2. 기계환기의 모드(mode)
1) Continuous mandatory ventilation (CMV)
(1) 정해진 RR에 따라 환자의 자발호흡 유무와 관계없이 공기를 폐로 주입하는 모드
(2) 적응증: 환자의 자발호흡이 전혀 없을 때 (신경근차단제 투여 후 등)
(3) 장점: 환자의 호흡의 모든 부분을 의사가 조절할 수 있음
(4) 단점: 환자가 자발호흡이 있으면 심한 부조화(patient-ventilator dyssynchrony)가 발생
2) Assist-control ventilation (AC): m/c
(1) 정해진 RR(control) 또는 환자의 자발호흡(assist)에 따라 공기를 폐로 주입하는 모드
(2) 적응증: 환자의 자발호흡이 없거나 약할 때 (주로 기계환기 적용 초기)
(3) Volume assist-control ventilation(VACV): 공기 주입 시 정해진 VT만큼의 공기만 주입함
① 장점: 최소한의 VT를 보장함
② 단점: 폐 유순도가 낮으면 Ppeak, Pplat이 증가해 barotrauma를 일으킬 수 있음
(4) Pressure assist-control ventilation(PACV): 공기 주입 시 정해진 PAW를 유지하며 공기를 주입함
① 장점: Barotrauma가 적음(자발호흡이 없거나 약할 때)
② 단점: 기도 저항이 높거나 폐 유순도가 낮으면 VT가 충분히 확보되지 않을 수 있음
* 또한, 환자가 자발호흡을 적극적으로 할 경우 흡기 시 PAW가 낮아지게 되는데, PACV mode는 자발호흡을 감지하지 못하고 PAW를 유지하기 위해 더 많은 공기를 주입하게 된다. 이러할 경우 오히려 지나치게 큰 VT가 확보되어 폐 손상이 발생할 수 있다.
3) Pressure-support ventilation (PSV): m/c
(1) 환자가 자발호흡을 시작하려는 것이 감지되는 순간 정해진 PAW를 유지하며 공기를 주입하는 모드
* 위의 PACV와 유사하나, 환자가 자발호흡을 시도해야만 ventilator가 작동한다는 점에서 차이가 있다.
(2) 적응증: 환자의 자발호흡이 뚜렷이 있을 때 (주로 기계환기 중단을 검토할 때)
(3) 장점: Patient-ventilator synchrony 증진
① 흡기의 시작에 환자가 관여: 자발호흡이 시작될 때 PAW가 순간적으로 낮아지는데, 이를 감지해 ventilator가 공기를 주입하기 시작함
② 흡기의 종료에 환자가 관여: 자발호흡이 종료될 때 air flow가 점점 낮아지는데, 일정 flow 이하로 감소하는 것이 감지되면 ventilator가 공기 주입을 중단함
(4) 단점: 자발호흡이 없거나 드물면 ventilator가 작동하지 않아 그대로 무호흡/저호흡(apnea/hypopnea) 발생
4) Synchronized intermittent mandatory ventilation (SIMV)
(1) 환자가 자발호흡이 없으면 CMV, 자발호흡이 있으면 PSV로 작동하는 모드
(2) 장점: PSV의 장점을 취하면서 apnea/hypopnea는 예방할 수 있음
(3) 단점: Ventilator 의존성 및 유지 기간을 연장시킨다는 연구 결과
5) Pressure-regulated volume control (PRVC)
(1) PACV와 유사하나, 정해진 PAW를 주입하지 않고 희망하는 VT에 따라 PAW를 조절하는 모드
ex) 희망하는 VT가 400 mL일 때, 직전 호흡에서 PAW 20 cmH2O를 적용한 결과가 VT 360 mL였다면, 이번 호흡에서는 PAW 23 cmH2O를 적용해 VT 400 mL를 맞추려고 함
(2) 장점: VACV와 PACV의 장점을 고루 취함
(3) 단점: 환자 상태에 따라 과도한 VT가 확보되어 폐 손상이 발생할 수 있음
6) Adaptive support ventilation (ASV)
• PACV와 유사하나, minute ventilation만 입력하면 ventilator가 기도 저항 등을 계산해 폐에 최소한의 부하가 걸리는 VT와 RR을 조절하는 모드
3. 기계환기 중 발생하는 호흡곤란의 원인
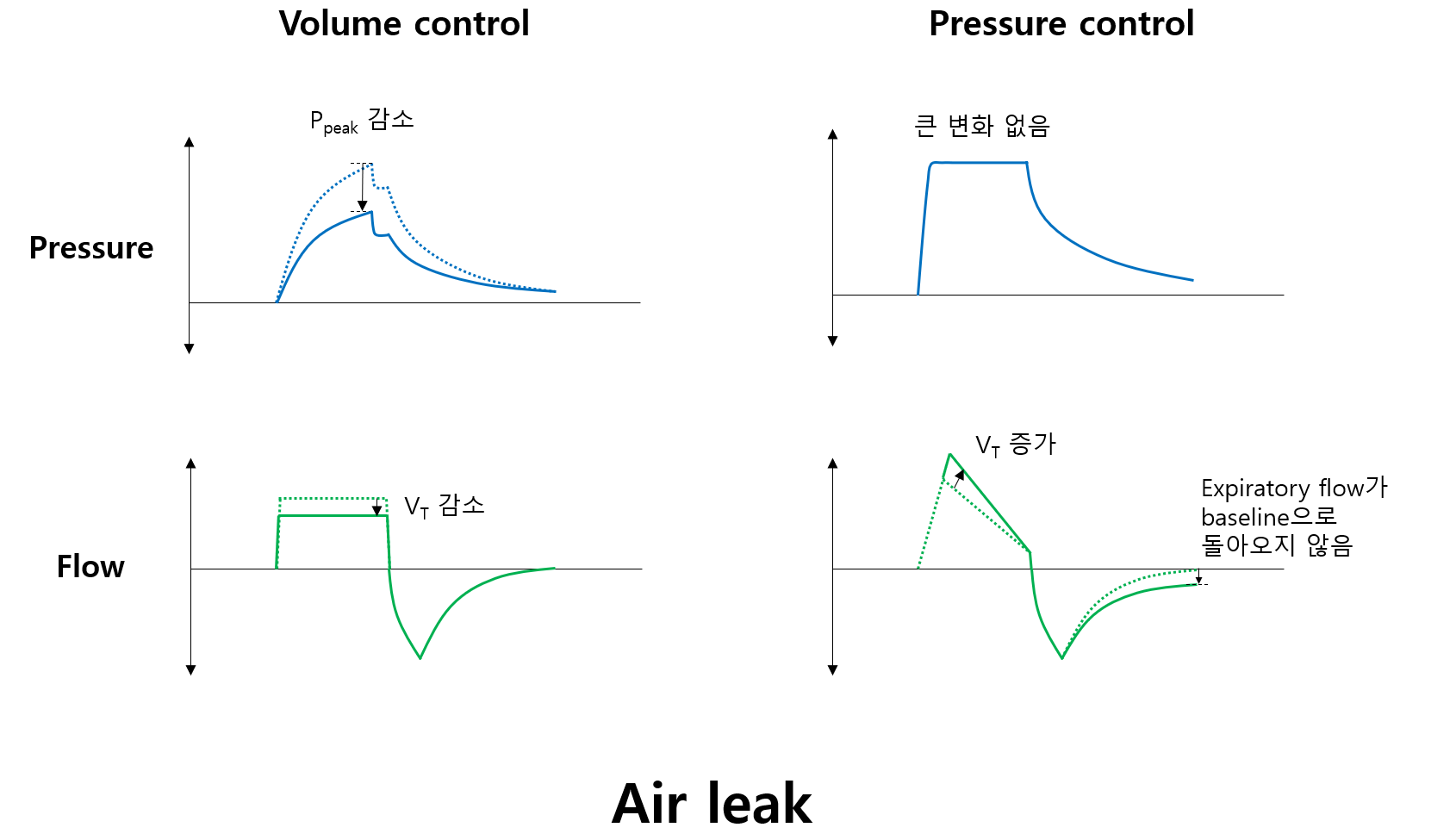
1) Air leak
(1) 원인
① Endotracheal tube의 vocal cord 바깥으로의 이탈
② Endotracheal tube 또는 cuff의 파열:
③ Ventilator circuit의 leak
(2) Volume-control 중인 경우
① Ppeak 감소: 흡기 도중 공기가 기도/폐가 아닌 다른 공간으로 새고 있으므로 압력 감소
② VT 감소: 의도했던 VT에서 일부 공기가 새어나가므로 실제로 폐로 전달되는 공기 부피 감소
(3) Pressure-control 중인 경우
① VT 증가: Air leak가 있으므로 PAW를 유지하기 위해서는 더 많은 공기를 주입해야 하므로 VT 증가
② Expiratory flow가 baseline으로 돌아오지 않음: VT가 증가해 호기 시간이 길어지며, 아직 호기가 진행 중일 때 흡기가 시작됨
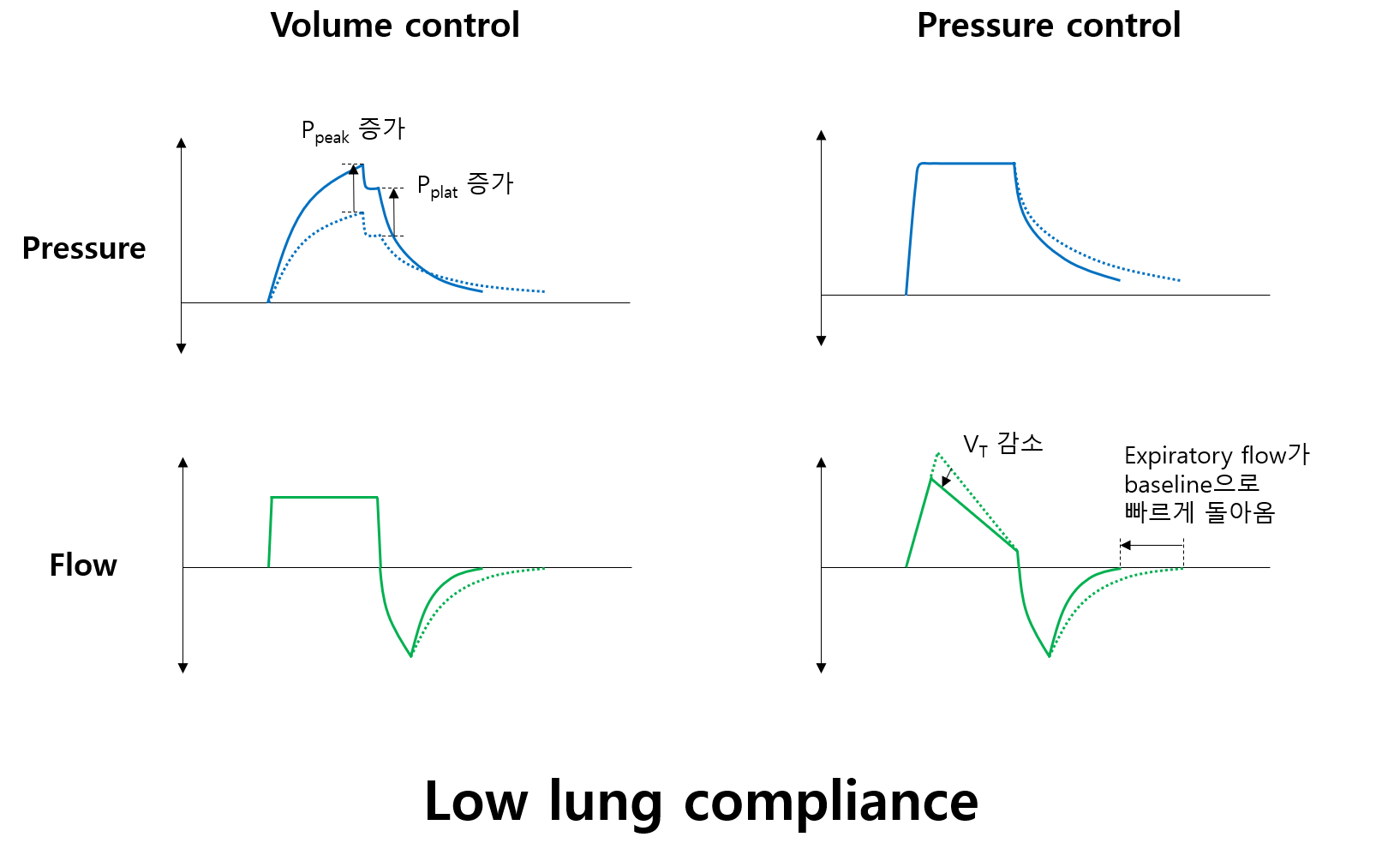
2) 폐 유순도 감소
(1) 원인
① 폐실질 이상: ARDS, 폐렴, 폐부종, 무기폐, 흡인 등
② 흉막 이상: 기흉, 흉막 삼출 등
③ Endotracheal tube의 끝이 trachea가 아닌 한쪽 main bronchus에 위치 (= one-lung ventilation)
(2) Volume-control 중인 경우
① Ppeak 증가: 잘 팽창하지 않는 폐를 팽창시키기 위해 더 높은 압력이 필요함
② Ppeak - Pplat 값 작음
* Ppeak는 흡기가 진행 중인, 즉 폐가 팽창하고 있을 때의 기도 압력이므로 폐 유순도와 기도 저항 모두를 반영한다. 반면 Pplat은 흡기가 거의 끝난, 즉 폐의 팽창이 완료되었을 때(= 폐 안으로 들어가는 flow가 없을 때)의 기도 압력이므로 기도 저항 없이 폐 유순도만 반영한다. 따라서 Ppeak - Pplat이 작다면, 즉 Pplat도 증가해 있다면, Ppeak의 증가 이유가 기도 저항의 증가가 아닌 폐 유순도의 감소라고 추측할 수 있다.
(3) Pressure-control 중인 경우
① VT 감소: 동일한 압력에 폐가 팽창하는 정도가 낮으므로 더 적은 양의 공기가 폐로 주입됨
② Expiratory flow가 빠르게 baseline으로 돌아옴: 유순도가 낮으면 탄력성(elasticity)이 높고, 호기가 빠르게 진행됨
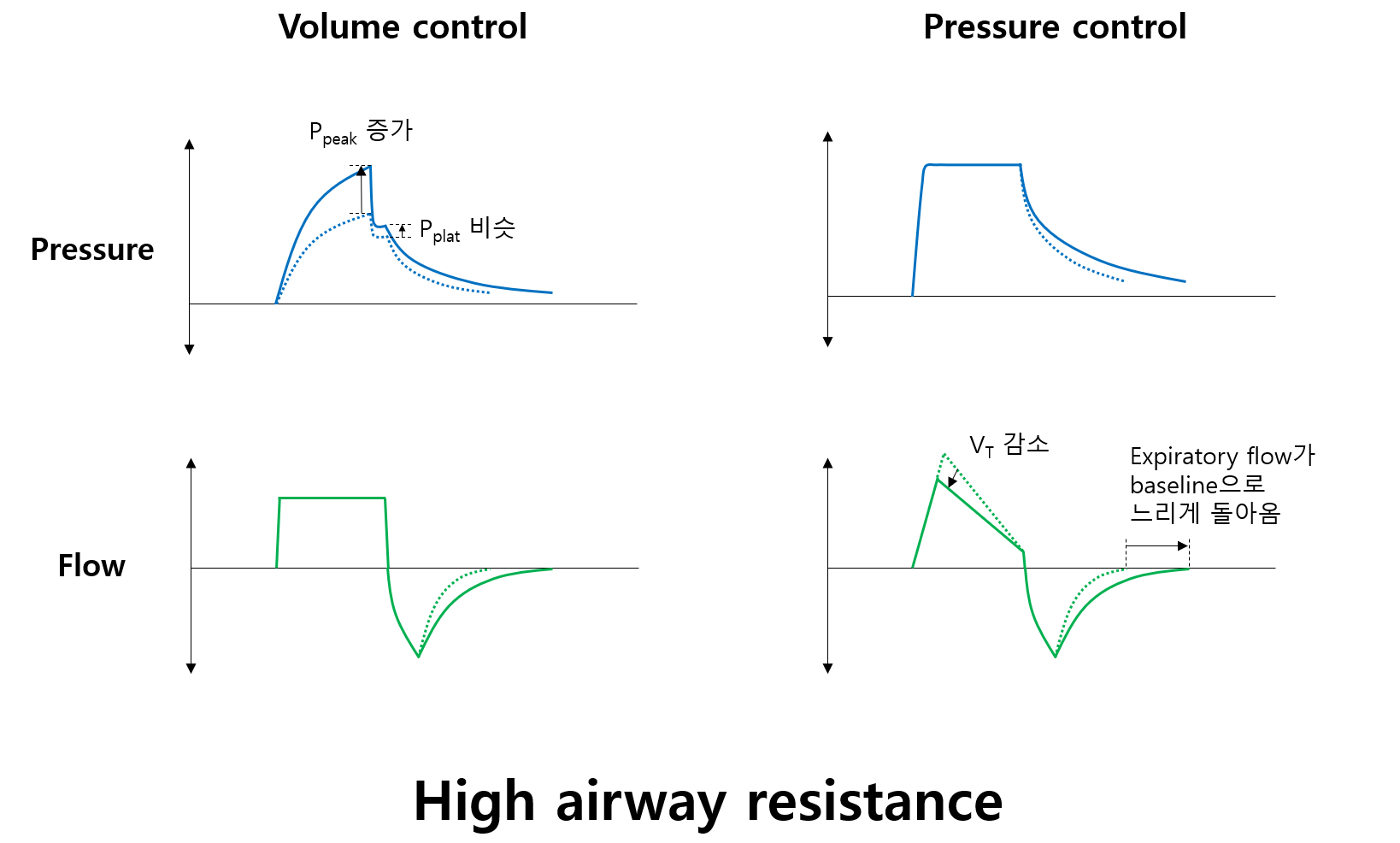
3) 기도 저항 증가
(1) 원인
① 기도 폐쇄: Bronchospasm(COPD, 천식), endotracheal tube 꺾임, mucus plugging 등
② 기도 부종: Anaphylaxis, laryngeal edema 등
(2) Volume-control 중인 경우
① Ppeak 증가: 기도 저항을 이겨내고 동일한 양의 공기를 주입하기 위해서는 더 높은 압력이 필요함
② Ppeak - Pplat 값 큼: Pplat은 폐의 유순도만 반영하며 기도 저항은 반영하지 않으므로 상대적으로 정상
(3) Pressure-control 중인 경우
① VT 감소: 기도 저항이 크면 시간당 주입되는 공기의 양(= flow)이 더 낮음
② Expiratory flow가 느리게 baseline으로 돌아옴: 기도 저항이 높아 호기 속도가 느려 호기가 더 늦게 종료됨
4. 기계환기의 합병증
1) 압력손상(barotrauma)
(1) PAW가 지나치게 커질 경우 alveoli에 가해지는 압력이 증가해 alveolar rupture가 발생
① Pneumothorax/-mediastinum, subcutaneous emphysema, 심할 경우 pneumoperitoneum까지 가능
② Pneumothorax의 경우 pleural space에 공기가 차면 VT 유지를 위해 더 높은 PAW가 필요해짐 → 악순환
(2) 임상양상: 급격한 Ppeak, Pplat 증가 → 호흡곤란, 호흡음 감소 → 긴장성 기흉으로 이행되며 저혈압
2) 인공호흡기 유발 폐손상(ventilator-induced lung injury, VILI)
(1) VT가 지나치게 커질 경우 alveoli에 가해지는 tension이 증가해 염증 반응 발생 (volutrauma)
(2) Alveoli가 호기 말에 collapse되었다가 흡기 시에 다시 열리는 과정이 반복되는 것도 stress로 작용할 수 있음 (atelectrauma)
3) 저혈압, 우심장 기능부전
(1) 양압환기 → 흉강 내 압력 증가 → venous return 감소 → 저혈압 발생 가능 → 심할 경우 RV failure도 동반 가능
(3) 고혈압이 동반된 심장성 폐부종 환자의 경우 preload/afterload가 감소해 오히려 치료적일 수도 있음
4) 기타
(1) 기관내 삽관과 관련된 합병증: 성대 손상, 기관 내 육아종, 기관연화증(tracheomalacia) 등
(2) 인공호흡기 유발 횡격막 기능이상(ventilator-induced diaphragm dysfunction, VIDD)
① 자발호흡 없이 ventilator에만 장기간 의지하면 횡격막의 atrophy가 발생 → ventilator 유지 기간이 길어짐
② Ventilator의 호흡주기와 환자의 호흡주기가 불일치할 경우에도 발생 가능
(3) 산소 독성: 높은 FiO2 및 PaO2를 장기간 유지하면 reactive oxygen species 생성 가능
(4) 인공호흡기 관련 폐렴
5. 기계환기의 적용
1) 폐실질 질환
(1) 낮은 VT, PAW
① 주입된 공기는 모든 alveoli에 고르게 분산되지 않으며, 상대적으로 정상인 alveoli를 선호하는 경향이 있음
② 따라서 일반적인 VT를 적용하면 정상 alveoli에 과한 부하가 가해지므로, 의도적으로 낮은 VT, 낮은 PAW를 적용함
ex) ARDS에서의 VT = 6 mg/kg (건강한 성인의 평균 VT가 약 500 mL이므로 6 mL/kg보다는 약간 높음)
(2) FiO2 및 PEEP
① FiO2 및 PEEP이 증가하면 PaO2가 증가하나, 둘 다 단점이 있음
• FiO2를 증가시키면 산소 독성이 발생할 수 있음
• PEEP을 증가시키면 alveoli에 가해지는 부하가 증가함
② 더 심한 ARDS에는 low FiO2, high PEEP을, 더 경한 ARDS에는 high FiO2, low PEEP을 선택함
2) 폐쇄성 폐질환
(1) 높지 않은 VT, PAW
• 지나치게 높은 VT, PAW는 폐실질 질환에서처럼 alveoli 과팽창 및 과부하를 일으킬 수 있음
(2) 높지 않은 RR
① COPD 등 폐쇄성 폐질환은 호기 때 기류제한으로 인해 air trapping이 발생할 수 있음
• 이 trapped air로 인해 호기 말에 인위적인 PEEP을 적용하지 않아도 양압이 발생 → 이를 auto-PEEP이라고 함
• Auto-PEEP으로 인해 PAW 증가, alveoli에의 과부하 등이 발생할 수 있음
② PaCO2를 낮추기 위해 RR을 늘리면 호기 시간이 짧아지고, 호기가 완전하게 이루어지지 못해 auto-PEEP이 악화됨
③ 따라서 어느 정도의 hypercapnia와 respiratory acidosis를 용인하더라도 RR을 너무 높이지 않는 것이 중요
* 이를 permissive hypercapnia라고 한다. 심할 경우 pH 7.25까지 지켜보는 경우도 있다.
(3) FiO2 및 PEEP
• Auto-PEEP이 이미 작용하고 있는 경우가 많아 PEEP보다는 FiO2를 늘려 산소화를 꾀함
Harrison 22e, pp.2291-2309
Murray & Nadel 7e, pp.1903-1917