감염심내막염 - 감염 심내막염
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Infective endocarditis, IE
감염심내막염은 vegetation으로 인해서 치명적인 합병증이 생길 수 있기 때문에 임상적으로 매우 중요한 질환이고, 전공의 시험에서도 종종 출제된다. 발열, 심잡음, peripheral sign이 있을 때 의심하여야 하며, 진단을 위한 검사로 혈액배양 및 심초음파를 시행해야 한다는 것과 수술적 치료의 적응증을 알아야 한다.
1. 개요
1) 정의: 심장의 심내막(endocardium)에 발생한 감염
2) 병태생리
(1) 판막질환(MR, AS 등), 인공판막, 선천성 심질환, or 기타 심장 구조적 이상이 존재
(2) 구조적 결함 근처의 abnormal blood flow → 심내막이 상처에 취약해짐
(3) 해당 상처에 균이 침투 → vegetation 생성
① Vegetation: 세균 + 염증세포 + 혈소판 + fibrin의 집합체
② Catheter infection 등으로 인해 S. aureus 감염이 발생할 경우 구조적 이상이 없어도 침투 가능
(4) 감염 상태 및 vegetation으로 인해 말초적 이상 발생
① Vegetation의 embolism: 뇌졸중, 기타 말초 병변 생성
* 이를 패혈성 색전증(septic embolism)이라고 하기도 한다.
② Immune complex 형성: 기타 말초 병변 생성
3) 원인균
(1) S. aureus: m/c
(2) Streptococcus viridans, 기타 Staphylococcus/Streptococcus, Enterococcus 등
2. 임상양상 및 검사소견
발열, 심잡음, peripheral signs를 보고 감염 심내막염을 바로 의심할 수 있어야 한다.
1) 주호소: 발열
• Vegetation이 퍼지는 것은 균이 퍼지는 것과 같음 → bacteremia가 기본으로 있으며, sepsis로 진행 가능
2) 기타 증상 및 징후
(1) 심잡음: 다양한 위치에서 청진 가능 (원인이 되는 판막질환이 다양함)
(2) 심장 관련 이상
① 호흡곤란: 판막질환으로 인한 심부전
② 부정맥: 특히 conduction system 침범으로 인한 AV block 등
(3) 심장 외 이상
① 일측성 근력저하/감각저하: Cerebral emboli 시사
② 옆구리 통증: Renal/splenic emboli 시사
③ 기타 peripheral signs: Emboli와 관련
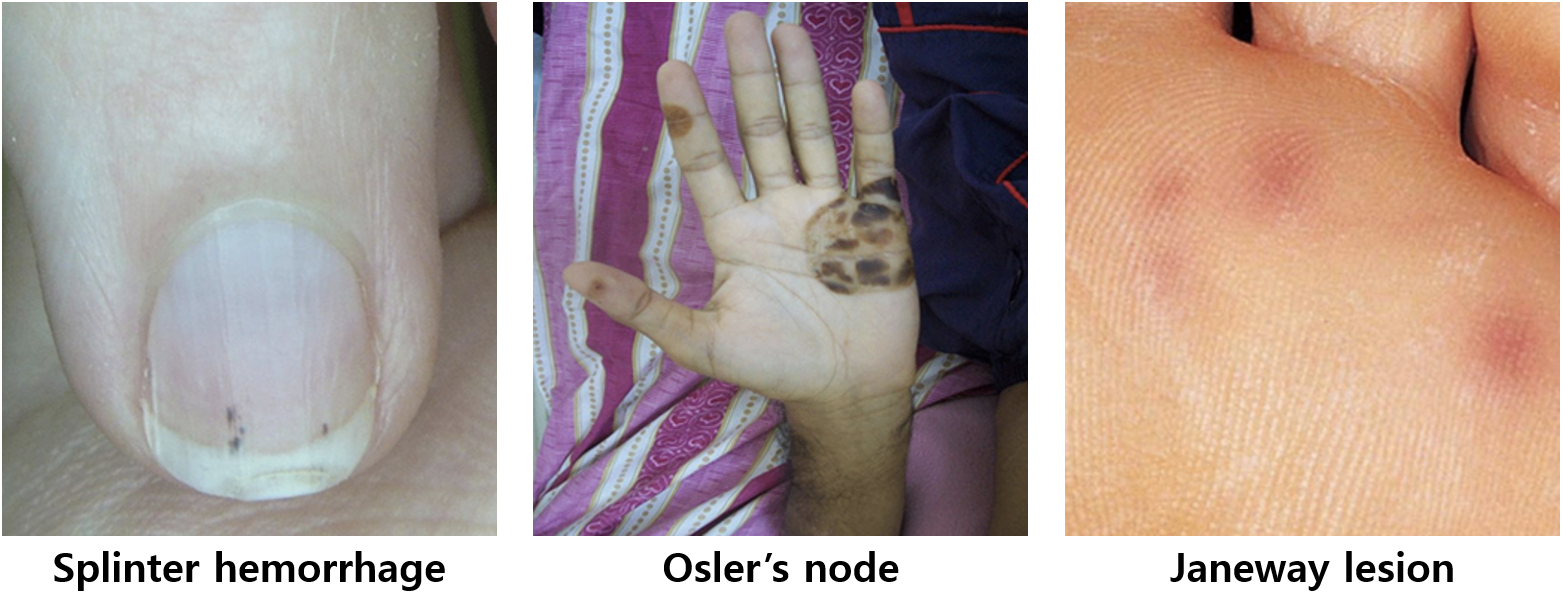
- Petechiae: 점상 출혈
- Splinter hemorrhage: 손톱 밑의 빨간/보라색 점출혈
- Osler’s node: 손가락/발가락에 빨간/보랏빛 결절
- Janeway lesion: 손바닥/발바닥의 무통성 점
- Roth’s spot: 망막의 작고 밝은 붉은색 점
3) 혈액검사: WBC, CRP 상승 등
4) 소변검사: Hematuria(주로 microscopic) 가능
* Vegetation 또는 immune complex가 사구체에 침착하기 때문이다.
3. 진단
1) 심초음파: Vegetation의 유무, 원인 판막질환 평가
(1) 경흉부초음파(transthoracic echocardiography, TTE): 1st line
(2) 경식도초음파(transesophageal echocardiography, TEE): TTE로 진단 실패 or 심장의 인공삽입물이 있을 때
* TTE/TEE를 시행했는데도 진단을 실패했거나 기타 전신 증상이 있을 경우, TTE/TEE 재시행 및 cardiac CT angiography, brain MRI, PET, SPECT 등을 고려한다.
2) 혈액배양: 감염에 대한 증거 확보
(1) 말초 정맥에서 되도록 3쌍 채혈
(2) 48~72시간 후 배양 음성일 경우 재채혈
3) 진단기준: Modified Duke criteria(2015)
Major | 1. 혈액배양 양성 | |
• 2개의 독립된 배양에서 IE의 전형적인 병원균 검출 • 12시간 이상의 간격으로 채취한 2번의 배양에서 IE의 전형적인 병원균 검출 | ||
2. 심내막 침범의 증거 | ||
• 심초음파상 양성 소견: Vegetation, 농양, 균 공격받은 자국 등 • 새로 생긴 판막 역류 | ||
Minor | 1. 위험요인 | IE 병력, 판막질환, 인공판막 등 |
2. 발열 | > 38℃ | |
3. 혈관성 징후 | Embolism, mycotic aneurysm, 뇌경색/뇌출혈, Janeway lesion 등 | |
4. 면역학적 징후 | 사구체신염, Osler node, Roth spot, rheumatoid factor | |
5. 미생물학적 징후 | Major criteria에 맞지 않는 혈액배양 양성 IE 원인균에 의한 현성 감염의 혈청학적 증거 | |
Definite IE: 2 major / 1 major + 3 minor / 5 minor Possible IE: 1 major + 1~2 minor / 3~4 minor | ||
* 혈액배양과 심초음파가 major criteria에 해당할 만큼 진단을 위해 중요하다는 것을 알아야 한다. 위의 표는 가독성을 위해 간소화된 것이며, 자세한 사항은 위에 첨부된 링크 참고.
* 2023년에 Duke criteria가 다시 개정되었다. Minor criteria의 위험요인에 transcatheter valve implant/repair, endovascular cardiac implantable electronic device(CIED)가 추가되었고, 이밖의 변화는 시험에 직접 출제하기는 어려워 보인다 (더 알고 싶은 분은 링크 참고).
4. 치료
1) 항생제: 세균 균주, 항생제 저항성, 항생제 알레르기, 인공판막 유무 등에 따라 매우 다양 (참고)
(1) 투여 시점: 배양 결과 확인 후
• 상태가 불안정하거나 빠른 수술이 필요할 경우 배양 결과를 기다리지 않고 경험적 항생제 투여
(2) 약 4~6주간 IV 항생제 유지 (인공판막일 경우 더 길 수 있음)
2) 수술: 아래의 적응증에 해당할 경우 vegetation 제거 및 판막교체술 등의 치료 고려
(1) 심부전, 판막 장애에 의한 혈역학적 불안정성
(2) 내과적 치료에 반응 없음
① 항생제 7~10일 후에도 혈액배양 양성 지속
② 농양, 샛길(fistula) 등의 합병증
③ 적절한 항생제 사용 불가: 다제내성균, 진균 감염 등
(3) Embolism 위험 높음: Vegetation ≥ 10 mm
(4) 판막 시술/수술 6개월 이내에 발생한 IE
5. 치과 치료 시 예방
1) 개념: 치과 치료 시 구강 점막 손상 → 심내막염의 고위험군에 해당하는 환자가 고위험 시술을 받을 경우 IE에 대한 예방적 항생제 필요
(1) 발치
(2) 잇몸/치아뿌리를 건드리는 시술
(3) 기타 수술: 임플란트, 치주수술, 구강 내 생검 등
2) 예방적 항생제: 치과 치료 시작 30~60분 전
• Amoxicillin 2g PO, ampicillin 2g IM/IV, cefazolin 1g IM/IV, ceftriaxone 1g IM/IV
3) 적응증
(1) 이전 IE 병력
(2) 인공 판막, 판막 관련 기타 인공 삽입물, 심실보조장치
(3) 선천성 심질환: 아래와 같을 경우에만 시행
① 교정되지 않은 선천성 청색증 심질환
② 판막성 인공삽입물 or 인공적인 systemic-pulmonary shunt를 이용해 교정한 선천성 심질환
③ 선천성 심질환 교정 후 6개월 이내 or residual defect가 남아있는 경우
* 즉, simple ASD/VSD는 예방치료가 필요하지 않다.
(4) 카테터를 이용한 판막의 repair(MS의 PMBC 등), 심장이식 환자에게는 고려
감염심내막염 정리 | |
위험요인 | • IE 병력, 판막질환, 인공 판막, 선천성 심질환, 기타 심장 구조적 이상 등 |
임상양상 | • 발열 + 심잡음 • 호흡곤란, 부정맥, 뇌졸중, 기타 arterial emboli • Peripheral signs: Splinter hemorrhage, Osler's node, Janeway lesion 등 |
진단 | • 심초음파: 경흉부(TTE) → 경식도(TEE) • 혈액배양: 3쌍 |
치료 | • 항생제: IV로 4~6주 • 수술: 심부전, 항생제 치료에도 감염 지속, 농양/샛길 등 합병증, vegetation ≥ 10 mm 등 |
예방 | • 치과 치료 30~60분 전 amoxicillin 등 • 적응증: IE 병력, 인공판막, 교정되지 않은 선천성 청색증 심질환 등 |
Harrison 21e, pp.1022-1034