폐결핵 - 폐결핵과 잠복결핵
이론과 하이라이트 히스토리를 확인 할 수 있어요.
[안내]
본 이론에는 연관 이론으로 이동할 수 있는 링크가 포함되어 있습니다.
클릭하시면 해당 연관 이론 페이지로 이동하여 확인하실 수 있습니다.
* 표시가 있는 이론(우측 상단 별표)은 ALLEN25 이용권 보유 시에만 확인 가능합니다.
: Pulmonary tuberculosis, TB
여타 선진국 대비 우리나라에 특히 많은 질환이다. 국내에서 결핵의 유병률은 점차 감소하고 있고, 최근에는 NTM 질환의 유병률이 결핵의 유병률을 추월하기도 하였으나 결핵은 여전히 중요하다. 만성적인 기침, 가래, 미열, 체중감소, 피로감, cavitation이 보이는 CXR이 주어지는 경우가 많다. 하지만 증상/CXR이 비특이적이거나 애매한 경우도 많아 결핵을 의심하는 것 자체가 다소 어려울 수 있다. 우리나라의 결핵의 유병률, 항생제 내성률 등은 기타 선진국과는 상이하므로, 대한결핵 및 호흡기학회 가이드라인(2024)을 우선하여 공부하는 것이 좋다.
이 주제에서는 폐결핵과 잠복결핵에 대해서만 다루고 있다.
1. 개요
1) Mycobacterium tuberculosis: 결핵의 원인균
2) 역학
(1) 공기매개 감염: 감염자의 기침/재채기/발성에 의해 생성된 droplet이 호흡기로 침투
* 따라서 결핵은 수두, 홍역과 함께 진료시 음압격리와 N95 마스크 착용이 필요한 질환 중 하나다.
(2) 감염의 위험요인
① 면역억제 상태: HIV 감염, 장기이식 환자, 면역억제제(전신 스테로이드 등)
② 폐의 fibrotic lesion, 규폐증(silicosis)
③ DM, CKD, 심한 음주, 영양실조
(3) 주로 개발도상국에 많으나, 선진국 중에서는 대한민국의 유병률이 상대적으로 매우 높은 편
3) 병태생리
(1) 결핵균에의 감염: ① or ② 가능
① 일차결핵: 결핵균 감염 후 1~2년 이내에 주로 면역저하자나 소아에서 발생
• 결핵균이 주로 중력에 의해 폐의 중하부로 침투해 병변을 일으킴
• 폐문부(hilum)/종격동의 림프절 비대, 무기폐, 흉수가 흔히 동반
② 잠복결핵: 결핵균에 감염은 되었으나 이차결핵으로 이환되지는 않은 상태
(2) 이차결핵: 잠복결핵 이후 성인에서 발생
① 잠복한 결핵균은 산소 농도가 높은 폐 상부에서 주로 서식
② 결핵균 재활성화 → 대식세포 & 림프구 모임 → 건락육아종(caseating granuloma) 형성
③ 지속적 염증반응으로 폐의 공동 형성(cavitation) 및 임상적 증상 발생
* ‘결핵균 감염'과 '결핵 발병'을 구분해야 한다. 전자는 세균이 단순히 인체로 침입했다는 것을 뜻하지만, 후자는 침입한 세균이 활성화되어 임상적 증상 및 질병의 진행을 일으키는 상태를 뜻한다. 즉, 후자는 전자의 부분집합에 해당하며, 일생 동안 전자에서 후자로 이행될 확률은 10% 정도이다.
4) 폐외 침범: 림프절, 흉막, 비뇨생식기, 골관절, 뇌수막, 복막, 심낭 등 (발생 빈도 순)
2. 임상양상
1) 주호소
(1) 기침: 아급성~만성(≥ 3주)
① 초기에는 마른 기침
② 이후 화농성 가래(purulent sputum), 객혈(blood-tinged) 동반
(2) 객혈: 대부분 소량 객혈이나, 다음의 경우 대량 객혈도 가능
① Cavitation이 bronchial a. 분지를 침범
② Aspergilloma가 bronchial a. 분지를 침범
(3) 피로
2) 기타 증상
(1) 미열
* 대부분 38-39oC를 초과하지 않고 미열인 경우가 많다.
(2) 체중감소: 폐암과의 감별 필요
(3) 야간 발한: 밤에 땀이 나거나 아침에 일어나면 땀이 나있음
(4) 식욕부진, 창백함 등
(5) 호흡곤란: 진행된 결핵 or 흉막 삼출 동반
* 흉통: 드물게 결핵성 흉막염이 합병된 경우 발생할 수 있다.
3) 폐 진찰
(1) 정상 호흡음 or 흡기 수포음 발생 가능
(2) 국소적 천명음: 기관지결핵 감별진단 필요*
3. 검사소견
1) CXR
(1) 일차결핵
① 폐 하부에 주된 병변
② 폐문부(hilum)/종격동의 림프절 비대, 무기폐, 흉수가 흔히 동반
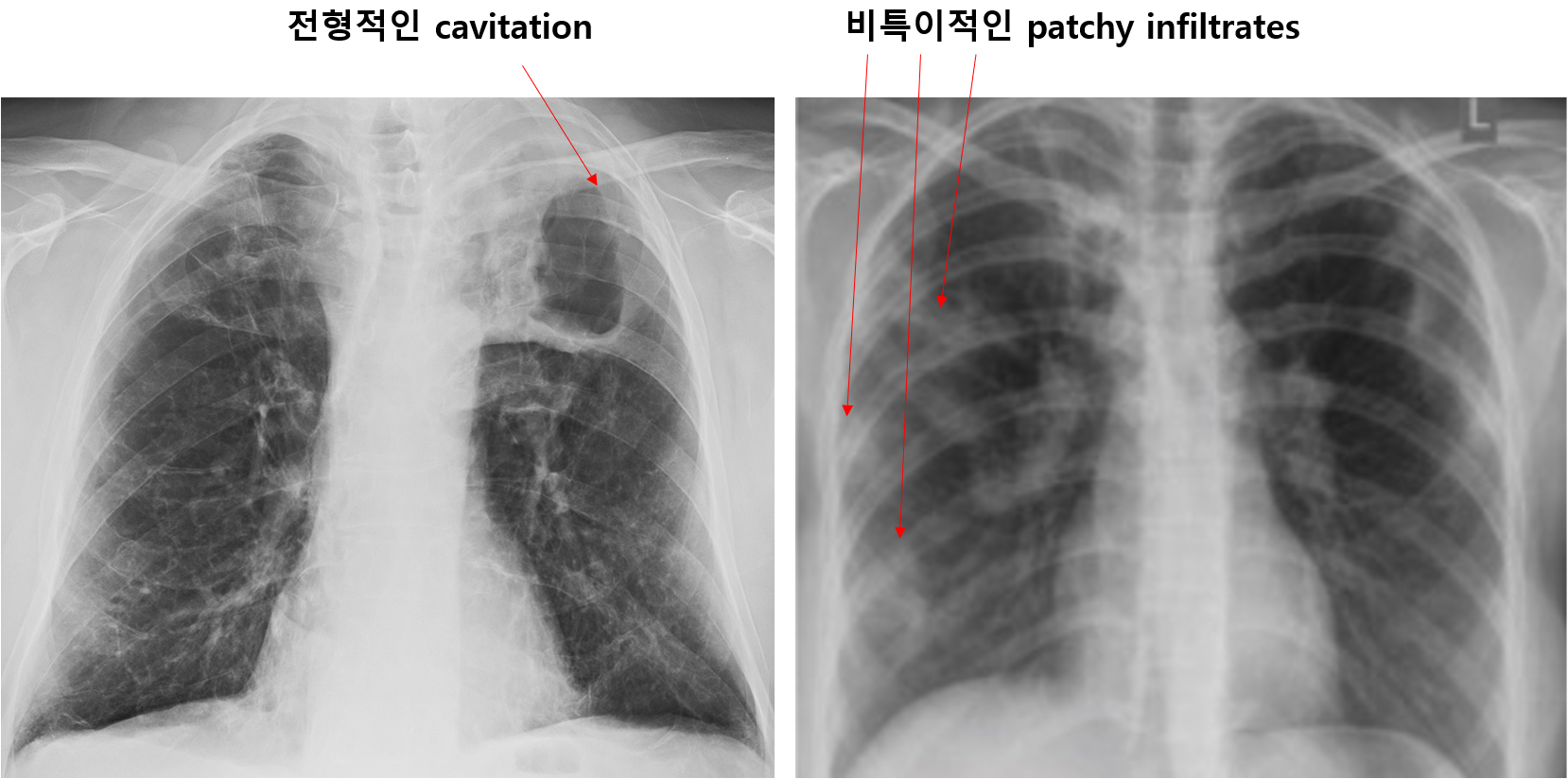
(2) 이차결핵
① 주로 폐 상부 병변
② 이후 진행되며 상엽에서 공동(cavity) 형성
③ 단, 정상이거나 매우 다양한 비특이적 소견 가능
2) CT
(1) CXR에서 잘 보이지 않는 hilar LN 비대, 경한 폐침윤, 좁쌀결핵* 등 진단에 도움
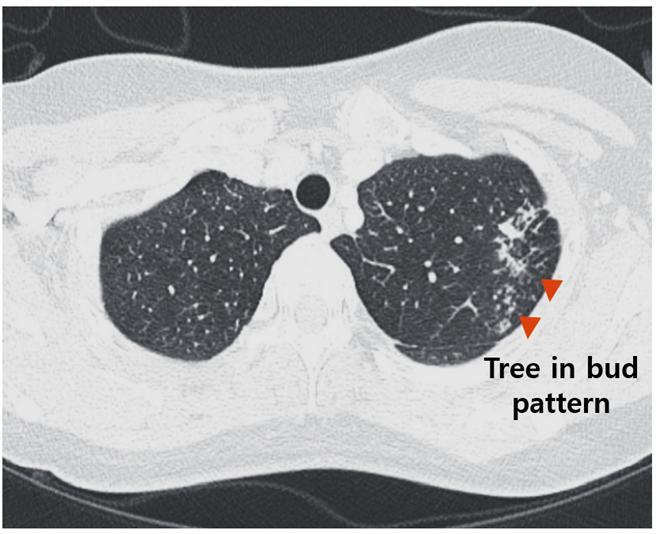
(2) 소엽중심성 결절(centrilobular nodules, tree-in bud pattern)
• 활동성 결핵이 CT에서 보이는 특징적 소견 → endobronchial spread를 시사
3) 혈액검사: Hb↓, WBC↑, PLT↑, CRP/ESR 약간 상승이 흔히 동반됨
4. 진단
결핵이 의심되면 기본적으로 항산균 도말검사, 핵산증폭검사(PCR), 배양검사를 동시에 진행해야 한다. 이 중 배양검사는 결과를 수 주 후에야 알 수 있으므로, 우선 도말검사와 PCR 결과를 조합해 진단한다.
분류 | 결핵균 PCR (+) | 결핵균 PCR (-) |
항산균 도말검사 (+) | 결핵 진단 | 비결핵 항산균 폐질환* 잠정 진단 |
항산균 도말검사 (-) | 결핵 진단 | 임상적 판단 |
* 도말검사, PCR 모두 음성이더라도, 임상양상 및 영상소견이 결핵을 시사하면 의사의 판단 하 도말음성 폐결핵으로 진단하고 치료할 수 있다.
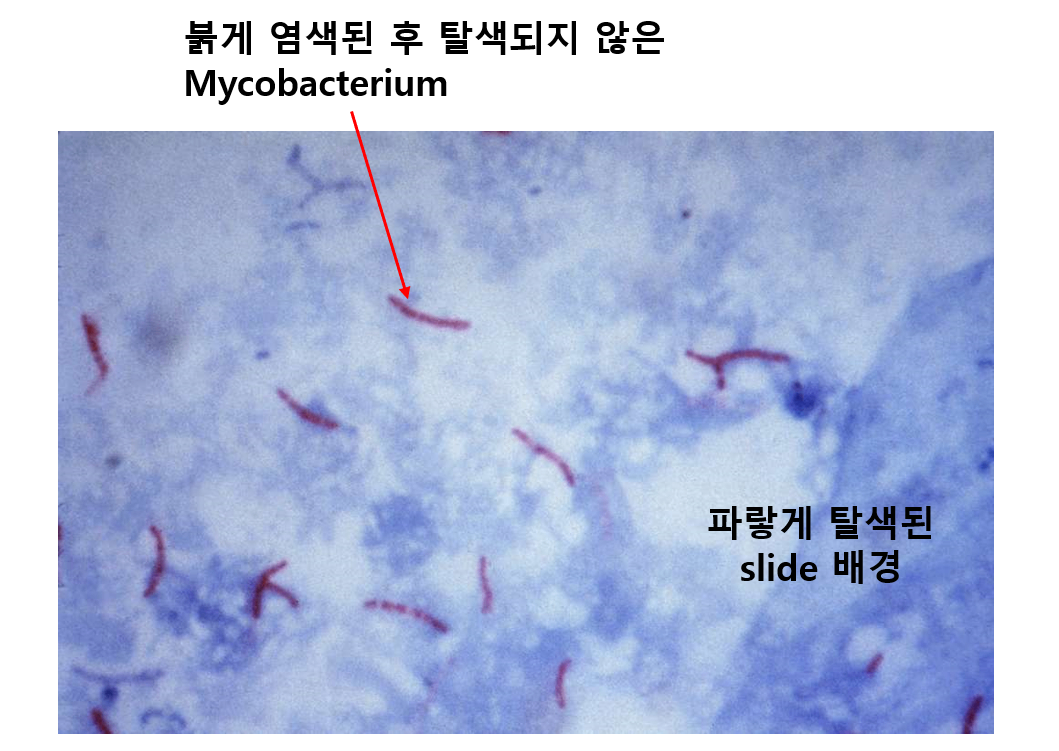
1) 항산균 도말검사(acid-fast bacilli(AFB) smear, Ziehl-Neelsen stain)
(1) 객담을 염색해 Mycobacterium 세균을 찾는 검사
(2) 검사법
① 객담을 2~3회 채취
② 그람염색을 하면 neutral하게만 보임
③ Acid alcohol로 슬라이드 전체를 탈색 → Mycobacterium만 탈색되지 않음
* Mycobacterium의 세포벽은 mycolic acid 등에 의해 매우 튼튼하기 때문이다.
④ 따라서 처음에 붉은색으로 염색된 Mycobacterium이 잘 보임
(3) 한계점
① 활동성 결핵임에도 AFB smear에서 세균이 보이지 않는 경우가 많음
② 결핵과 비결핵 항산균(NTM)을 구분할 수 없음
2) 핵산증폭검사(PCR)
(1) 현재 진단의 1st line: AFB smear에 비해 민감도, 특이도가 높음
(2) 리팜핀내성을 확인할 수 있는 결핵균 핵산증폭검사: Xpert MTB/RIF, Xpert MTB/RIF Ultra 등
① 다제내성결핵과 rifampin 내성을 TB 진단과 동시에 확인 가능
② 결핵 진료지침 5판에서는 결핵이 의심될 때 리팜핀내성을 확인할 수 있는 결핵균 핵산증폭검사를 시행하도록 권고하고 있음
* Xpert MTB/RIF에서 RIF이 내성이 있는 것으로 확인되면 INH 내성도 있는 경우가 흔하다.
3) 항산균 배양검사
(1) 확진할 수 있으나, 시간이 오래 걸려 초기 진단에 이용되지는 않음
(2) 치료반응 평가와 약제 감수성 확인에 이용되므로 필수적으로 진행
• 모든 결핵환자의 첫 배양균주에 대해 이소니아지드와 리팜핀에 대한 신속감수성 검사 + 통상감수성검사 함께 진행
5. 치료
1) 치료 원칙: 항결핵제
(1) 1st line: 4개
① H: Isoniazid
② R: Rifampin
③ Z: Pyrazinamide
④ E: Ethambutol
(2) 2nd line: 아래 ‘약제내성 결핵’ 참고
① 내성 발현을 예방하기 위해 약제 3가지 이상의 병합요법
② 정확한 용량, 횟수, 기간에 맞는 복약순응도가 매우 중요
2) 초치료
(1) Regimen: 2개월 HRZ(E) + 4개월 HR(E)
① 초기 2개월: 2HRZ(E) (집중치료기)
② 후기 4개월: 4HR(E) (유지치료기)
* Isoniazid와 rifampin의 감수성이 확인되면 그 시점부터 ethambutol은 중단해도 된다. 반대로 내성이 확인되면 초치료를 건너뛰고 바로 약제내성 결핵 치료를 시작해야 한다.
* 표준 처방을 사용하기 어렵다면 2HR(E)/7HR(E) 요법으로 치료할 수도 있다 (대체 권고안).
(2) 기타 regimen
• 9HR(E): Pyrazinamide를 사용하지 못하는 경우
* 이 경우에도 isoniazid와 rifampin의 감수성이 확인된 시점부터 ethambutol을 중단할 수 있다.
분류 | 집중치료기 | 유지치료기 |
감수성 결핵이 추정되는 경우 | HRZE 매일 복용 (2개월) | HRE 매일 복용 (4개월) |
치료 시작시점에 감수성 결핵이 확인된 경우 | HRZ 매일 복용 (2개월) | HR 매일 복용 (4개월) |
3) 재치료
(1) 치료 실패로 인한 재치료: 환자마다 약제 감수성/저항성을 고려해 개별적으로 약제 조합
① 과거 치료실패한 약제 3~4개를 전부 교체
② 약제 감수성 검사에서 감수성이 증명된 약제만 투여
(2) 치료 성공 후 재발 or 약제 중단(≥ 2개월)으로 인한 재치료: 초치료에 준해 투여 + 약제 감수성 검사
4) 약제내성 결핵
(1) 정의 및 분류
① 이소니아지드내성결핵(isoniazid-resistant, HR-TB): H에 내성
② 리팜핀내성결핵(rifampin-resistant, RR-TB): R에 내성
③ 다제내성결핵(multidrug-resistant, MDR-TB): H & R에 내성
④ 광범위약제내성결핵(extensively drug-resistant, XDR-TB): H & R & (levo-/moxifloxacin, bedaquiline, delamanid linezolid 중 1개)에 내성
(2) Regimen
① HR-TB: 6REZ + levofloxacin (H 대신 levofloxacin으로 대체)
② RR-TB, MDR-TB, XDR-TB: Levo-/moxifloxacin, bedaquiline, pretonamid, delamanid, linezolid 등을 조합한 BPaLM 요법(베다퀼린, 프레토마니드, 리네졸리드, 목시플로사신) 또는 MDR-END 요법(레보플록사신, 델라마니드, 리네졸리드, 피라진아미드)으로 치료
* 과거에는 다제내성결핵 치료를 위해 18개월 이상의 장기요법을 사용했으나, 2020년 이후 여러 단기요법에 대한 연구 결과가 발표되면서 현재는 다양한 단기요법들을 장기요법보다 우선하여 사용하도록 권고한다. 퀴놀론 감수성 다제내성결핵은 6개월 BPaLM 요법 또는 9개월 MDR-END 요법으로 치료하도록 하며, 퀴놀론 내성 다제내성결핵은 6개월 BPaL 요법으로 치료하도록 한다.
(3) 수술적 치료: RR/MDR/XDR이면서 항결핵제에 반응이 없고, 국소적 폐병변시 고려
5) 약제 부작용 및 처치
(1) 위장장애: 가장 흔함 → 경과관찰
(2) 간독성: H, R, Z가 유발 가능 → 약제 중단 기준 만족하면 HRZ 중단 후 하나씩 RIF → INH → PZA 순서로 재투여 시도
• 중단 기준: 무증상 & ALT 정상상한치 5배 이상 상승된 경우, 유증상 & ALT 정상상한치 3배 이상 상승된 경우
(3) 기타 부작용: 결핵 1차 치료 약제의 특징과 부작용 참고
6) 특수 상황에서의 치료 원칙
(1) 신부전 환자: 부작용 가능성 높아 투여 간격을 늘림 (용량 감량은 지양)
• Ethambutol, pyrazinamide 주 3회 투여 고려
(2) 산모: 일반적인 2 HRZ(E) + 4 HR(E), 2 HR(E) + 7 HR(E) 모두 가능
• Isoniazid에 의한 말초신경염 예방 위해 pyridoxine 투여
• Aminoglycoside 금기
6. 후유증
1) 전반적인 폐 섬유화 및 폐기능 저하 발생
2) 폐질환: 만성폐쇄성폐질환, 기관지확장증*, NTM 감염 등이 자주 발생
3) 아스페르길루스종(aspergilloma, 진균종)
(1) 병태생리: Aspergillus 진균이 결핵으로 생긴 공동에서 증식
(2) 임상양상: 보통 무증상 → 진균종이 주변 혈관으로 증식시 대량 객혈
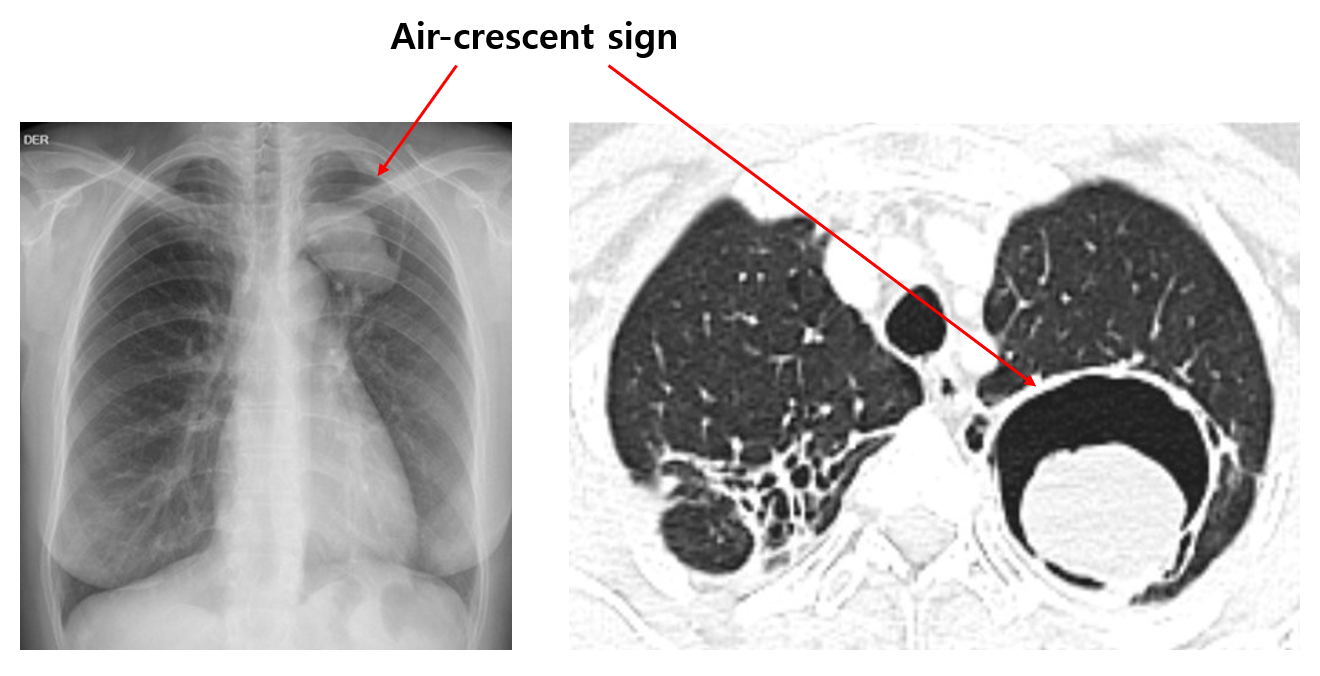
(3) 검사소견: CXR/CT - air-crescent sign
• Cavity 윗부분은 공기, 아랫부분은 종괴가 있어 초승달 모양으로 보임 (공기 없이 종괴만 보일 수도 있음)
(4) 치료: 자세한 내용은 진균 감염* 단원 참고
① 무증상 or 소량 객혈: 경과관찰
② 대량 객혈: 수술적 절제 or 기관지동맥색전술(bronchial artery embolization, BAE)
③ 객혈 외의 만성 호흡기 증상(= chronic cavitary pulmonary aspergillosis)이 있다면 antifungal 투여
7. 잠복결핵
1) 정의
(1) 결핵균에 감염되어 체내에 소수의 살아있는 균이 존재하나 외부로 배출되지 않아 타인에게 전파되지 않으며,
(2) 증상이 없고, 항산균 검사와 흉부X선 검사에서 정상인 경우
2) 잠복결핵 검사 시행의 적응증
* 잠복결핵이 있다고 모두 활동성 결핵이 되는 것은 아니고, 모든 잠복결핵 환자가 치료를 필요로 하는 것이 아니다. 따라서 잠복결핵이 있을 때 치료가 필요할 사람들만 검사를 시행하고, 검사가 양성이면 치료를 시행한다.
검사 시행 | • 전염성 결핵 환자의 접촉자 • HIV 감염인 • 장기이식으로 면역억제제 복용 중/예정인 자 • anti-TNF-α, 기타 소분자 억제제 투여 예정자 • 결핵치료력이 없는데 CXR상 결핵 자연치유 병변이 발견된 자 • 규폐증 |
검사 시행 권고 | • Long-term steroid 투여 환자/예정자 • 투석 중인 ESRD • 혈액암 • 의료기관 종사자 |
검사 시행 고려 | • DM • 고형암 • 위절제술 시행/예정자 |
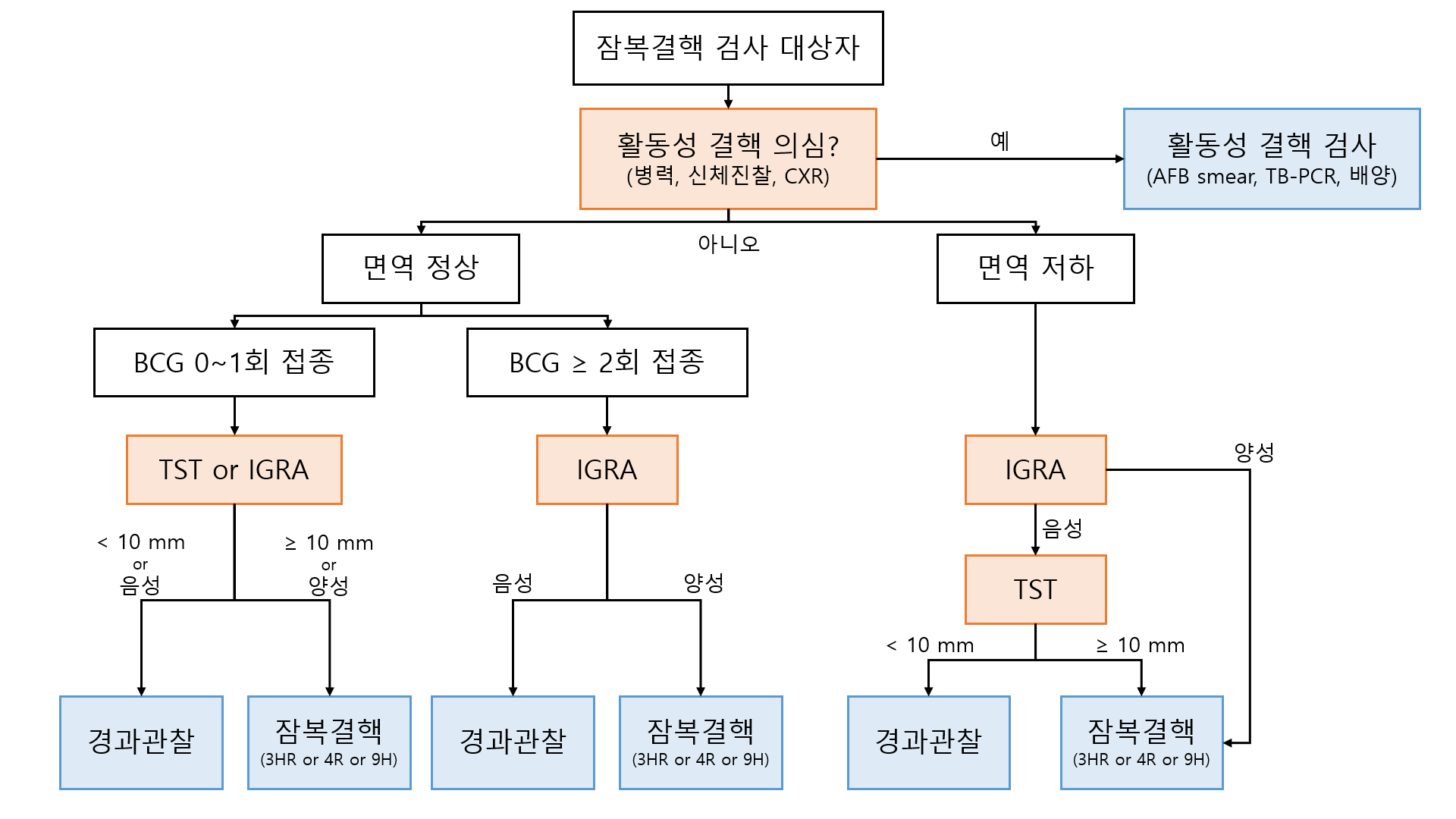
3) 잠복결핵 진단 알고리즘
(1) 정상면역자
① 활동성 결핵의 배제: 병력청취, 진찰, CXR
② 일반적인 경우: TST or IGRA 모두 단독으로 시행 가능
③ BCG 2회 접종시: TST 위양성 가능성이 있어 IGRA만 시행 가능
(2) 면역저하자, 장기이식 환자/예정자, anti-TNF-α or 기타 소분자억제제 투여 환자/예정자
① 활동성 결핵의 배제: 병력청취, 진찰, CXR
② IGRA 먼저 시행 → IGRA(-)이면 TST 시행 → ≥10 mm이면 잠복결핵으로 판정
* 면역저하자 등의 경우 TST, IGRA 위음성 가능성이 높아 두 검사 모두에서 음성이 나와야 잠복결핵이 없다고 보는 것이다.
* HIV 감염인은 여타 면역저하자와 달리 5 mm를 기준으로 TST 양성 여부를 판정하도록 한다.
4) 치료
(1) 치료 대상자
① 잠복결핵 검사 양성
② 기타 잠복결핵일 가능성이 높다고 임상적으로 판단되는 경우
* 예를 들어, 이전에 결핵을 치료받아 완치된 이후 새로이 활동성 결핵 환자와 접촉했던 사람은 잠복결핵 유무에 관계없이 TST/IGRA가 양성일 것이므로, 의사가 개별적으로 치료 필요성을 판단해야 한다.
(2) Regimen
① Isoniazid/rifampin 3개월 (3 HR): 1st line
② Rifampin 4개월 (4 R): 1st line
③ Isoniazid 9개월 (9 H): 위 치료 대신 선택적으로 고려 가능 (과거에는 1st line이었음)
폐결핵 정리 | |
위험요인 | • 면역억제 상태 • 당뇨 |
임상양상 | • 아급성~만성 기침, 소규모 객혈 가능 • 피로, 미열, 체중감소, 야간 발한 등 |
검사소견 | • CXR: 폐 상부 cavitation / CT: Tree-in-bud |
진단 | • AFB smear + TB PCR |
치료 | • 감수성 결핵: 2HRZ(E)/4HR(E) • 초치료 실패 후 재치료: 약제 전부 교체 |
잠복결핵의 진단 | • 병력, 신체진찰, CXR를 통해 활동성 결핵 배제 → IGRA and/or TST |
잠복결핵의 치료 | • 1차 치료: 3HR, 4R • 대체 치료: 9H |
Harrison 21e, pp.1357-1382