급성호흡곤란증후군 - 호흡 보조 요법
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Respiratory support
본 단원에서는 호흡 보조 요법, 그 중에서도 산소 요법에 대해 다룬다. 환자에게 산소를 공급하는 다양한 방법이 고안되어 있고, 환자의 임상 상태에 따라 적절한 방법을 선택해야 한다. 저유량 산소요법과 고유량 산소요법은 산소화 보조를 위해 사용되며, 환기 보조가 필요한 경우 기계 환기를 시행하거나 비침습적 환기를 시행해야 한다. 비침습적인 방법으로 해결할 수 없는 산소화 장애, 환기 장애, 과도한 호흡일이 요구되는 경우에는 기계 환기를 시행해야 한다.
1. 개요
1) 산소화와 환기
(1) 산소화(oxygenation): O2가 폐의 alveoli에서 capillary로 이동하는 것
• 반영 지표: PaO2
(2) 환기(ventilation): 폐 바깥의 공기가 alveoli로 들어오고, alveoli 내 공기가 폐 바깥으로 나가는 것
• 반영 지표: PaCO2
2) 호흡부전(respiratory failure)의 분류
(1) Type I 호흡부전
① 정의: Alveolar flooding이 주된 기전으로 저산소혈증(hypoxemia)이 나타나는 호흡부전
ex) 폐렴, 심장성 폐부종, 대량 객혈, ARDS 등
② 주된 검사소견: PaO2 감소 → 이후 PaCO2 증가, pH 감소
③ 병태생리
• Alveoli에 액체가 참 → V/Q mismatch, shunt가 발생 → hypoxemia 발생
• Alveoli에 액체가 참 → ventilation될 수 있는 alveoli가 부족해짐 → hypercapnia 발생
• Alveoli에 액체가 참 → 폐가 단단해져 팽창하기 힘들어짐 → inspiratory 호흡근에 부하 증가 → 피로
(2) Type II 호흡부전
① 정의: Alveolar hypoventilation이 주된 기전으로 고탄산혈증(hypercapnia)이 나타나는 호흡부전
ex) COPD 급성 악화, 천식 급성 악화, 흉막 삼출, 중증근무력증, 아편계 중독 등
② 주된 검사소견: PaCO2 증가, pH 감소 → 이후 PaO2 감소
③ 병태생리
• Hypoventilation → 혈액 내 CO2가 제대로 배출되지 못함 → hypercapnia 발생
• Hypoventilation → O2가 alveoli로 제대로 들어오지 못함 + dead space 증가 → hypoxemia 발생
• Hypoventilation을 유발하는 각 원인에 의해 inspiratory 호흡근에 부하 증가 → 피로
* 예를 들어, COPD의 경우 이미 과팽창되어 있는 폐를 더 팽창시키기 위해서는 더 많은 힘이 필요하며, 대량의 흉막 삼출의 경우 폐가 팽창할 물리적 공간이 부족하며, 중증근무력증의 경우 호흡근의 힘 자체가 매우 부족하다.
2. 저유량 산소 요법(low-flow oxygen therapy)
1) 개요
(1) 목적: 산소화 보조 (PaO2 회복)
(2) 흡입산소농도(fraction of inspired oxygen, FiO2): 흡입하는 총 공기 중 O2의 분율 (ex. 대기호흡: FiO2 = 0.2)
(3) 유량(flow): 1분당 공급되는 O2 또는 공기의 부피 (ex. O2 5 L/min)
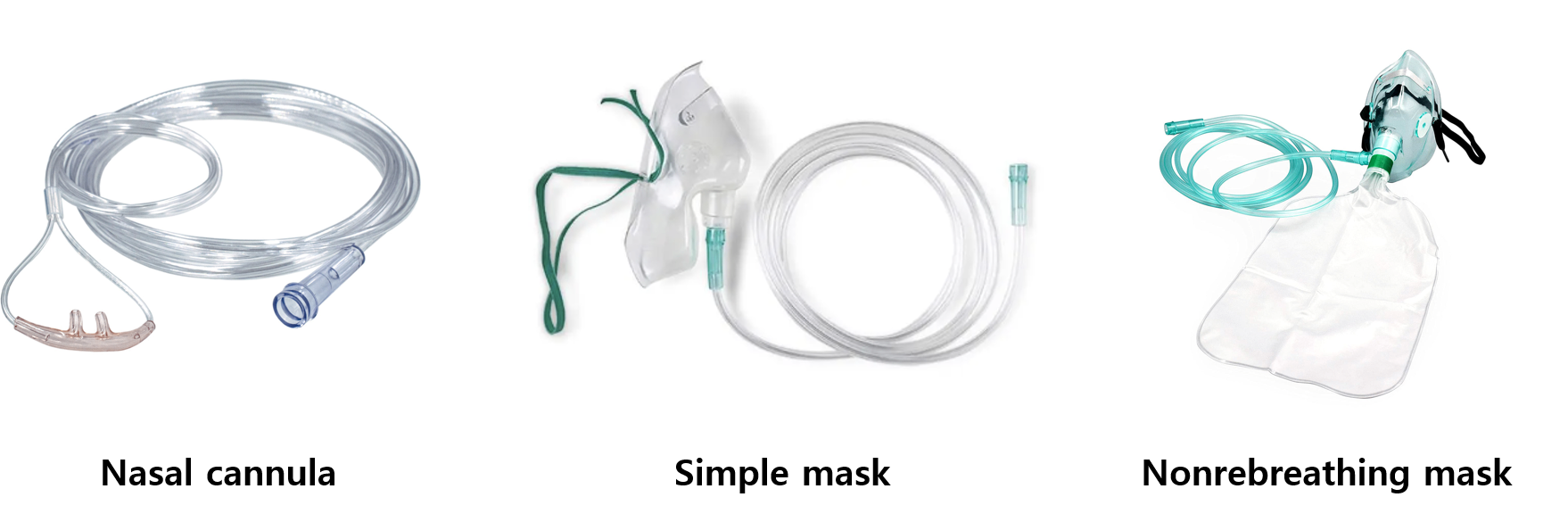
2) 비강 캐뉼라(nasal cannula, nasal prongs)
(1) 콧구멍에 직접 O2 1~6 L/min을 주입 → 환자는 이를 주변의 공기와 같이 흡입
(2) 장점: 간편함, 저렴한 가격
(3) 단점
① 높은 FiO2를 공급할 수 없음
② 실제로 환자가 흡입하는 FiO2를 정확히 조절하기 힘듦
3) 단순 산소 마스크(simple oxygen mask)
(1) 환자의 코와 입을 감싸는 마스크에 O2 5~10 L/min을 주입 → 환자는 이를 마스크 안의 기타 공기와 같이 흡입
(2) 장점: 비강 캐뉼라보다 높은 FiO2 공급 가능
(3) 단점
① 환자의 호기의 일부가 마스크 내부로 들어가 흡기 시 재호흡됨
② 실제로 환자가 흡입하는 FiO2를 정확히 조절하기 힘듦
4) 비재호흡 마스크(non-rebreathing mask)
(1) 단순 산소 마스크에 reservoir bag이 달려 있으며, check valve가 있어 환자의 호기가 재호흡되지 않도록 함
(2) 장점: 매우 높은 FiO2 공급 가능
(3) 단점: 실제로 환자가 흡입하는 FiO2를 정확히 조절하기 힘듦
* Check valve 없이 reservoir bag만 있는 부분재호흡 마스크(partial-rebreathing mask)도 있으나, 비재호흡 마스크에 의해 거의 대체되었다. 대부분의 임상 환경에서는 비재호흡 마스크가 최대치의 유량을 공급한다.
산소 공급 방법 | 유량 (L/min) | FiO2 예상치 |
비강 캐뉼라 | 2 | 28 |
4 | 35 | |
6 | 40~45 | |
단순 산소 마스크 | 5 | 35~40 |
10 | 50~60 | |
비재호흡 마스크 | 15 | 95 |
3. 고유량 산소 요법(high-flow oxygen therapy)
이론부터 문제까지, 알렌의 서재를 100% 활용하세요
※ 로그인 후 이용권 구매 시 전체 이용 가능합니다.
6,000개 이상의 문제와 연결되는 이론으로 개념과 적용을 한 번에
실제 국시와 동일한 CBT 환경으로 실전 감각 완성
틀린 문제를 매일 자동으로 챙겨주는 ‘오늘의 문제’
메모·암기카드·노트로 만드는 나만의 복습노트
커뮤니티 Q&A
위 이론과 관련된 게시글이에요.
이해가 안 되거나 궁금한 점이 있다면 커뮤니티에 질문해 보세요!
로그인