위장관 - 위장관 출혈
이론과 하이라이트 히스토리를 확인 할 수 있어요.
[안내]
본 이론에는 연관 이론으로 이동할 수 있는 링크가 포함되어 있습니다.
클릭하시면 해당 연관 이론 페이지로 이동하여 확인하실 수 있습니다.
* 표시가 있는 이론(우측 상단 별표)은 ALLEN25 이용권 보유 시에만 확인 가능합니다.
: Gastrointestinal bleeding, GIB
시험에 꾸준히 출제되는 부분이며, 실제 임상에서도 매우 중요한 단원이다. 증상을 보고 위장관의 상부와 하부 중 어디에서 출혈이 있는지 알 수 있어야 하고, 이후 시행할 검사와 처치에 대한 알고리즘을 통째로 숙지하고 있어야 한다.
1. 원인
1) 상부위장관 출혈: Esophagus ~ duodenum
(1) 소화성 궤양 (m/c)
(2) 식도 정맥류
(3) 말로리-바이스 증후군*
(4) 기타: 듀라포이병변, 혈관형성이상, mucosal erosion, 종양, aorta-GI fistula, hemobilia* 등
2) 소장 출혈: Jejunum ~ ileum
(1) 메켈 게실: 소아 m/c
(2) 혈관형성이상
(3) 기타: 종양, 소화성 궤양, mucosal erosion, 크론병, aortoenteric fistula 등
3) 대장 출혈: Cecum ~ rectum
(1) 치핵 (m/c)
(2) 게실 출혈: 항문질환 외 m/c
(3) 성인: 염증성 장질환, 대장암, 허혈성 대장염, 혈관형성이상, 고립대장궤양증후군(solitary rectal ulcer syndrome) 등
(4) 소아: 염증성 장질환, 소아성 용종
2. 임상양상
주증상과 V/S을 보고 출혈 위치가 상부인지(UGIB) 하부인지(LGIB) 파악하는 것이 중요하다.
1) 토혈(hematemesis)
(1) 붉은색 or 커피색 피를 토하는 것 → UGIB를 시사
(2) 객혈(hemoptysis)과의 감별
① 객혈은 거품이 있음 / 토혈은 음식물이 섞여있을 수 있음
② 객혈은 색이 밝음 / 토혈은 색이 어두움
③ 객혈은 알칼리성 / 토혈은 산성
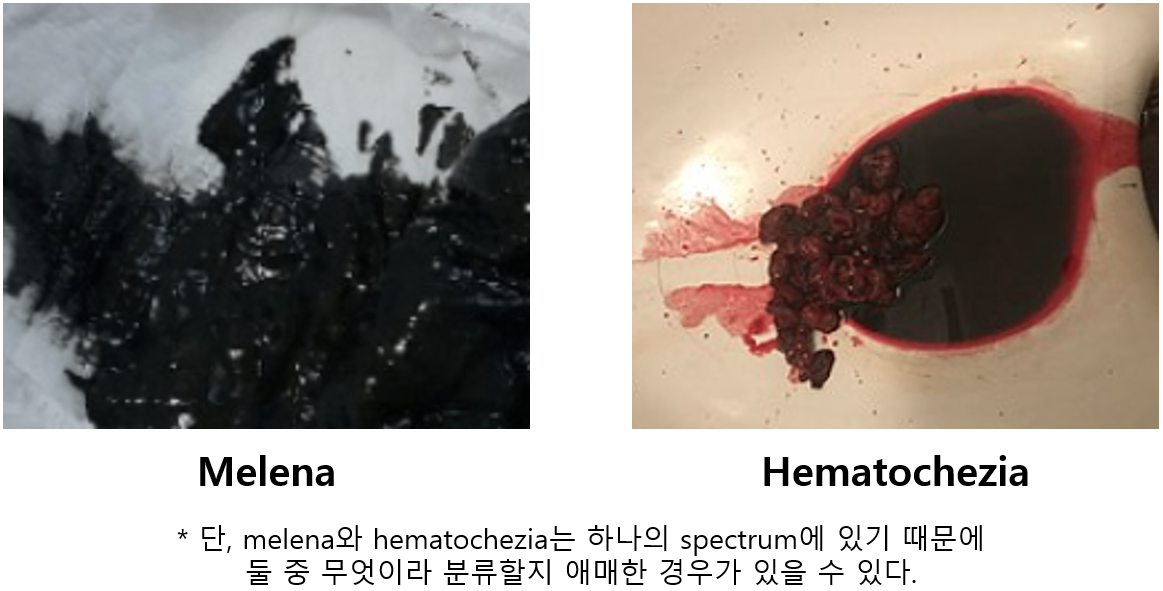
2) 흑색변(melena)
(1) 검고 타르 같은 대변 → 혈액이 위장관에 오래 머물렀음을 뜻함 → 주로 UGIB를 시사
(2) 단, LGIB이라도 장운동이 느리면 흑색변 가능
3) 혈변(hematochezia)
(1) 선홍색/적갈색 피가 있는 대변 → 혈액이 위장관에 짧게 머물렀음을 뜻함 → 주로 LGIB를 시사
(2) 단, UGIB이라도 빠르고 급격한 출혈에서는 혈변 가능 → V/S unstable
4) 잠혈(occult GI bleeding)
(1) 육안으로 보이지 않는 현미경적 혈변으로, 검사에서 우연히 검출됨
(2) 위음성, 위양성의 가능성을 고려해야 함
3. 출혈 위치의 감별
1) 상부위장관 출혈을 시사하는 소견
(1) 토혈, 흑색변
(2) 혈변 + V/S instability: 대량 출혈은 상부위장관에서 생길 가능성이 더 높기 때문
• 빈맥, 기립성 저혈압, 저혈압
(3) BUN 증가: 위장관으로 들어온 혈액의 단백질이 소화되어 질소 수치 상승
2) 하부위장관 출혈을 시사하는 소견: 혈변
3) 코위관(nasogastric tube) 삽입: 모든 환자에게 일괄적으로 시행하지는 않음
(1) UGIB/LGIB의 감별
① 위액 흡인 및 위세척 → 혈액이 확인될 경우 UGIB로 진단 가능
② 단, 출혈 위치가 duodenum이거나 일시적으로 지혈된 경우 UGIB여도 혈액이 안 보일 수도 있음
(2) 출혈량 확인
• 커피색, 맑은 분홍색 위액이 아니라 선홍색 혈액이 흡인될 경우 출혈량이 많다고 짐작 가능
(3) 내시경 검사 전 위세척을 통해 시야 확보
4. 치료
1) 초기 치료
(1) 빈맥/저혈압: IV crystalloid 투여 (ex. normal saline, Ringer's lactate 등)
(2) Hb < 7g/dL: 농축 적혈구(packed RBC) 수혈
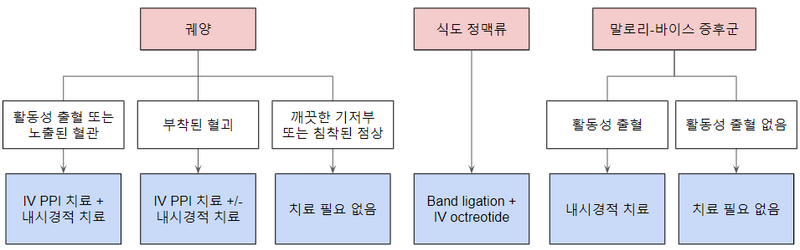
2) 상부위장관 출혈
(1) 상부위장관 내시경(EGD): 1st line
① 출혈 원인 진단: 소화성 궤양, 식도/위정맥류, 말로리-바이스 증후군* 등
② 필요시 지혈술 시행
(2) 추가적 약물 투여
① PPI: 소화성 궤양이 원인일 때 특히 효과적
② Erythromycin: 항생제지만, gut motility를 증가시키는 기능도 있어 내시경 시행 전 시야 확보를 목적으로 투여함
* 국내에서는 erythromycin을 구하기 어려우므로 metoclopramide를 대신 사용하곤 함
③ 기타: 원인 질환에 따른 특이적인 치료 (ex. 정맥류 출혈에서 혈관수축제와 항생제 투여)
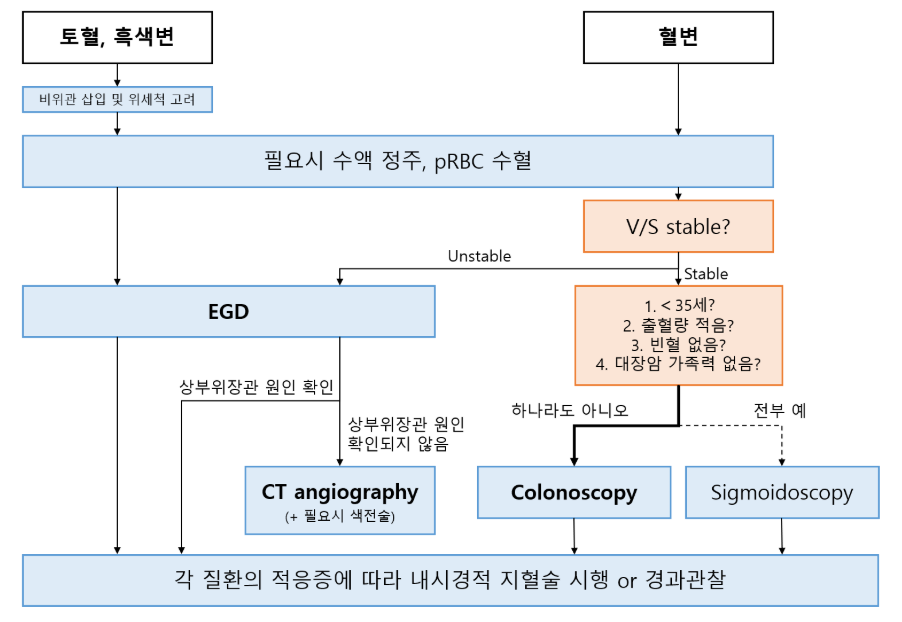
3) 하부위장관 출혈
(1) 혈역학적 불안정
① EGD: 대량 출혈은 UGIB일 가능성이 높아 EGD를 먼저 시행
② CT 혈관조영술(CT angiography, CTA): 대장내시경을 위한 장정결까지 기다릴 시간이 없음
③ 침습적 혈관조영술 + 색전술(embolization): CTA에서 현성 출혈이 확인될 경우 시행
(2) 혈역학적 안정
① 대장내시경(colonoscopy): 대부분의 경우 1st line
② 직장/구불결장내시경(procto-/sigmoidoscopy): 아래에 모두 해당할 경우 대장내시경 대신 제한적으로 시행 가능
• 35세 미만 + 출혈량 적음 + 빈혈 없음 + iron panel 정상 + 대장암 가족력 없음
* Harrison 21e까지는 40세 미만이고 출혈량이 적고 빈혈과 대장암 가족력이 없을 때 직장/구불결장내시경을 시행하도록 제시했으나,
Harrison 22e부터는 기본적으로 대장내시경을 시행하되, 위 경우에 한해 직장/구불결장내시경 시행을 고려할 수 있도록 제시하고 있다.
* ACG와 ESGE 가이드라인은 직장/구불결장내시경에 대한 언급 없이 대장내시경을 단일 검사법으로 제시하고 있다.
4) 병소를 알 수 없는 위장관출혈(obscure GI bleeding)
(1) 혈역학적 불안정: 혈관조영술
(2) 혈역학적 안정
① EGD/colonoscopy 재시행: 첫 번째 내시경에서 출혈 병소를 놓치는 경우도 꽤 있음
② 캡슐내시경: 소장 출혈의 가능성 확인
③ 이중풍선 소장내시경 등: 캡슐내시경에서 출혈 병소가 확인되지 않았을 때 고려
• 캡슐내시경에서 유의미한 출혈이 확인되면 치료를 위해 시행하기도 함
④ CT 혈관조영술 or 99mTc-RBC scan: 지속적인 출혈이 의심될 때 고려
5) 잠혈: Colonoscopy → EGD (상부위장관 증상이 있으면 EGD 먼저 시행 고려)
Harrison 21e, pp.311-315, 2405-2406
Harrison 22e