위장관-염증성 장질환 - 염증성 장질환
이론과 하이라이트 히스토리를 확인 할 수 있어요.
[안내]
본 이론에는 연관 이론으로 이동할 수 있는 링크가 포함되어 있습니다.
클릭하시면 해당 연관 이론 페이지로 이동하여 확인하실 수 있습니다.
* 표시가 있는 이론(우측 상단 별표)은 ALLEN25 이용권 보유 시에만 확인 가능합니다.
: Inflammatory bowel disease, IBD
염증성 장질환은 크게 궤양성대장염(ulcerative colitis, UC)과 크론병(Crohn’s disease, CD)으로 나뉜다. 염증성 장질환은 비교적 이른 나이에 발병하여 환자의 삶의 질을 심각하게 저하시킬 뿐 아니라, 장폐색, 누공, 대장암과 같은 중대한 합병증을 일으킬 수 있다는 점에서 중요한 질환이다. 진단부터 치료까지 꼼꼼하게 알아두자.
1. 개요
1) 정의: 원인 불명의 위장관 만성 염증
2) 역학: 15~40세 호발, 60~80세 호발
2. 임상양상
1) 주호소
(1) 복통: 주로 하복부 통증이나, 전체적으로 있을 수도 있음
(2) 설사: 점액성 (‘잼 같은’ 양상)
(3) 혈변: 출혈 위치에 따라 검붉은색(proximal), 선홍색(distal)
2) 기타 증상 및 징후
(1) 잔변감(뒤무직, tenesmus): 대변을 보아도 ‘시원하지 않은 느낌’
(2) 피로, 체중감소: 지속적 염증반응, 흡수장애에 의해 발생
• 소아의 경우 성장지연 동반 가능
(3) 하복부 압통
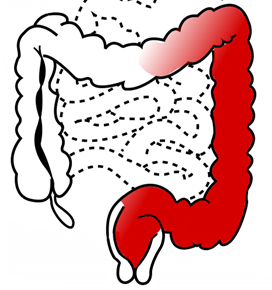
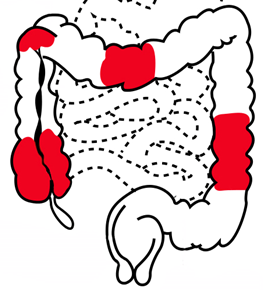
임상양상의 차이점 | UC | CD |
병변 위치 | 대개 대장에 국한 | 구강~항문 GI tract 어디든 가능 |
|
| |
Rectosigmoid colon 좌복부 통증이 흔함 | 주로 ileocecal area RLQ 통증이 흔함 | |
Rectum부터 연속적인 병변 | 군데군데 병변 (skipped lesion) | |
침범 깊이 | 점막 or 점막하층 | 벽 전체 침범 가능(transmural) |
3. 검사소견
염증성 장질환을 진단하는 하나의 gold standard는 없다. 임상 증상, 혈액검사 소견, 내시경 소견, 조직검사 소견 등을 종합하여 IBD를 진단하게 된다.
1) 혈액검사
(1) CRP, ESR 상승: 염증반응을 시사
* 그러나 IBD의 active phase라고 하더라도 모든 경우에서 항상 CRP와 ESR 증가가 관찰되는 것은 아니다.
(2) Fecal calprotectin, fecal lactoferrin 상승
① IBD와 기타 질환(특히 IBS)을 구별하는 데 유용
② IBD의 치료에 대한 반응을 추적하는 데에도 유용
(3) ANCA, ASCA
UC | CD |
ANCA(+) | ASCA(+) |
* ANCA: Anti-neutrophil cytoplasmic Ab(항호중구세포질항체), ASCA: Anti-Saccharomyces cerevisiae Ab
* 단, CD여도 ANCA(+), UC여도 ASCA(+)인 경우가 많고, 일반 인구의 5% 내외에서도 ANCA 및 ASCA가 양성으로 나올 수 있으므로 해당 항체 결과만으로 IBD라고 생각하거나 UC/CD를 구분하는 것은 부적절하다.
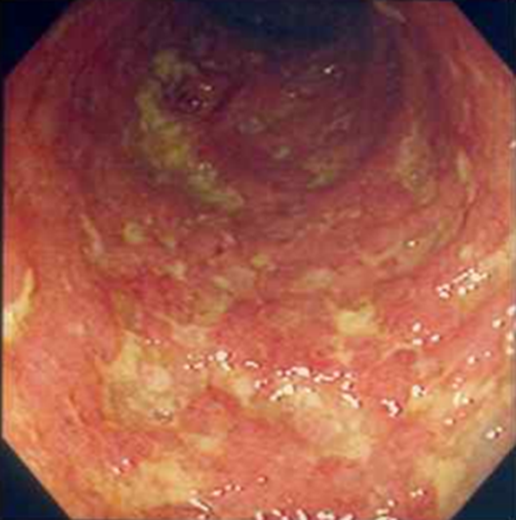
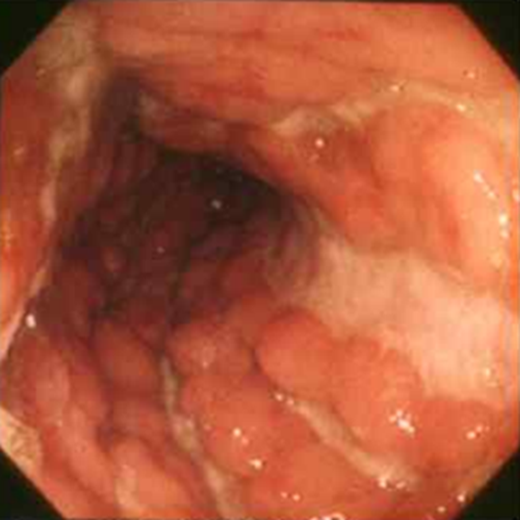
2) 대장내시경: IBD의 진단, 중증도 평가, 감별진단에 있어 매우 중요함
UC | CD |
|
|
• 전체적 발적(erythema) • Vascular pattern의 감소 • 자극에 취약해진 양상(friability) • 심하면 궤양, 자발성 출혈 | • Longitudinal/transverse ulcer • Cobblestone appearance |
* Cobblestone appearance: 여러 개의 ulcer가 fusion되어 longitudinal/transverse하게 나타나면서, 건강한 장벽 부분이 상대적으로 조약돌 모양으로 튀어나온 것처럼 보여 붙여진 이름이다.
* Severe UC, CD의 내시경 소견은 비교적 특징적이지만, mild UC, CD의 대장내시경 소견은 비특이적인 경우도 많다.
3) 영상검사: 크론병에서 소장 침범을 확인하기 위해 CT/MR enterography 시행 고려
4) 조직검사: 대장내시경 시행 시 가능하면 반드시 시행
UC | CD |
• 움비틀림(crypt distortion) • 기저의 형질세포(basal plasma cells) | • 비치즈육아종(non-caseous granuloma) |
* IBD에서 조직검사 소견은 진단과 감별에 도움이 되지만, 조직검사만으로 IBD를 확진할 수는 없다. 또한, 대장의 여러 염증성 질환 (ex. 감염성 장염)에서도 cryptitis와 같은 조직검사 소견이 나타날 수 있다.
4. 치료
가장 먼저 질환의 중증도를 평가하고, 이후 관해유도(remission induction) 치료를 진행해 급한 염증을 가라앉힌 후, 유지(maintenance) 치료를 진행한다.
1) 중증도 평가: 주로 mild, moderate, severe로 평가함
UC | CD | ||
Mild | • 배변 < 4회/day • ESR < 30 | Mild-moderate | • 아래 양상 없음 |
Moderate | • 배변 ≥ 4회/day | Moderate-severe | • 발열 • 체중감소 • 복통, N/V |
Severe | • 배변 > 6회/day • 빈맥, 발열 • ESR > 30 • Hb < 10.5 | Severe-fulminant | • 고열 • 지속적 N/V • 장폐색 • 복막자극징후 |
* UC와 CD의 중증도를 평가하는 다양한 평가 지표가 있다. UC의 질병 활성도는 Mayo score로 평가하는 경우가 많고, CD의 질병 활성도는 CDAI로 평가하는 경우가 많다. 아래는 대략적으로 UC와 CD의 중증도를 분류한 것이다.
2) 약물치료의 종류
(1) 5-aminosalicylic acid(5-ASA): 경한 IBD의 관해유도 & 유지치료에 사용
• Mesalamine, sulfasalazine 등 투여경로/제형마다 이름이 다름
(2) Budesonide multimatrix: 경한 IBD의 관해유도에 사용
• Steroid의 일종으로, 복용/관장하면 전신으로 흡수되지 않고 장에만 영향을 주도록 만들어진 국소 제제
(3) 전신 steroid: 심한 IBD의 관해유도에 사용
• 여러 부작용 때문에 유지치료에는 사용되지 않음
(4) 면역조절제: 심한 IBD의 관해유도의 보조약물, 유지치료의 주약물
① Azathioprine(AZP), 6-mercaptopurine(6-MP), methotrexate(MTX) 등
② 투여 전 검사: Myelosuppression, leukopenia 부작용 가능성이 높은 유전자 변이를 검사
• TPMT: Heterozygous, homozygous recessive일 경우 고위험
• NUDT-15: Heterozygous, homozygous recessive일 경우 고위험
③ 투여 중 검사: CBC
(5) Anti-TNF-α Ab: 심한 IBD의 관해유도 & 유지치료, fistula가 동반된 CD에 사용
① Infliximab, adalimumab 등
② 투여 전 검사: Active/latent infection이 있는지 확인해야 함
• TB: CXR, TST, IGRA 등
• B형 간염: HBsAg, anti-HBs, anti-HBc
• 기타 예방접종(폐렴구균, VZV 등) 상태 확인
(6) 기타
① Anti-integrin Ab: Vedolizumab, natalizumab 등
② Anti-IL-12/23 Ab: Ustekinumab
③ Tyrosine kinase inhibitor: Tofacitinib
* Tofacitinib 투여 전에도 잠복결핵감염에 대한 검사를 시행하도록 한다 (결핵 진료지침 5판).
④ Calcineurin inhibitor: Cyclosporine, tacrolimus 등
3) 약물치료의 선택
중증도 | 관해유도 | 유지 |
Mild~moderate | • 5-ASA • Budesonide | • 5-ASA |
Moderate~severe | • Steroid (+ 면역조절제) | • 면역조절제 |
• Anti-TNF-α (+ 면역조절제) | • Anti-TNF-α | |
• 기타 biologic 제제 | • 관해유도에 사용했던 biologic 제제 |
* 교과서, 가이드라인은 어느 단계에서 반드시 특정한 약물을 사용한다고 권고하지 않고, 여러 가지 옵션을 제시한다. 증상이 경할 경우 5-ASA로 관해유도 후 5-ASA로 유지를, 심할 경우 steroid로 관해유도 후 AZP 등 면역조절제로 유지를 시행하며, anti-TNF-α는 관해유도와 유지에 모두 사용될 수 있다는 것을 알아두자. 이외에도 UC에서는 methotrexate를 사용하지 않는다거나 CD 유지치료에 5-ASA의 효과가 있는지는 불분명하다는 등의 세부사항들이 있다.
* 국내 UC 환자에서 가장 많이 사용되는 약제는 5-ASA이며, 국내 CD 환자에서 가장 많이 사용되는 약제는 면역조절제이다.
4) 수술: 아래와 같을 때 제한적으로 시행
(1) 내과적 치료와 비수술적 치료에 반응하지 않음
(2) 중증 출혈, 위장관 천공, 섬유화에 의한 소장 협착, 독성거대결장
(3) 대장암 or high-grade/multiple low-grade dysplasia
* 자세한 내용은 외과 ‘염증성 장질환의 외과적 접근’ 참고
5) 영양
(1) UC: 금식을 통한 bowel rest가 큰 도움이 되지 않음
(2) CD: 염증을 유발할 만한 음식물이 장 내강과 접촉하는 것을 막으면 급성기에 도움이 됨 (특히 소아 크론병에서 유용함)
① 완전 경장영양(exclusive enteral nutrition): 일반 음식이 아닌, 영양소만 들어있는 formula를 경구투여
② 총 정맥영양(total parenteral nutrition, TPN): 모든 영양을 IV 제제로 공급
5. 합병증
1) 독성 거대결장(toxic megacolon): 주로 UC
(1) 개요
① 정의: 결장 지름 > 6 cm, haustra의 소실, 전신 염증 반응(발열, 빈맥, 백혈구증가증 등) 동반
② 병태생리: 대장 전체의 심한 염증반응으로 인한 NO 분비 → 대장 dilatation → 천공 위험 증가
(2) 임상양상
① 복통, 복부팽만
② 기타 증상 및 징후: 장음 감소, 복부 전반 압통 및 반동압통
(3) AXR: 전반적인 대장의 dilatation
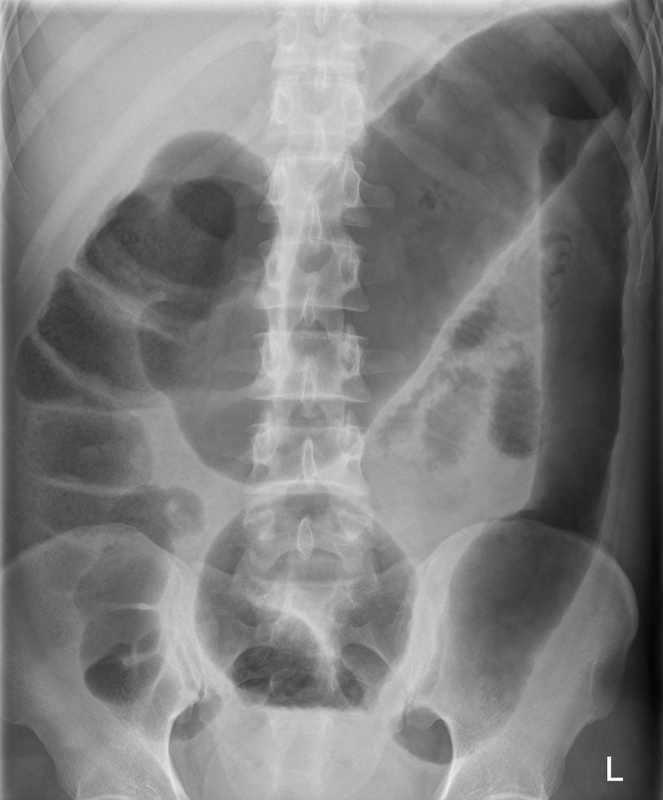
(4) 치료: 고용량 steroid → biologics → 전대장절제술(total proctocolectomy)
• 천공이 확인되면 즉시 수술
* 약 3~7일 고용량 steroid 및 anti-TNF-α 투여에도 호전되지 않을 경우 수술을 반드시 고려해야 함
2) 장폐색(intestinal obstruction): 주로 CD
(1) 원인: 급성 염증에 의한 부종, 연축 → 반복적 염증에 의한 섬유화
(2) 임상양상: 복부팽만, 복통, 구토 등
(3) 치료: 내시경적 확장술, 외과적 절제 등
3) 항문 관련 합병증: 거의 CD
(1) 종류: 치루(anal fistula), 항문주위 농양(perianal abscess), 치열(anal fissure) 등
(2) 원인: CD의 벽 전체를 관통하는(transmural) 염증에 의해 발생
(3) 임상양상: 항문통증, 항문덩이(파동성)
(4) 치료: 외과각론 '항문' 단원 참고
① 외과적 치료: 절개 & 배농, Seton procedure 등
② Metronidazole, ciprofloxacin: 단순 치루에서 우선적으로 시도 가능
③ Anti-TNF-α(infliximab): 외과적 치료에 병합하여 사용하거나 항생제 치료에 반응하지 않는 단순 치루에서 사용
④ AZP, 6MP, tacrolimus 등: Anti-TNF-α에 추가 가능
4) 거대세포바이러스 장염(cytomegalovirus colitis): 주로 UC
(1) 병태생리: CMV가 재활성화되기 쉬운 염증 및 면역억제 환경
(2) 임상양상: 기존 IBD 임상양상의 악화 (복통, 설사, 혈변 등)
(3) 검사소견
① 대장내시경: 기존 병변에 추가적으로 더 움푹 패인 궤양
② 조직검사: Multinucleated giant cell, inclusion body
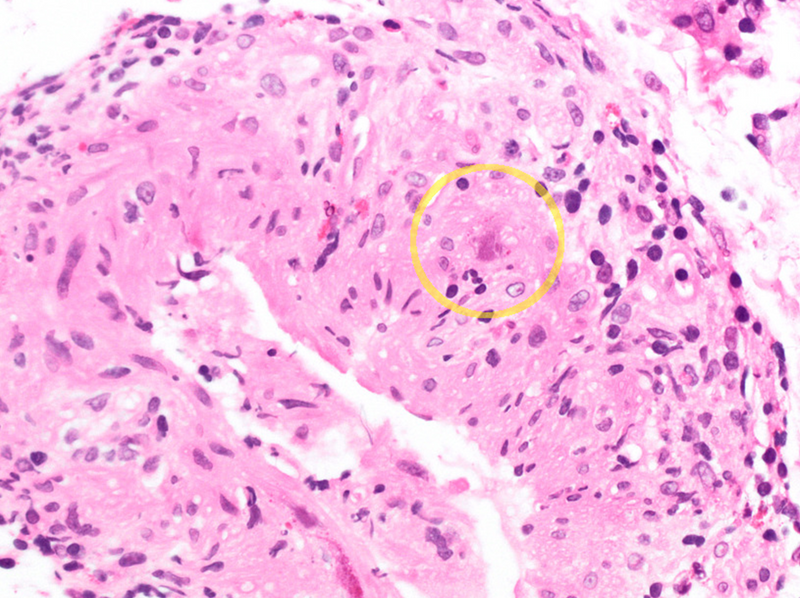 * 위 세포의 존재는 CMV가 속하는 Herpesviridae의 존재를 증명할 뿐이지만, 임상 소견을 고려하여 CMV 감염이라고 판단할 수 있다.
* 위 세포의 존재는 CMV가 속하는 Herpesviridae의 존재를 증명할 뿐이지만, 임상 소견을 고려하여 CMV 감염이라고 판단할 수 있다.
(4) 치료: Ganciclovir
5) 기타 장내 합병증
(1) 대장암: UC에서 더 흔함
(2) 흡수장애*: 주로 CD에서 jejunal, ileocecal area 침범에 의해 발생
• Vit. B12, folate, bile, 철 등
(3) 복강 내 fistula 형성: 장-방광(enterovesical), 장-질(enterovaginal), 장-피부(enterocutaneous) 등
(4) 복강 내 농양: 경피적 카테터 배농 → 실패 시 수술
(5) 장천공: 응급수술
6) 기타 장외 합병증
(1) 피부: Erythema nodosum, pyoderma gangrenosum
(2) 관절: 관절염, 강직성척추염(ankylosing spondylitis)
(3) 기타: 포도막염(uveitis), 일차성 경화성 담관염(PSC, 특히 UC에서)