신생아 질환 - 주산기 가사 및 소생술
이론과 하이라이트 히스토리를 확인 할 수 있어요.
[안내]
본 이론에는 연관 이론으로 이동할 수 있는 링크가 포함되어 있습니다.
클릭하시면 해당 연관 이론 페이지로 이동하여 확인하실 수 있습니다.
* 표시가 있는 이론(우측 상단 별표)은 ALLEN25 이용권 보유 시에만 확인 가능합니다.
본 단원에서는 정상 신생아에 대한 기본적 처치, 심폐기능에 문제가 있을 경우 시행해야 하는 신생아소생술, 마지막으로 신생아 가사를 포함한 기타 신생아 CNS 질환에 대해 다룬다. 최근 신생아소생술 파트에서 주로 출제되고 있으며, 모든 단계를 빠짐없이 암기하고 있는 것이 중요하다. 국시에서는 APGAR 점수를 계산하는 문제도 종종 출제되었으며, 주산기 가사 및 기타 뇌질환은 뇌성마비 등의 기타 소아 질환을 이해하는 데 도움이 되므로 알아두도록 한다. (소아는 심폐소생술은 외과 심폐소생술 파트를 참고하자)
1. 신생아 관리
1) 분만실
(1) 호흡 확립
① 눕힌 후 nasopharynx에서 분비물을 흡인해 제거
② 발뒤꿈치를 치거나 등을 문질러 심호흡 & 울음 유도
(2) 보온
① 마른 수건으로 말린 후 산모와 피부접촉 장려
② 필요시 따뜻한 담요 or 복사 온열기 사용
(3) APGAR score 평가
분류 | 0점 | 1점 | 2점 |
Appearance | 청색, 창백 | 몸통은 홍색, 손발은 청색 | 전신이 분홍색 |
Pulse | 없음 | <100 회/분 | ≥100 회/분 |
Grimace (코에 카테터를 넣었을 때의 반응) | 반응 없음 | 얼굴을 찡그림 | 기침 or 재채기 |
Activity | 늘어짐 | 사지를 약간 굴곡 | 활발히 움직임 |
Respiration | 없음 | 느리거나 불규칙 | 양호, 잘 움 |
① 출생 후 1분, 5분이 경과했을 때 측정
② 출생 후 1분 점수가 0~3점이면 바로 소생술을 시행
③ 신생아 가사 이외에 다른 원인(미숙아, 진정제 등) 또한 APGAR 점수를 낮출 수 있음
(4) 기타: 생명을 위협하는 질환 발견, 감염 예방 등
2) 신생아실: 철저한 감염 관리, 기타 신생아 진찰, vit. K 근육주사, 선천성 대사질환 선별검사 등
3) 산모-신생아 간 접촉 장려, 모유 수유 최대한 빨리 시작
2. 신생아 소생술(neonatal resuscitation program, NRP)
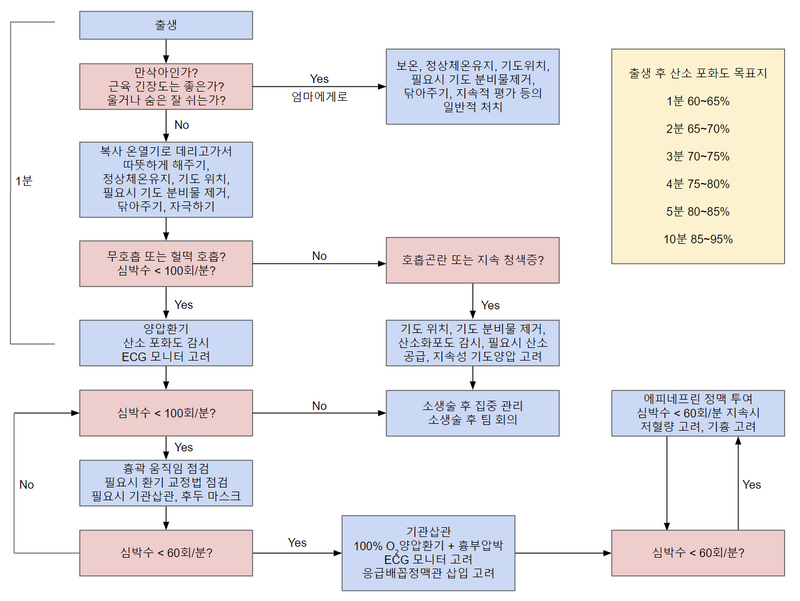
1) 소생술 필요 여부 평가
(1) 3가지 질문
① 만삭아인가?
② 울거나 숨은 잘 쉬는가?
③ 근육 긴장도는 좋은가?
(2) 하나라도 ‘no’: 복사 온열기 아래에서 체온 유지, 기도 열기, 기도 분비물 제거, 닦아주기, 자극하기 시행
* 전부 ‘yes’일 경우 산모에게 데리고 가서 위 조치를 시행한다.
2) 양압 환기(positive pressure ventilation, PPV)
(1) 적응증
① 무호흡 or 헐떡호흡(심정지호흡, agonal respiration)
② HR < 100/min
(2) Room air를 백-마스크 요법으로 40~60회/분
(3) PPV에도 HR 증가 없음: PPV 위치/방법 교정 → 30초 후 HR 재평가
• 마스크 설치 상태 조정, 흡기 압력 증가, 필요시 기관삽관
3) 가슴 압박(chest compression)
(1) 적응증: HR < 60/min (효과적인 PPV 30초 이상에도 불구하고)
(2) 방법: 90회/분, 가슴압박:양압환기 = 3:1, 흉골 하부 1/3 위치, 가슴 앞뒤 지름의 1/3 깊이
(3) 100% O2 PPV와 같이 시행 (이전까지는 room air)
4) Epinephrine: 가슴 압박 + 100% O2 PPV에도 HR < 60/min인 경우 투여
5) 소생술 후 치료
(1) 치료적 저체온증: 중등도~중증 HIE 동반시 (아래 참고)
(2) Dopamine, dobutamine: 불충분한 말초 관류, 저혈압, 빈맥의 경우
3. 주산기 가사(perinatal asphyxia)
1) 정의
(1) 출생 전후 여러 요인으로 발생한 혈액-가스 교환장애로 인해 저산소혈증, 고탄산혈증, 산증(lactic acidosis)이 발생하는 상태
(2) 일반적으로 제대동맥혈 pH < 7.0
* 신생아 제대동맥혈 검사 정상 수치
pH: 7.35~7.45
PaCO2: 35~45 mmHg
PaO2: 50~70 mmHg (만삭아), 45~65 mmHg (미숙아)
2) 원인
출생 전 | • 조산 • 산모의 고혈압 질환 (전자간증 등) • 산모의 당뇨병 • 산모의 기타 만성질환, 감염질환, 약물 • 태아 선천 기형 |
출생 과정 | • 비정상 태위, 흡인분만, 응급 제왕절개 • 조기 산통, 태반조기박리, 전치태반, 융모양막염 등 |
출생 후 | • 선천성 심질환, cardiomyopathy, 심장성 쇼크 • PPHN, 중증 폐질환, 패혈증, 중증 빈혈/출혈 |
3) 합병증
(1) CNS: 저산소 허혈 뇌병증, 뇌경색/뇌출혈, 뇌부종, 경련 등
(2) 심혈관: 심근허혈, 저혈압, 심비대, 심근 수축력 저하 등
(3) 호흡기: RDS, 태변 흡인 증후군, 폐동맥 고혈압, 폐부종 등
(4) 위장관: 괴사 장염, 천공, 궤양 등
(5) 기타: 급성세관괴사, 부신출혈, hypoNa, 저혈당, DIC 등
4. 저산소 허혈 뇌병증(hypoxic-ischemic encephalopathy, HIE)
1) 개요
(1) 정의: 저산소증 및 허혈로 인해 발생한 의식수준 변화 or 신경행동학적 이상
(2) 분류: 치료적 저체온증의 적응증과 관련
① 경증: Hyperalert, 근긴장도 정상, 증상 < 24시간
② 중등도: Drowsy, 근긴장도 저하, 모로반사 약함 등
③ 중증: Stupor/coma, 근이완 상태, 모로반사 없음 등
* 더 자세한 분류는 다음 참고
2) 임상양상: 가사 발생의 시점, 중증도에 따라 다름
(1) 의식저하, 근긴장도 저하, 원시반사 소실
(2) 무호흡, 서맥
(3) 경련(뇌 구조적 이상, 전해질 이상에 의해 발생)
3) 진단
(1) 뇌 MRI: 손상의 정도/범위 파악에 가장 유용 / 생후 7~10일 이후에 촬영
(2) 뇌 초음파: 뇌실 내부 및 주위 이상, 기저핵/시상 괴사 진단에 유용
(3) 기타: 뇌 CT(경증 HIE 진단은 어려움), EEG
4) 치료
(1) 치료적 저체온증(therapeutic hypothermia)
① 적응증: 36주 이상 + 중등도/중증 HIE
② 출생 후 6시간 이내 심부 체온 33.5oC → 72시간 후 서서히 체온 상승
(2) 보존적 치료
① 혈압 유지: Dopamine, dobutamine 고려
② 경련 조절: Phenobarbital (phenytoin, levetiracetam)
③ 체온, 혈당, 칼슘, 산-염기 평형 유지
5. 기타 신생아 중추신경계 손상
1) 뇌실 주위 백질 연화증(periventricular leukomalacia)
(1) 원인: 주산기 가사, 뇌혈관 및 뇌혈류조절 미숙, 감염 등
(2) 진단: US, MRI
(3) 합병증: 뇌성마비*(corticospinal tract 침범), 기타 인지/품행/시각 장애
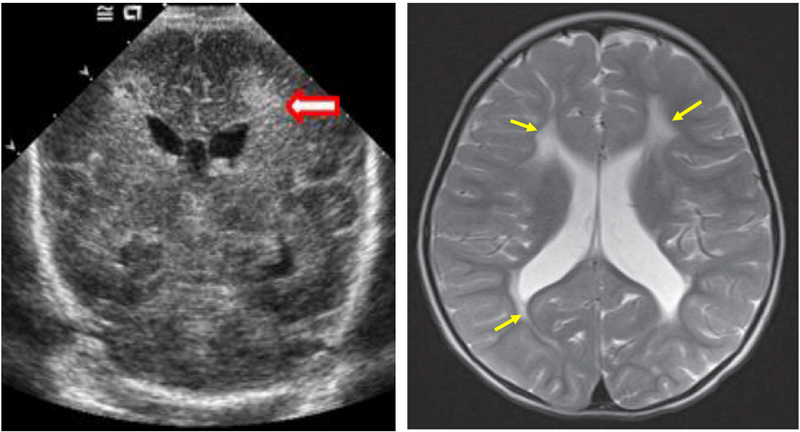
2) 뇌실주위-뇌실내 출혈
(1) 역학: 초극소/극소 조산아에서 주로 발생
(2) 병태생리
① Subependymal germinal matrix: 뇌실 주변의 출혈이 쉽게 발생하는 조직. 임신 후기에 자연적으로 퇴화됨
② 조산으로 인해 위 matrix가 퇴화되지 못한 채로 뇌혈류 증가 → 출혈 발생
(3) 임상양상: 갑작스런 의식장애, 저혈압, 무호흡, 근긴장도 감소, 경련 등
(4) 진단: 뇌 초음파
(5) 치료: 대부분 self-limited, 심한 경우 뇌실천자, 배액술, V-P shunt 등
홍창의 소아과학 12e, pp.264-278, 300-305
Acute Respiratory Care of the Neonate p.127