신생아 질환 - 호흡기
이론과 하이라이트 히스토리를 확인 할 수 있어요.
[안내]
본 이론에는 연관 이론으로 이동할 수 있는 링크가 포함되어 있습니다.
클릭하시면 해당 연관 이론 페이지로 이동하여 확인하실 수 있습니다.
* 표시가 있는 이론(우측 상단 별표)은 ALLEN25 이용권 보유 시에만 확인 가능합니다.
신생아 호흡기 질환은 신생아 질환 중 가장 많이 출제된다. 신생아 호흡곤란 증후군, 기관지폐형성이상, 태변 흡인증후군, 폐외 공기 누출 등 다양한 질환들이 출제되었다. 방대한 범위를 가진 단원이므로 각 질환의 특징적인 증상과 영상 소견을 이해하고 암기하는 것이 매우 중요하다.
1. 신생아 무호흡(apnea)
1) 원인
(1) 호흡조절중추 억제: 조산아, 저혈당, 뇌수막염, 출혈, 경련, 약물 등
(2) 관류 장애: 쇼크, 패혈증, 빈혈 등
(3) 환기 장애: 폐렴, RDS, PPHN, 근육 허약 등
2) 임상양상
(1) 무호흡이 길어지면(>20초) 서맥, 청색증 발생 빈도 증가
(2) 정상적 주기 호흡과 구별해야 함
* 주기 호흡: 5~10초 호흡 정지 후 10~15초 동안의 50~60회/분의 빠른 호흡
3) 치료
(1) 원인 규명: 다음 경우에 적극적으로 시도
① 만삭아의 무호흡
② 건강하던 조산아의 생후 2주 후 갑작스러운 무호흡
(2) 조산아의 반복적 무호흡: Caffeine, theophylline
* 위의 약물을 methylxanthine 계열이라고 부른다.
① 원리: 호흡 중추 자극 & 횡격막 수축력 강화
② 효과: 빠른 기계환기 weaning, 기관지폐 형성이상 예방, 신경발달 개선
(3) 경한 무호흡, 간헐적 무호흡: 피부자극
(4) 폐쇄성, 혼합성 무호흡: Nasal CPAP(continuous positive airway pressure)
2. 신생아 호흡곤란 증후군(respiratory distress syndrome, RDS)
: 병리학적 용어로 유리질막병(hyaline membrane disease, HMD)이라고도 부른다.
1) 병태생리
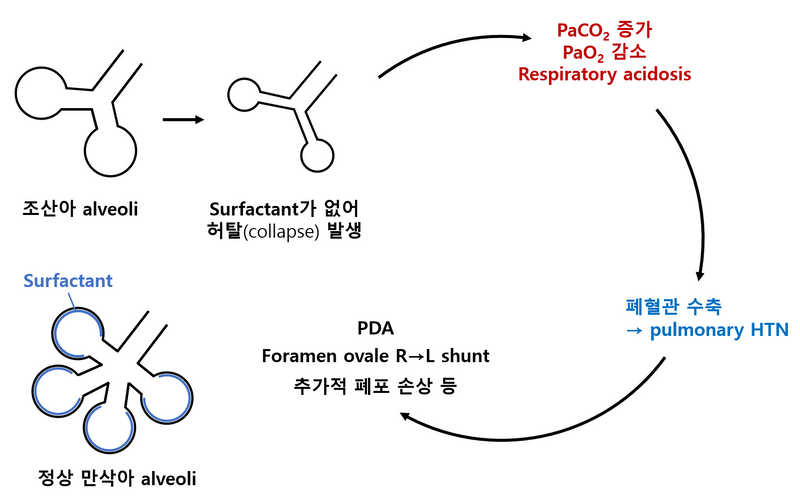
(1) 폐표면활성제(surfactant): 폐포 표면장력을 낮춰 허탈을 방지, 임신 35주에 성숙
(2) 조산아는 surfactant 부족으로 폐포가 허탈되어 무기폐 발생 → hypoventilation
(3) Hypoxemia, hypercapnia, acidosis에 의해 폐혈관 수축 → 폐고혈압 발생
(4) PDA, R→L shunt, 추가적 폐포 손상(폐혈류 감소로 인함) 발생
2) 역학
(1) 위험인자: 짧은 임신기간(특히 < 34주), 주산기 가사, 당뇨 산모 등
(2) 방어인자: 출생 전 steroid 노출 (폐성숙을 위한 주사, 자궁 내 만성 스트레스 등)
3) 임상양상
(1) 호흡곤란: 빈호흡(>70회/분), 가슴벽뒤당김, 호기 시 신음, nasal flaring
① 빈호흡(>70회/분): 1회 tidal volume의 감소를 보상하기 위함
② 가슴벽뒤당김, nasal flaring: 보조호흡근육의 사용 증가
(2) 청색증: 저혈압, 저체온증 동반 가능 → 무호흡으로 이행
(3) 기타 장기부전: 전신부종, 폐부종, 장폐쇄, 핍뇨 등
4) 검사소견
(1) ABGA: Hypoxemia, hypercapnia, acidosis
* 신생아 호흡부전을 생리적으로 PaO2 < 50mmHg, PaCO2 > 60mmHg, pH < 7.25로 정의하기도 한다.
* 위 내용 관련하여 ventilator 설정 변경하는 방법이 출제되었다. 간단히 알아두자.
PaO2 낮으면 → 공급하는 산소 농도(FiO2) 올리기
PaCO2 높으면 → 쌓여있는 CO2 빼내도록 숨을 더 자주 내쉬게 호흡수(RR) 올리기
(2) CXR
① 간유리음영(ground glass opacity, GGO): 가장 일반적인 소견
② Air bronchogram: 허탈된 alveoli와 달리 bronchus는 정상
③ Total white-out: 심한 RDS를 시사
|
|
|
간유리 음영 | 공기 기관지 음영 | Total white-out |
5) 치료
(1) 환기
① 비강 지속 기도 양압(nasal CPAP): 1st line, 가장 중요
② 기계환기: 호흡부전, 지속적 무호흡 시 nasal CPAP에서 전환
* 기계환기 합병증을 줄이기 위해 낮은 tidal volume & 높은 RR을 지향한다.
(2) 인공 폐표면 활성제: 특히 기관삽관을 한 경우 반드시 시행
(3) 기타 보존적 치료: 체온 조절, 혈압 보조, 수액치료, 전해질 보충 등
6) 합병증
(1) 기관지폐 형성이상: 아래 항목 참고
(2) 동맥관 열림증(PDA) → 지속성 폐고혈압(PPHN)
① 임상양상: RDS 호전에도 지속적인 무호흡, 도약맥박
② 진단: 심초음파
(3) 미숙아망막병증(retinopathy of prematurity, ROP)
① 고농도 산소 치료와 관련 있음
② 실명으로 이어질 수 있는 중요한 질환
(4) 폐외 공기 누출: 아래 항목 참고
3. 기관지폐 형성 이상(bronchopulmonary dysplasia, BPD)
1) 개요
(1) 정의: 조산아에서 장기간 기계 환기 & 산소 투여가 필요한 임상적 폐증후군
(2) 병태생리
① 미숙한 폐조직에 여러 원인으로 인한 손상 & 염증 발생
• RDS로 인한 무기폐, 기계환기로 인한 volutrauma & free radical 등
② 이로 인해 폐포, 폐혈관, 기도 발달 저하 → 가스교환 장애
2) CXR: 기포성 폐(bubbly lung), 폐사이질 혼탁 등 다양
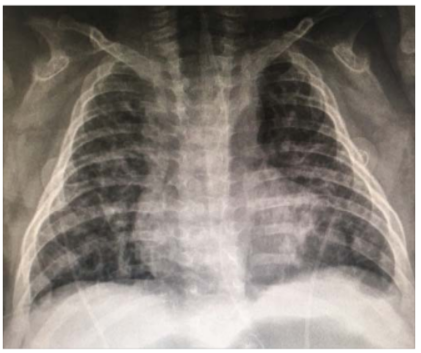
3) 치료 및 예방
(1) 충분한 영양 공급, 과도한 수액 제한, 약물, 산소화 유지, 감염의 즉각적 치료
(2) Steroid(dexamethasone): 기계 환기 시간을 줄여줌, 고혈당/저혈당 등의 부작용으로 단기간 저용량 신중히 사용
(3) 이뇨제: 폐 기능을 호전시켜 산소와 기계 환기 필요성 감소, but 단기적인 효과로 지속 치료에 대한 논란 있음
(4) 폐고혈압 동반 시: 산소화를 증가하기 위해 저용량 iNO, 폐혈관확장제(sildenafil)
(5) 중증에선 기관절개술 등 필요할 수 있음
(6) 10~3월에 RSV 예방 단클론 항체 권장
4. 지속성 신생아 폐고혈압(persistent pulmonary hypertension of the newborn, PPHN)
1) 개요
(1) 병태생리: 태아순환에 대해서는 ‘소아 심혈관 질환 총론’* 참고
① 출생 후 폐혈관저항이 정상적으로 감소하지 않음
② 따라서 난원공(foramen ovale), 동맥관이 닫히지 않아 R→L shunt 발생
③ 폐고혈압으로 인한 폐손상 & RV 과부하, shunt에 의한 hypoxia 발생
(2) 원인: 태변흡인 증후군, 주산기 가사, 폐렴, RDS, 기타 구조적 문제 등
2) 임상양상
(1) 청색증: 대부분 출생 직후 ~ 12시간 내 발생, 100% O2에도 호전 없음
* 일반적으로 PDA는 L→R shunt에 의한 비청색증 선천성 심질환으로 분류되지만, PPHN의 경우에는 R→L shunt에 의한 청색증이 동반되는 경우가 많다.
(2) 호흡부전, 서맥, 쇼크
(3) PDA 이전 SpO2 (우측 상지) > PDA 이후 SpO2 (좌측 상지, 하지)
3) 치료
(1) O2: 일반적인 O2 공급에도 저산소증 → 기계환기
(2) 폐혈관 확장제: NO 흡인, sildenafil, milrinone, bosentan 등
(3) 기타 보존적 치료: 산-염기 평형, 저혈압, 저혈당 등 교정
5. 신생아 일과성 빠른호흡(transient tachypnea of newborn, TTN)
1) 개요
(1) 병태생리: 출생 후 폐포액의 림프/혈관으로의 흡수 지연 → 일시적 폐부종 발생
(2) 대부분 48~72시간 내 호전
(3) Near term ~ term 신생아에서도 발생: RDS와의 감별점
2) 임상양상: RDS, GBS pneumonia와 유사해 감별 필요
(1) 빠른 호흡(>60회/분), 가슴벽뒤당김, 호기 시 그렁거림 (보통 RDS보다 경미)
(2) 청색증
3) 검사소견
(1) ABGA: 정상 or 경증의 hypoxemia, hypercapnia, acidosis
(2) CXR: 양측 폐문부의 햇살 모양(선상울혈, sunburst pattern), 심비대, 흉막삼출
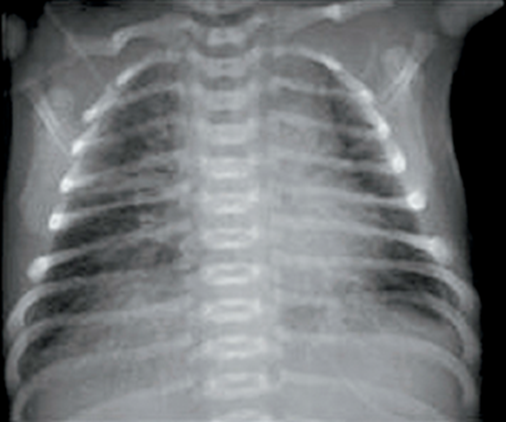
4) 치료: 대체로 산소 공급만으로 충분, 필요시 양압환기
6. 태변 흡인 증후군(meconium aspiration syndrome, MAS)
1) 개요
(1) 역학: 과숙아, 주산기 가사
(2) 병태생리
① 자궁내 or 분만 중 가사 상태 → 헐떡호흡 → 폐액이 기도로 흡인됨
② 이 때 태변이 배설되어 있으면 태변도 폐액과 같이 흡인됨
③ 태변의 기계적 기도 폐쇄 + 태변으로 인한 폐렴 → hypoxemia, hypercapnia, acidosis
*분만 직후 비인두 흡인법이나 기관삽관 후 태변 흡인을 하는 방법은 도움이 되지 않아 더 이상 시행하지 않는다.
2) 임상양상
(1) 피부, 손톱, 탯줄, 양막 등에 태변이 묻어있거나 착색됨
(2) 호흡곤란 양상: 빠른 호흡, 가슴벽뒤당김, 청색증 등
(3) 과숙아/만삭아 양상: 쭈글쭈글한 피부, 긴 손톱
(4) 주산기 가사 양상: 늘어짐
3) CXR: 양측 폐의 과팽창, 무기폐, 불규칙적인 폐음영 감소
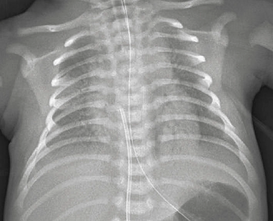
4) 치료
(1) 기계환기: 호기말양압(PEEP)을 높이고 호기 시간을 길게 유지
(2) 인공 폐표면 활성제
7. 폐외 공기 누출(extrapulmonary air leak)
1) 개요
(1) 원인: 자연 현상, RDS, BPD, 선천성 폐기종 등, 가로막 탈장, 폐렴 등
(2) 종류: 기흉, 종격동기종(pneumomediastinum), 심막기종, 기복증 등
2) 임상양상
(1) 기흉: 호흡곤란, 청색증, 호흡음 감소, 과공명
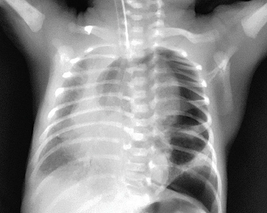
(2) 종격동기종: 대부분 무증상
(3) 심막기종: 드물게 venous return 감소 및 심박출량 감소
3) 치료
(1) 경과관찰: 호흡곤란이 심하지 않음 + 폐외 공기 누출이 지속적이지 않을 경우
(2) 가슴천자 후 가슴관 삽입을 통한 수면하 밀봉배액: 호흡기 및 순환기 장애 발생 시
(3) 지속적 음압 배기: 지속적인 폐외 공기 누출 시
홍창의 소아과학 12e, pp.306-326