비뇨부인과 - 요실금
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Urinary incontinence, UI
남성에게도 발생할 수 있으나 해부학적인 이유로 여성에게 훨씬 흔히 발생하며, 시험에서도 여성 증례만 출제되는 편이다. 임상양상과 검사소견을 보고 복압성 요실금과 절박성 요실금을 구분할 수 있어야 한다. 비약물적/비수술적 치료를 먼저 시행하는 것이 원칙이나, 시험에서는 이와 상관없이 약물/수술적 치료를 묻는 문제도 자주 출제되므로 다양한 치료 방법에 대해 두루 알고 있어야 한다. 단원 말미에는 요실금 질환은 아니지만 비뇨생식기 샛길에 대해 짧게 다루고 있다.
1. 개요
1) 정의: 불수의적인 소변의 누출
2) 분류
(1) 복압성(긴장성, stress urinary incontinence, SUI): 기침/재채기/웃음 등 복압이 상승하는 활동과 연관
(2) 절박성(urgency urinary incontinence, UUI): 강한 배뇨 욕구와 연관
(3) 혼합성(mixed urinary incontinence, MUI): 복압성과 절박성의 양상이 혼재
(4) 범람성(overflow urinary incontinence): 배뇨를 제때 하지 못해 잔뇨량이 증가해 방광에서 소변이 흘러넘침
① 원인: 배뇨근 저활성, 요도폐쇄, 신경적 원인 등
• 신경적 원인: 당뇨병성신경병증, 척수손상, 뇌졸중, 파킨슨병 등
② 치료: 간헐적인 도뇨관 삽입
(5) 기능성(functional urinary incontinence): 생리적인 배뇨기능은 정상이면서 일시적으로 나타나는 요실금
① 원인: 섬망, 감염, 위축성 질염 등
3) 비뇨계의 신경생리: 복압성/절박성 요실금의 약물치료를 이해하는데 필요
분류 | 작용 | 소변량 변화 | |
자율신경계 | α 수용체 (교감) | 내요도괄약근 수축 | 소변 저장 |
β 수용체 (교감) | 방광배뇨근 이완 | 소변 저장 | |
Muscarinic 수용체 (부교감) | 방광배뇨근 수축 | 소변 배출 | |
체성신경계 | Nicotinic 수용체 | 골반바닥 수축 외요도괄약근 수축 | 소변 저장 |
* 즉, 이 때문에 요실금의 약물치료로 α-agonist, β-agonist, anticholinergic(antimuscarinic)이 흔히 사용된다.
2. 진단적 검사
주로 환자의 병력 청취를 통해 임상적으로 진단하게 되므로 아래 검사들이 항상 시행되는 것은 아니다. 요역동학 검사의 경우 검사의 종류와 원리를 이해하는 정도로 읽고 넘어가도 충분할 듯하다.
1) 소변검사: 하부요로증상의 원인일 수 있는 요로감염을 배제
2) 잔뇨검사(postvoid residual volume, PVR): 요실금 외에 다른 배뇨장애로 인한 소변 정체가 동반되었는지 확인
• 정상: < 50 mL 이하 (> 150 mL이면 대부분 비정상)
3) 배뇨일지(voiding diary): 수분 섭취량, 소변 배출량, 요실금이 발생하는 빈도/시간/상황 등을 약 3일 간 기록
4) 복압성 요실금에 대한 검사
(1) 기침유발검사(cough stress test): 방광을 일정량 채운 뒤 서 있는 상태에서 기침/뜀뛰기 등을 시킴 → 요실금 발생시 복압성 진단
(2) 면봉검사(Q-tip test)
① 과정: 요도 안에 면봉을 삽입 후 복압을 증가시키는 행위를 시킴(Valsalva 수기 등) → 기존 위치에서 면봉이 휘는 각도를 측정
② 해석: 각도 ≥ 30º 이면 요도의 과운동성을 의미 → 복압성 진단
* 단, 요도의 과운동성이 없더라도 요도괄약근의 부전 등으로 인해 복압성 요실금은 발생할 수 있기 때문에 < 30º 이더라도 복압성을 배제할 수는 없다. 또한, 요도에 면봉을 넣는 행위가 환자에게 큰 불편감을 초래하므로 최근 교과서/가이드라인에서는 권고되지 않으나, 국시/임종평 문제에는 지속적으로 Q-tip 검사소견이 출제되고 있어 알아두어야 한다.
* Q-tip은 미국의 대표적인 면봉 브랜드 이름으로, 고유명사가 일반명사화된 것이다.
5) 요역동학검사(urodynamic study)
(1) 요류(urine flow), 방광내 소변량, 방광내 압력, 요도내 압력 등을 측정해 요실금/배뇨장애에 대한 종합적인 평가 가능
(2) 적응증
① 기본 검사로 진단이 불확실한 경우: 즉, 병력청취/기본검사 만으로도 진단이 확실하다면 대부분 불필요함
② 기저 신경계 질환이 있는 경우
③ 수술을 고려하고 있어 정확한 진단이 중요한 경우 등
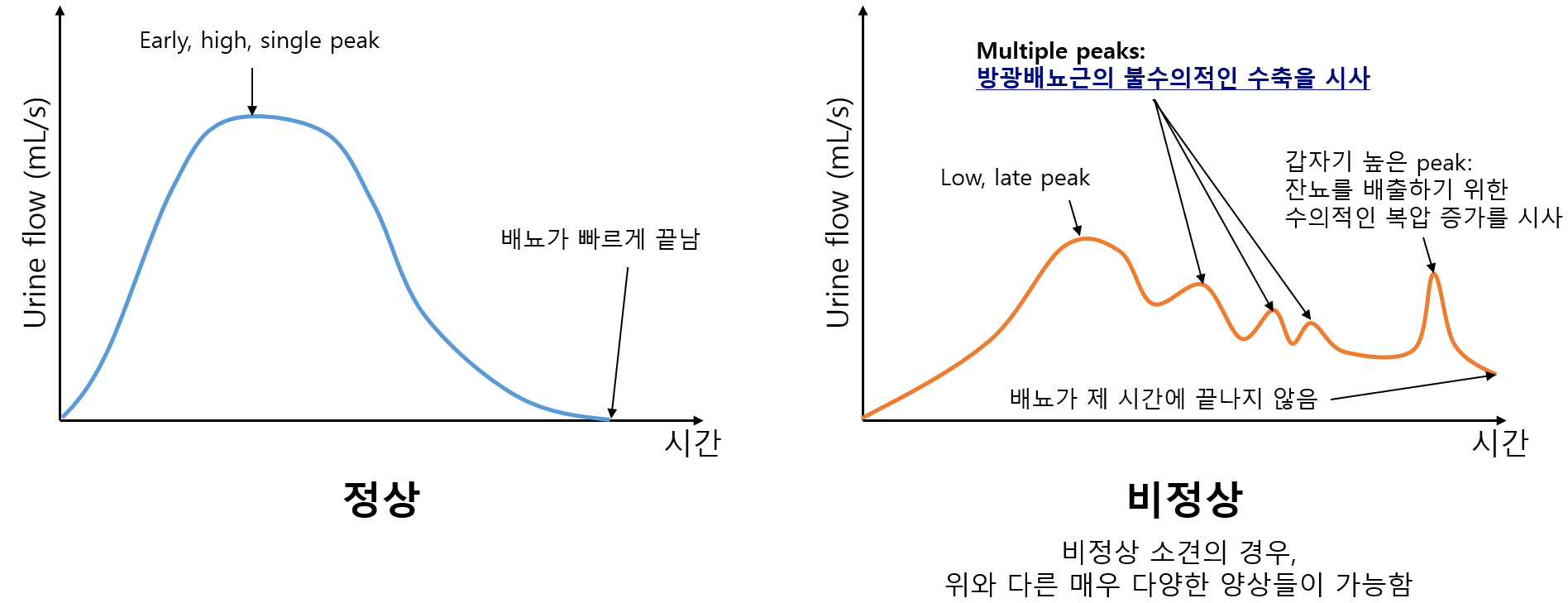
(3) 요류검사(uroflowmetry, 요속검사, 요흐름검사)
① 과정: 방광을 채운 후 환자가 소변을 스스로 보게 함 → 단위시간당 배출하는 소변량을 측정해 그래프로 그림
② 정상: 높고 빠른 단일 peak를 나타내는 bell-shaped curve
③ 비정상: 여러 개의 peak, 높이가 낮은 peak, 배뇨 시작으로부터 늦게 발생하는 peak 등
(4) 충전방광내압측정술(fillng cystometry)
① 과정: 방광을 비운 뒤 도뇨관을 통해 방광을 서서히 채우며, 몇 mL를 주입했을 때 환자의 배뇨 욕구가 발생하는지를 측정
② 정상: 50 mL - 소변의 존재를 감지 / 150 mL - 배뇨 욕구 발생 / 250 mL - 참기 힘들 정도의 배뇨 욕구
• 이보다 적은 부피에서 배뇨 욕구 등이 발생할 경우 절박성 요실금 의심
(5) 복잡 요역동학검사(complex urodynamics)
① 측정/계산하는 지표
• Pure: 요도 내 압력 (도뇨관 끝 직전에 위치한 압력센서로 측정)
• Pves: 방광 내 압력 (도뇨관 끝의 압력센서로 측정)
• Pabd: 복강 내 압력 (질/항문에 삽입된 압력센서로 측정)
② 주요 이상소견
• 복압성 요실금: 방광배뇨근 수축 없이 복압 상승에 의해 Pves > Pure 발생
• 절박성 요실금: Pabd은 일정한데 Pves의 지속적 변화 → 배뇨근 과활동성을 시사함
3. 복압성 요실금(stress urinary incontinence, SUI)
1) 개요
(1) 병태생리
① 요도 괄약근(urethral sphincter) 자체의 약화
② 요도를 외부에서 지지해주는 주변 구조물(pelvic floor, pubourethral ligament) 등의 약화 → 요도의 과운동성 발생
③ 위 ①~②로 인해 요도가 복압 상승을 버티지 못하며 소변이 샘
(2) 위험요인: 다분만부, 비만, 부인과 수술력 등
2) 임상양상: 복압 상승 상황에서 요실금 (기침, 웃음, 달리기, 줄넘기 등)
3) 검사소견
(1) 기침유발검사 양성: 기침할 때 요실금 발생
(2) 면봉검사(Q-tip test): 각도 ≥ 30º (요도의 과운동성이 아니라 요도 괄약근 자체의 문제일 경우 정상일 수 있음)
(3) 요역동학검사: 방광배뇨근 수축 없이 복압 상승에 의해 방광 내 압력 > 요도 압력
4) 치료
보존적 치료(1st line) | ① 골반저 근육 운동(pelvic floor muscle training, 케겔운동): 요도 지지 능력을 증진 • 대변을 참는 느낌으로 근육을 단련 (1회에 3초, 1세트에 10~15회, 1일 3세트, 최소 3개월) • 바이오피드백, 전기자극 등과 병용 가능 ② 기타: 식이요법, 비만시 체중감량 등 |
약물치료(보존적 치료와 병용 가능) | ① Duloxetine: SNRI 항우울제로, CNS에 작용해 요실금 개선 ② 질정 estrogen: 폐경의 비뇨생식기 증상과 동반시 ③ 기타: α-agonist, imipramine(TCA의 anticholinergic 작용) |
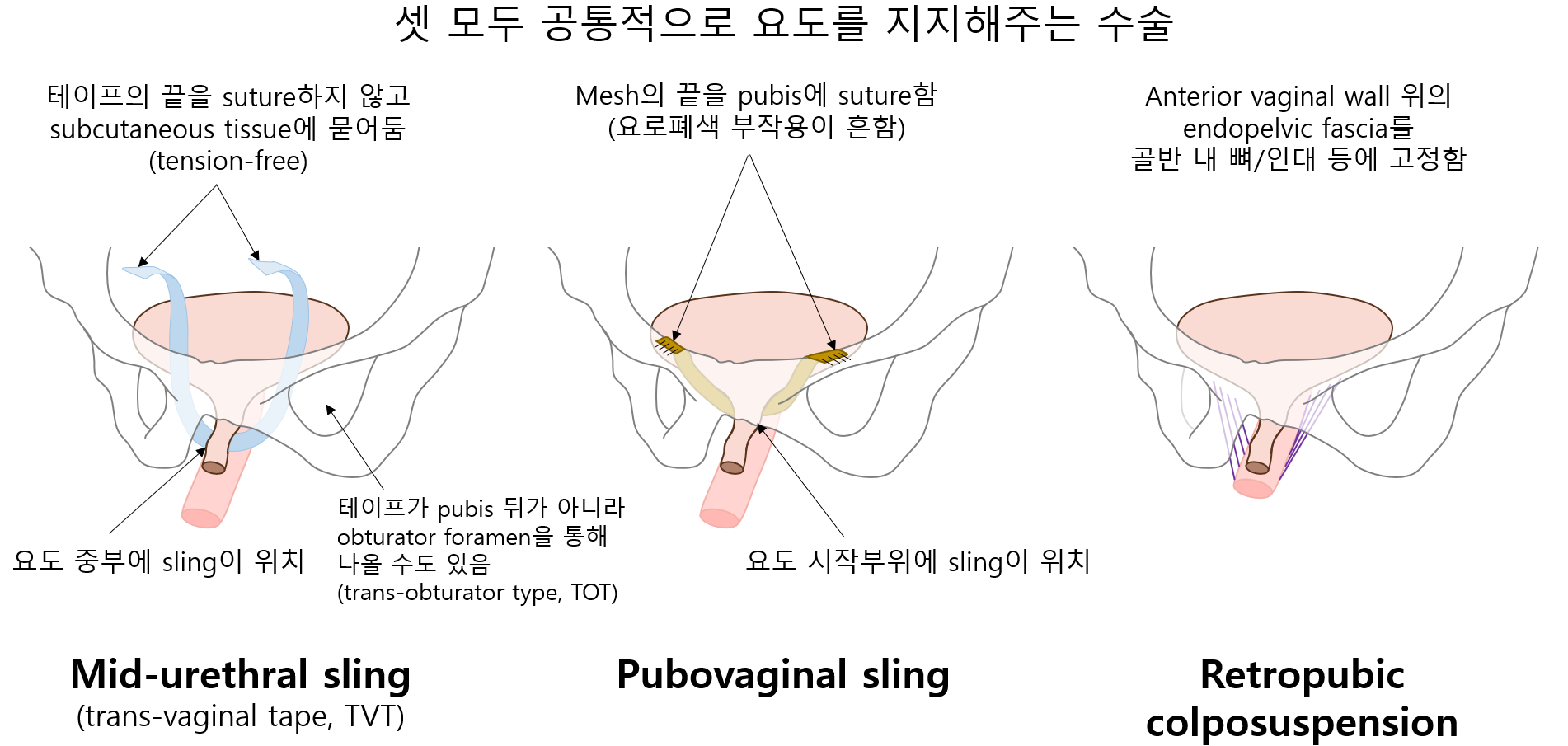
수술(보존적/약물치료 실패시) | ① 중부요도 슬링(mid-urethral sling): 주로 우선적으로 고려되는 술식 • 무긴장성 테이프술(tension-free vaginal tape, TVT)이라고도 함 ② 치골질식 슬링(pubovaginal sling) ③ Retropubic colposuspension ④ 충전제(bulking agent) 주입 |
4. 절박성 요실금(urgency urinary incontinence, UUI)
1) 개요
(1) 과민성 방광(overactive bladder, OAB)
① 정의: 배뇨의 절박함(urgency)을 빈뇨/야간뇨 등의 증상과 함께 느끼는 상태 (요로감염 등 기타 질환 배제)
② 요실금이 있을 수도, 없을 수도 있음 (있다면 절박성 요실금으로 진단)
(2) 병태생리: 방광에 분포하는 감각신경의 과민감성, 배뇨근의 과흥분성 → 배뇨근의 과활동성 발생
(3) 위험요인: 고령, 비만, 당뇨병, 부인과 수술력 등
2) 임상양상: 참기 힘든 배뇨감 이후 요실금
• 절박뇨, 빈뇨(frequency), 야간뇨(nocturia) 흔히 동반
3) 검사소견
• 요역동학검사: 배뇨근의 불수의적인 수축
4) 치료
보존적 치료(1st line) | ① 방광훈련(bladder training): 가장 중요 • 시간제배뇨(timed voiding): 배뇨하는 시간 주기를 정해놓고 이를 엄격히 지키는 방법 * 배뇨일지상 확인된 최단 배뇨 간격으로 시작하며, 성공하면 점점 시간을 늘려간다. 정해진 배뇨 주기가 도래하기 전에 소변이 마려울 경우, 단순히 참는 것이 아니라 주의를 다른 곳으로 돌리거나 명상을 하는 등의 인지행동적 방법을 통해 버티는 방법이다. • 유도배뇨(prompted voiding): 시간제배뇨와 같으나, 타인이 알려주는 방법 (주로 고령층 대상) • 이중배뇨(double voiding): 배뇨 시 우선 자연적으로 배출하고, 이후에 힘줘서 다시 배출하는 방법 ② 골반저 근육 운동: UUI에서도 효과가 있으나, 크지는 않음 ③ 기타: 식이요법, 비만시 체중감량, 금연/금주, 카페인 감량 등 |
약물치료(보존적 치료와 병용 가능) | ① 항콜린제: Oxybutynin 등 (배뇨근의 수축 억제) • 인지기능 저하, 빈맥, 변비 등의 항콜린성 부작용 주의 ② β3-agonist: Mirabegron 등 (배뇨근의 수축 억제) ③ 기타: 질정 estrogen(폐경의 비뇨생식기 증상과 동반시), desmopressin(야간뇨에 고려) |
시술/수술(보존적/약물치료 실패시) | ① 방광배뇨근 보툴리늄 독소 주사: 신경근접합부 차단 → 배뇨근 이완 (부작용으로 요로폐색이 흔함) ② 전기자극치료: Tibial nerve, sacral nerves 등을 자극해 방광 이완 효과 |
5. 비뇨생식기 샛길(urogenital fistula)
1) 개요
(1) 정의: 비뇨기와 생식기 사이에 샛길(fistula) 발생
(2) 원인: 자궁절제술(m/c), 기타 산부인과적 시술/수술, 암, 방사선치료, 외상, 난산 등
(3) 종류
① 방광질샛길(vesicovaginal fistula) (m/c)
② 요관질샛길(ureterovaginal fistula)
③ 요도질샛길(urethrovaginal fistula)
2) 임상양상: 맑은 액체같은 질분비물 (= 소변)
3) 진단
(1) 메틸렌블루/인디고카민을 방광에 채워 질 내 탐폰의 색깔이 변하는지 확인 → 방광질샛길 진단
(2) 변하지 않는다면 IV 인디고카민 or PO pyridium 투여 후 질 내 탐폰의 색깔이 변하는지 확인 → 요관질샛길 진단
4) 치료
(1) 도뇨관 삽입 후 경과관찰 (자연폐쇄의 가능성이 있음)
(2) 6주 이후까지도 자연폐쇄 없을 시 샛길 주위 부종과 염증이 가라앉으면(3-4개월 가량 기다렸다가) 수술 고려
요실금 정리 | ||
분류 | 복압성(stress) | 절박성(urgency) |
임상양상 | • 복압 상승(기침, 웃음, 달리기 등)과 연관 | • 참기 힘든 배뇨감 |
검사소견 | • Q-tip test > 30º • 요역동학: 배뇨근수축 없이 방광내압 > 요도내압 | • 요역동학: 배뇨근 불수의적 수축 |
치료 | • 골반저 근육 운동(케겔운동) • Duloxetine, Imipramine • 중부요도슬링수술 (무긴장테이프) | • 방광훈련 (시간제배뇨, 이중배뇨) • 항콜린제, Mirabegron • 배뇨근 보톡스, 전기자극치료 |
Berek & Novak 16e, pp.563, 700-735