심폐소생술 - 심폐소생술
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Cardiopulmonary resuscitation, CPR
기본소생술(basic life support, BLS)과 전문심장소생술(advanced cardiac life support, ACLS)은 의료인이라면 당연히 필수적으로 꼼꼼히 숙지하고 있어야 하는 부분이다. 전공의 시험에서는 외과 총론 part에서 이 부분이 출제된다. 소아 소생술에 대한 부분도 이 주제에서 다루고 있다.
해당 이론은 2020년에 출간된 BLS와 ACLS 지침 및 국내 지침의 내용을 기반으로 서술되었다. AHA는 5년 주기로 꾸준히 지침을 개정하고 있으며, 2025년 10월 22일에 개정된 지침이 출간될 예정이다.
1. 심정지(cardiac arrest)
1) 개요
(1) 정의
① 심장이 원인이 되어 발생하는 사망
② 심혈관 상태의 변화 후 1시간 이내에 의식소실이 발생, 사망에 이르는 임상상태
(2) 역학
① 국내 약 연간 30,000건 정도(인구 10만 명당 50~60명)의 병원밖심정지 발생
② 인구 고령화와 더불어 발생율 점차 증가 추세
(3) 가역적 원인: 5H & 5T
5H | 5T |
Hypovolemia | Tablets (= drug intoxication) |
Hypoxia | Tamponade (= cardiac tamponade) |
Hydrogen ion (= acidosis) | Tension pneumothorax |
Hyper/hypokalemia (+ 기타 대사적 이상) | Thrombosis, coronary (= ACS) |
Hypothermia | Thrombosis, pulmonary (= PTE) |
3) 임상양상
(1) 많은 경우 선행 경고 증상 뚜렷하지 않음
(2) 의식 소실, 쓰러짐, 호흡 중단, 주요 동맥에서 맥박이 만져지지 않음
(3) 저산소증 발생 → 청색증 발생 → 사망한 듯한 모습(death-like appearance) 보임
(4) 4~6분 내 소생술이 시작되지 않으면 생물학적 사망으로 진행됨
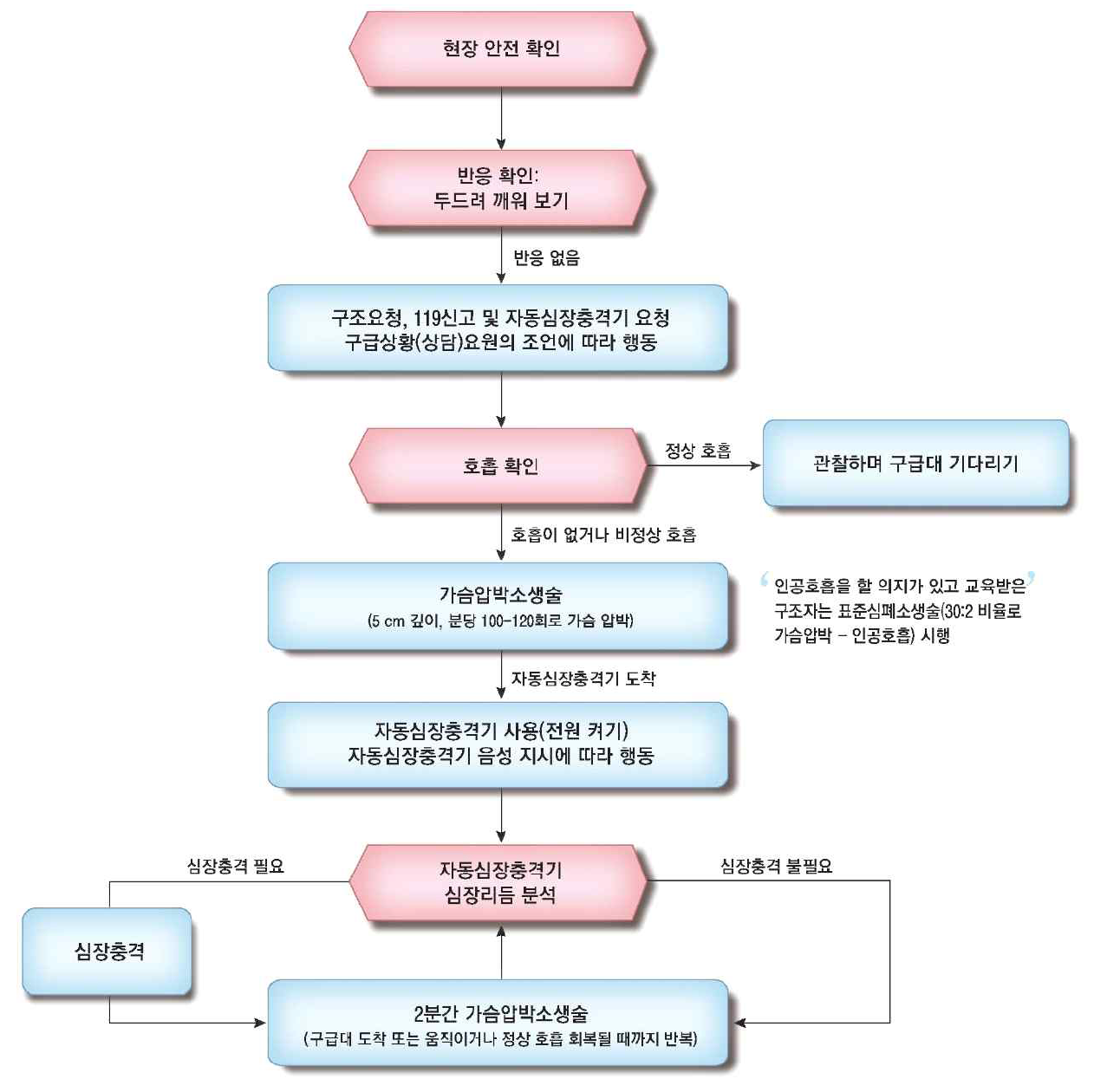
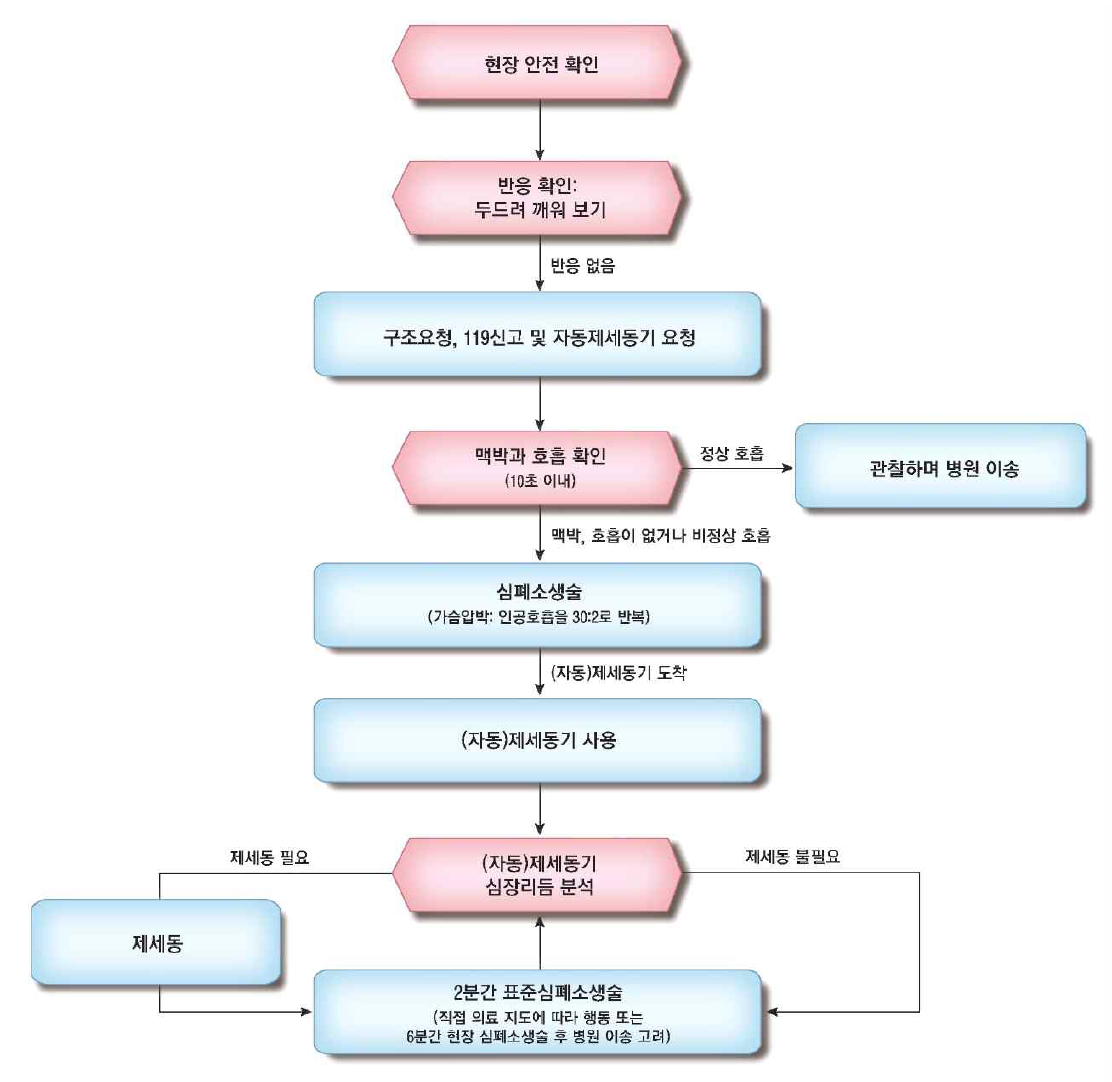
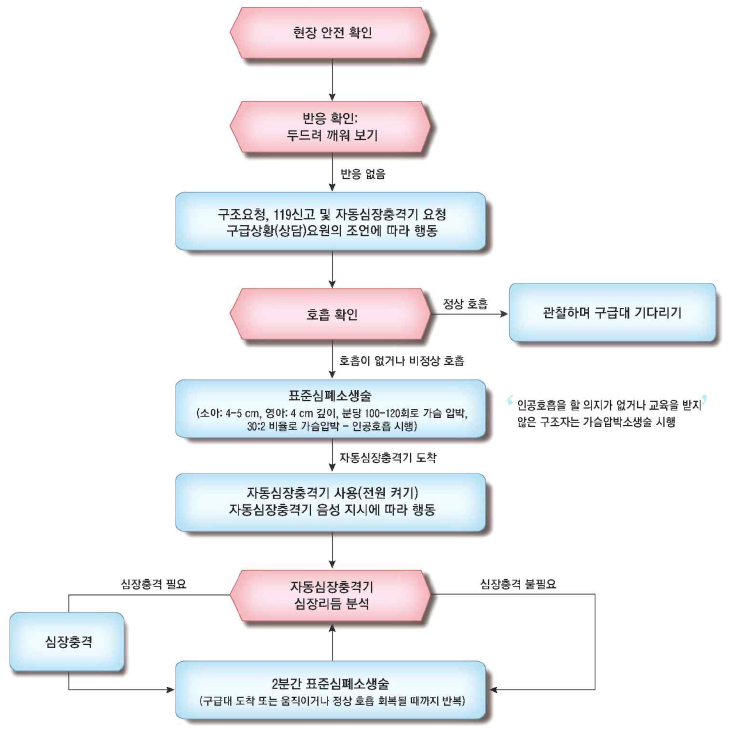
2. 기본소생술(basic life support, BLS)
1) BLS 요약
일반인 구조자 |
의료종사자 |
병원내 심정지 |
소아 기본소생술 |
2) 심정지의 인지
(1) 현장 안전과 환자 반응 확인: 혹시 모를 경추손상에 대비해 어깨를 두드리며 확인
(2) 도움 요청 + (자동)제세동기 요청
① 병원 외: 119 신고
② 병원 내: 심정지 코드 방송 요청
* 단, 소아 소생술에서 당장 EMS activation이 어려운 상황이고(ex. 휴대전화가 없고) 구조자가 혼자라면 2분간 먼저 심폐소생술을 시행하고 나서 응급의료체계에 신고하도록 한다. 이 내용이 전공의 시험에 출제된 적이 있다.
(3) 의료제공자는 10초 이내 맥박 & 호흡을 확인
① 맥박은 목 동맥(carotid a.)에서 확인하도록 하며, 목동맥과 대퇴동맥에서 동시에 확인도 가능 → 만져지지 않으면 없는 것으로 간주
② 심정지 호흡(agonal respiration, 헐떡호흡)의 경우도 무호흡으로 간주
③ 무맥 + 무호흡 → 심정지로 간주
* 일반인 구조자는 환자의 맥박 확인 없이 무호흡을 확인하면 바로 가슴 압박을 시행하도록 권고
3) 가슴압박(chest compression) 시작
(1) 압박 위치: Sternum lower 1/2에 양 손꿈치를 포개놓음
(2) 방법
① 100~120회/분
② 성인의 경우 5~6 cm 깊이(최소 5 cm 이상)
③ 가슴을 누르는 시간과 떼는 시간이 같게 하며 가슴 압박 후 완전히 이완될 수 있도록 해야 함
④ 2분마다 가슴압박을 시행하는 구조자를 교대할 것
(3) 환자는 되도록 단단한 표면 위에 supine 자세가 되도록 함
* 병원 내 심정지 환자가 침대에 누워있을 경우 가능한 백보드를 사용하도록 할 것
4) 인공호흡
(1) 기도 확보
① 경추 손상 배제: Head tilt - chin lift maneuver (+ 구인두/비인두 기도 삽입)
② 경추 손상 의심됨: Jaw thrust maneuver
(2) 가슴압박 30회 : 인공호흡 2회 비율
* 단, 2인 이상의 의료제공자가 소아 소생술을 시행할 때에는 가슴압박 15회 : 인공호흡 2회 비율로 소생술을 시행하도록 한다.
(3) 가슴압박을 중지하는 시간을 최소화해야 함
5) 제세동(defibrillation, 잔떨림제거)
(1) Shockable 리듬일 경우 제세동 시행
* BLS 상황에서는 보통 자동제세동기(automated external defibrillator, AED)가 사용되는데, 이 경우 심장 리듬 분석이나 에너지 설정은 AED가 알아서 해준다.
(2) 제세동 시행 여부와 관계없이 이후 가슴압박 지속
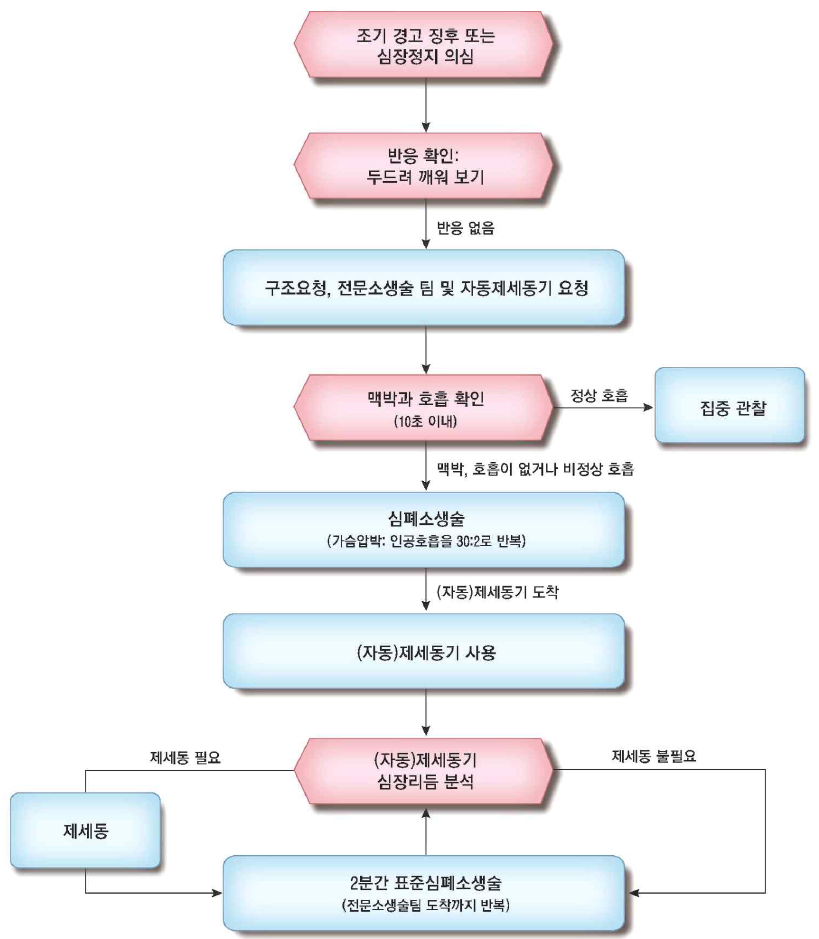
3. 전문심장소생술(advanced cardiac life support, ACLS)
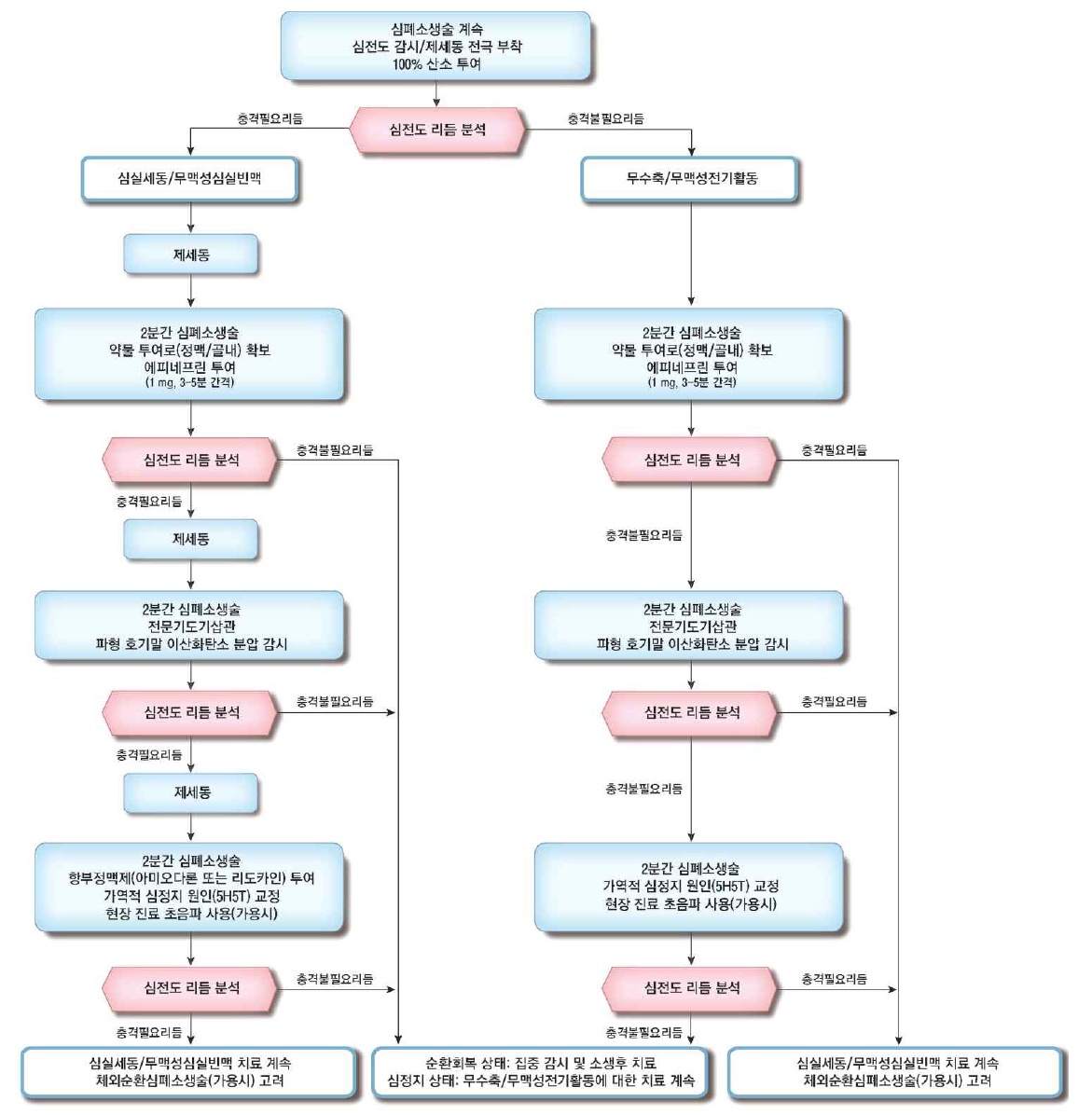
1) ACLS 요약: 이 알고리즘의 모든 내용을 꼼꼼하게 알아두자!
2) 심장 리듬 분석 후 제세동
(1) 심장 리듬 분석 (2분 간격): 분석 중 잠시 가슴압박 멈추고, 분석 후 즉시 가슴압박 재개
Shockable 리듬 | |||
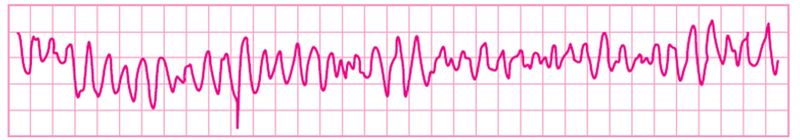
심실세동 (VF) |
| ||
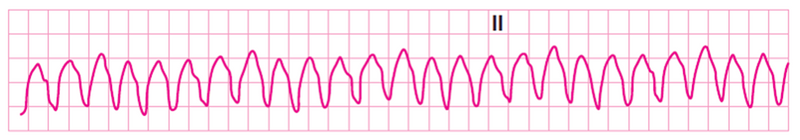
무맥성 심실빈맥 (pVT) |
| 맥박 확인 필요 | |
Non-shockable 리듬 | |||
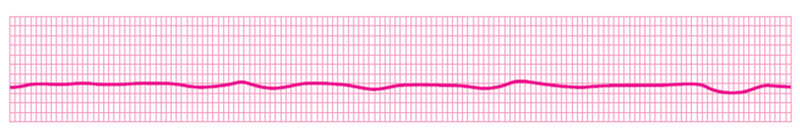
무수축 (asystole) |
| ||
무맥성 전기활성 (PEA) |
| 맥박 확인 필요 | |
(2) Shockable: 제세동 시행 후 가슴압박 지속
① 에너지의 선택
• 이상형(biphasic) 제세동기: 제조사의 지시(120~200 J)에 맞춤
* 이를 모를 경우 최대치로 설정 (보통 200 J)
• 단상형(monophasic) 제세동기: 360 J
② 가슴압박 2분 후 리듬 재확인
③ 실패할 경우 이번 제세동에서 이전과 동일하거나 더 높은 에너지를 사용
(3) Non-shockable: 제세동 없이 가슴압박 지속
• 가슴압박 2분 후 리듬 재확인
3) 보조적 치료
(1) 환기(ventilation)
① 기관 삽관 등의 advanced airway가 있으면 가슴압박 중단 없이 6초마다 1회 호흡
② 가슴이 적절히 팽창될 정도의 환기량 공급(Tidal volume: 500 ~ 600 mL 정도)
(2) Vascular access 확보
① 말초정맥관 우선적으로 확보
② IV 확보 불가시 골내(intraosseous, IO) 투여경로 확보
(3) 약물 투여
① Epinephrine
• Shockable: 첫째 제세동 실패 후 3~5분마다 투여
• Non-shockable: 최대한 빨리 3~5분마다 투여
② Amiodarone, lidocaine: Shockable 리듬의 셋째 제세동 실패 후 투여
4) 자발순환회복(return of spontaneous circulation, ROSC)의 판단
(1) 심정지 환자의 ETCO2가 갑자기 30~40 mmHg 정도까지 상승하면 ROSC를 강하게 의심해야 함
* ETCO2는 기관내 삽관이 적절하게 되었는지 확인하는데도 도움이 된다. 식도에 삽관이 되면 ETCO2가 매우 낮게 측정되기 때문이다.
(2) 리듬 분석 시 VF과 asystole이 아닌 리듬이 확인되면 맥박을 촉지해야 함 → 맥박이 촉지되면 ROSC로 판단 → 소생 후 치료
4. 기도 이물에 대한 응급처치
기도 이물은 respiratory arrest의 원인이 될 수 있으며, 기도 이물로 의식이 소실된 경우에는 심폐소생술을 시행해야 한다.
1) 기도 이물의 임상양상
(1) Typical sign: 양쪽 손으로 목을 쥐어잡고 기침을 함
(2) 기타
① 숨쉬기가 더욱 어려워짐
② 말하기 불가능, 적절한 기침 불가능
③ 협착음(stridor)의 악화
④ 청색증
2) 부분적 폐쇄의 처치
(1) 환자가 의식이 있고 말이나 기침을 할 수 있으면 환자가 스스로 이물을 뱉어내도록 격려(계속 기침을 하도록 유도)
(2) 계속 기침을 해도 이물질이 배출되지 않거나 완전폐쇄로 진행되면 완전 폐쇄에 준해 처치함
3) 완전 폐쇄의 처치
(1) 의식이 있는 1세 이상의 소아와 성인: 등 두드리기 5회 → 복부 밀어내기(하임리히법) 5회 반복 시행
① 전통적으로 하임리히법이 우선 사용되었으나,
② 2020년 지침부터 모든 한자에서 우선 시행해야 하는 처치로 등 두드리기가 권장됨
③ 등 두드리기 이후에는 복부 밀어내기를 시행하며, 고도 비만한 경우나 임신부의 경우 복부 밀어내기 대신 가슴 밀어내기 시행
(2) 의식이 있는 1세 미만의 영아: 등 두드리기 → 가슴 밀어내기 반복 시행
(3) 의식이 없는 경우: 구조 요청 및 심폐소생술을 시행함
① 인공호흡 시도할 때 이물이 보임: Finger sweep 시행 가능
• 환자를 눕힌 상태에서 한쪽 검지로 환자의 혀와 아래턱을 들어올림
• 다른 손의 검지로 목 뒤의 이물을 갈고리고 낚듯이 꺼냄
② 이물이 보이지 않음: 심폐소생술 지속