기타 혈액암 - 다발골수종 및 기타 혈액암
이론과 하이라이트 히스토리를 확인 할 수 있어요.
본 단원은 다발골수종, 골수증식성종양, 골수이형성장애에 대해 다룬다. 다발골수종의 경우 주로 진단을 묻는 문제가 출제된다. 골수증식성 종양에서는 진성적혈구증가증이 자주 출제된다.
참고: 혈액암의 분류
1. 다발골수종(multiple myeloma, MM)
1) 개요
(1) 정의: 형질세포(plasma cell)의 비정상적 증식에 의해 생기는 병적 상태
(2) 단클론성 감마병증(monoclonal gammopathy): 형질세포 하나의 clonal 증식으로 인해 한 종류의 immunoglobulin만 생성 → 일부(1%)가 MM으로 진행
2) 병태생리
(1) 골수의 정상 조혈모세포 침범 → 정상 적혈구/백혈구/혈소판 생성장애 → 빈혈/감염/출혈 증상
(2) 암세포의 osteoclast 활성화 → 뼈 파괴 & Ca2+ 유리 → hypercalcemia 유발
(3) Hypercalcemia로 인한 신장 증상, 신경 증상 발생
3) 임상양상
(1) 주호소
① 뼈 통증: Plasma cell에 의한 osteoclast 활성화에 의해 발생
• 주로 척추, 고관절, 갈비뼈
② 빈혈: 정상 RBC 조혈과정에 장애 → 어지러움, 피로 등의 증상
③ 부종: HyperCa에 의한 신기능 악화 → fluid retention & 부종 발생
(2) 잦은 감염: 특히 S. pneumoniae, S. aureus 등 encapsulated organism에 취약 → 폐렴, UTI 호발
(3) 신경학적 증상: 척추 압박골절에 의한 압박 or hypercalcemia 등에 의한 손상
• 마비, 저림, 배뇨장애 등
4) 검사소견
간단하게 주요 임상영상 및 검사소견을 CRAB이라는 약자로 외울 수 있다:
C: HyperCa / R: Renal failure / A: Anemia / B: Bone lytic lesion
(1) 혈액검사
① Total protein 상승: Albumin에 비해 지나치게 높은 총단백질 수치 → Albumin/Globulin(A/G) ratio 역전
② Hypercalcemia: 변비, 경련, 의식저하 등 유발
③ 빈혈, 혈소판감소증: 정상 조혈모세포 침범으로 인해 발생
④ BUN/Cr 상승: Hypercalcemia, amyloidosis 등에 의한 tubular damage
⑤ Hypogammaglobulinemia: 증식성 Ig를 제외하면 정상 Ig 수치가 낮음
(2) 소변검사: 단백뇨 관찰
(3) X-ray: 뼈의 lytic lesion (punched-out lesion)

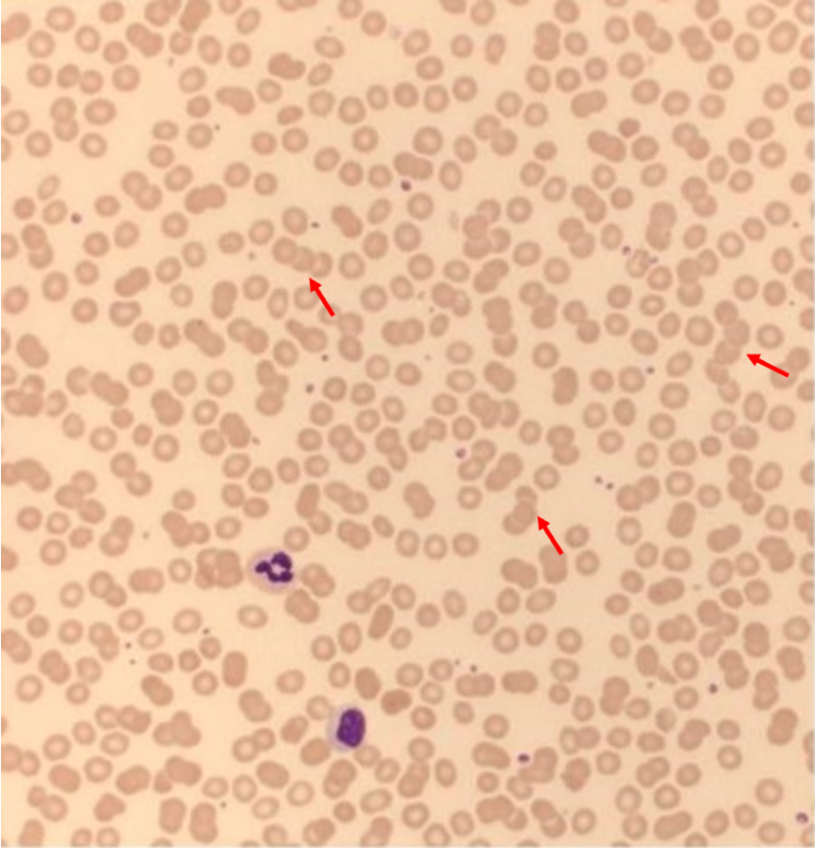
(4) PB smear: Rouleaux formation (적혈구가 동전꾸러미처럼 배열된 양상)
(5) 단백질 전기영동(electrophoresis): M protein / γ region(Ig)의 상승 관찰

① 혈액 / 24시간 소변 단백질 전기영동 동시에 시행
② Immunoelectrophoresis(IEP)로 M protein 종류 확인
(6) β2-microglobulin: 예후 예측에 사용 (single most powerful predictor)
5) 진단
(1) 골수 흡인검사: 골수의 clonal plasma cell 비율 확인 (≥ 10%일 때 진단적인 소견임)
• 핵이 한쪽에 치우쳐 있고, 핵 내부에 cart-wheel appearance를 보이는 plasma cell들이 관찰됨

(2) 확진: 다음 2가지를 모두 만족할 때
① 골수검사에서 clonal plasma cell ≥ 10% 또는 조직검사에서 extramedullary plasmacytoma가 확인된 경우
② CRAB 임상증상이 있거나 biomarkers of malignancy 기준(ex. BM clonal plasma cell ≥ 60%)을 만족하는 경우
* CRAB 임상증상과 biomarkers of malignancy 기준을 모두 만족하지 않을 경우 BM plasma cell %, M protein 농도에 따라 MGUS(monoclonal gammopathy of undetermined significance)나 SMM(smoldering MM)으로 진단하게 된다.
* CRAB 임상증상은 없지만 biomarkers of malignancy 기준을 만족하는 환자 역시 MM로 진단할 수 있으며 치료가 필요하다. 그러나 해당 기준에 포함된 항목들이 시험에 직접 제시될 가능성은 낮아 보인다.
6) 치료: MM 환자는 치료가 필요하며, 일부 고위험 SMM에서도 치료를 고려함
(1) 항암치료
* MM의 항암치료는 굉장히 복잡하고 빠르게 발전하고 있다.
(2) 자가조혈모세포이식(autologous stem cell transplantation, ASCT)
• 대상자: 일반적으로 70세 이하, 정상 심폐기능 (대상자가 아닐 경우 항암치료만 시행)
(3) Supportive care: 임상증상에 따른 대증치료
임상양상 | 치료 |
Bone pain | Bisphosphonate: Osteoclast 활성도 감소 (zolendronate 등) |
HyperCa | Hydration, furosemide (thiazide는 hyperCa 악화), steroid 등 |
감염 | 항생제, 백신, IVIG 등 |
빈혈 | 적혈구생성인자(erythropoietin, EPO) 등 |
신부전 | 신독성 약물 피하기 (bisphosphonate, NSAID, 조영제 등) 등 |
2. 진성적혈구증가증(polycythemia vera, PV)
PV는 아래 등장하는 MPN 안에 속하는 하위 질환이지만, MPN 내 다른 질환들에 비해 자주 시험에 출제되므로 따로 여기에 서술한다.
1) 병태생리: 골수증식종양(myeloproliferative neoplasm, MPN)의 일종
(1) Myeloid 계통의 줄기세포의 clonal 증식에 의한 질환
(2) JAK2 V617F 변이 → 특별한 생리적 자극 없이도 RBC, 과립구, PLT 등 과증식
(3) 과도한 Hct와 PLT 수치로 인해 thrombosis 형성 위험 높아짐
(4) 과도한 RBC가 spleen에서 제거되며 splenomegaly 발생
(5) 경과에 따라 2차 혈액질환(secondary leukemia, secondary myelofibrosis, AML)으로 진행 가능
2) 임상양상
(1) 주호소: 붉은 피부, 가려움증(pruritus), 복부덩이(splenomegaly)
(2) 심한 경우 피부통증, 체중감소, 야간발한, bone pain 등
(3) Thrombosis가 잘 생겨 뇌졸중 등의 병력 가능
3) 검사소견
(1) Hb ≥ 16.0~16.5 g/dL
(2) Hct ≥ 48~49%
4) 감별진단: 적혈구형성인자(erythropoietin, EPO) 수치 확인
(1) Hypoxia, heavy smoking 등 2차적 원인에 의해 EPO 분비 증가
(2) EPO 상승 관찰되면 치료는 원인 제거 (금연 등)
5) 치료: 혈전 예방을 위해 Hb ≤ 14 g/dL (남자), ≤ 12 g/dL(여자) 유지
(1) 사혈(phlebotomy): 1st line
(2) Cytoreductive therapy: 사혈로 조절되지 않는 경우 hydroxyurea, ruxolitinib 등 고려
(3) 항응고제: 혈전 발생했을 경우
3. 기타 골수증식성종양(MPN)
이론부터 문제까지, 알렌의 서재를 100% 활용하세요
※ 로그인 후 이용권 구매 시 전체 이용 가능합니다.
6,000개 이상의 문제와 연결되는 이론으로 개념과 적용을 한 번에
실제 국시와 동일한 CBT 환경으로 실전 감각 완성
틀린 문제를 매일 자동으로 챙겨주는 ‘오늘의 문제’
메모·암기카드·노트로 만드는 나만의 복습노트
커뮤니티 Q&A
위 이론과 관련된 게시글이에요.
이해가 안 되거나 궁금한 점이 있다면 커뮤니티에 질문해 보세요!
로그인