병원 내 감염 - 거짓막 결장염
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: 위막성 대장염, Pseudomembranous colitis, PMC, Clostridioides difficile infection, CDI
항생제 사용력과 복통 및 설사 증상, yellowish white plaques가 보이는 특징적인 구불결장내시경 소견이 주어지고 진단, 치료를 고르는 문제가 빈출된다. 치료는 항생제 중단, vancomycin PO임을 기억하자.
1. 개요
1) 원인균: Clostridioides difficile
(1) G(+) 막대균, spore-forming, obligate anaerobe
(2) 성인 1~3%, 영아의 70%가 GI의 normal flora로 가지고 있음
(3) 전파경로: 손, 오염된 환경 등 (대표적인 원내감염균)
2) 병태생리
(1) 장내 정상 세균총의 균형이 깨지며 C. difficile가 dominant 해짐
(2) C. difficile의 일부가 cytotoxin을 만들어내 장염 발생
3) 위험인자
(1) 항생제의 사용: 모든 종류의 항생제 사용이 risk를 높임
(2) 기타: PPI, H2 blocker, IBD, 면역저하자
4) 예후: Mortality 0.6~3.5%, 고령일수록 높음
2. 임상양상 및 검사소견
1) 주호소: 설사 - 수양성(watery) or 점액성(mucous)
2) 기타 임상양상
(1) 복통: 하복부 통증, 대부분 압통 동반
(2) 발열, 마비성 장폐색, toxic megacolon, 패혈증
3) 검사소견
(1) 혈액검사: WBC↑, CRP↑
(2) 대변검사: WBC(+), 잠혈(+), C. difficile 독소(+)
(3) AXR: 특이사항 없는 경우가 많으나, fulminant PMC에서 toxic megacolon 가능
(4) 대장내시경: Multiple elevated, yellowish white plaques
* 대장내시경검사는 C. difficile 감염 진단에 있어 특이도는 높지만 민감도는 낮아서 진단을 위해 일률적으로 대장내시경을 시행하는 것은 권고되지 않는다 (그러나 어떤 이유든 시행된 대장내시경에서 상기 소견이 관찰되면 진단 가능).
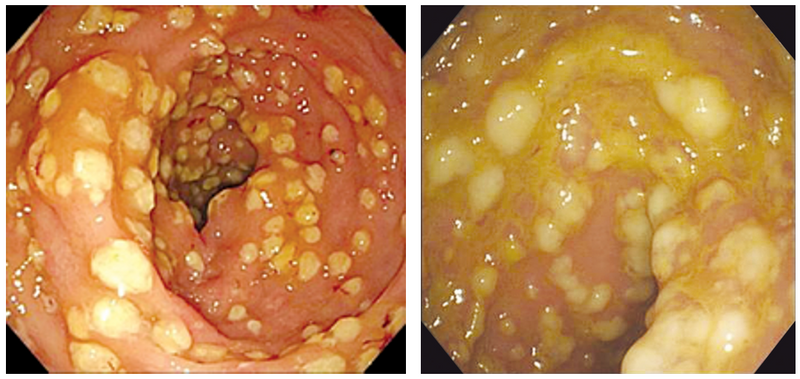 PMC의 특징적인 대장내시경 소견
PMC의 특징적인 대장내시경 소견
4) 진단기준: (1) & (2) 동시 만족
(1) 다른 원인 없이 이틀 이상, 하루 3번 이상의 설사
* 증상이 없으면 단순히 C. difficile 보균자이며, C. difficile infection으로 진단하지 않는다.
(2) 대변에서 toxin or C. difficile 검출 or 특징적 대장내시경 소견
3. 치료
이론부터 문제까지, 알렌의 서재를 100% 활용하세요
※ 로그인 후 이용권 구매 시 전체 이용 가능합니다.
6,000개 이상의 문제와 연결되는 이론으로 개념과 적용을 한 번에
실제 국시와 동일한 CBT 환경으로 실전 감각 완성
틀린 문제를 매일 자동으로 챙겨주는 ‘오늘의 문제’
메모·암기카드·노트로 만드는 나만의 복습노트
커뮤니티 Q&A
위 이론과 관련된 게시글이에요.
이해가 안 되거나 궁금한 점이 있다면 커뮤니티에 질문해 보세요!
로그인