스피로헤타병 - 매독
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Syphilis
꾸준히 시험에 출제된다. 주로 혈청 검사 소견을 주고 필요한 처치를 묻는 문제나 매독의 병기에 따른 특징적인 임상소견을 주고 치료를 묻는 문제가 출제된다. 병기에 따른 매독의 치료와 CSF exam의 적응증을 잘 알아두어야 한다.
<Spirochaetalas associated human disease>
Genus | Species | Disease |
Treponema | pallidum ssp. pallidum pallidum ssp. endemicum pallidum ssp. pertenue carateum | Syphilis (STD) Bejel, Yaws, Pinta |
Borrelia | burgdorferi recurrentis Many species | Lyme disease (Borreliosis) Relapsing fever |
Leptospira | interrogans | Leptospirosis (심하면 Weil’s disease) |
1. 개요
1) 원인균: Treponema pallidum
2) 감염 경로
(1) 성 접촉(m/c): 1기 또는 2기 매독환자와 성 접촉시 약 50% 감염됨
* 매독 감염 후 1년이 경과하면 성접촉으로 전파되는 위험은 매우 낮아진다.
(2) 기타: 태아 수직감염, 혈액을 통한 감염
2. 병기 및 임상양상
병기 | 대표적 양상 | ||
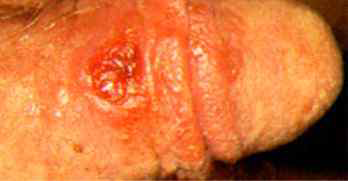
1기 매독 2주~6주 | • 성기 주변 무통성 단일 궤양 * 부인과 ‘생식기 궤양’ 참고 • 주위 lymphadenopathy • 치료받지 않으면 50%가 2기로 이행 |
| |
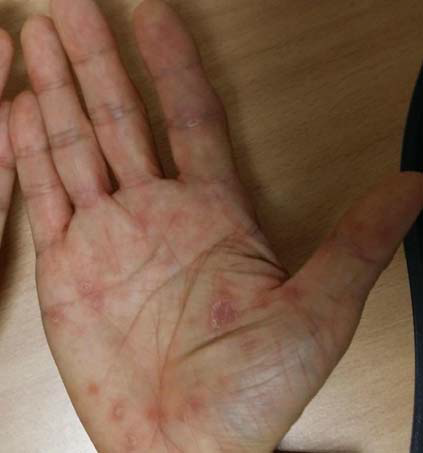
2기 매독 6주~6개월 | • 피부병변: 손바닥, 발바닥, 배의 maculopapular rash • 열, 두통, 권태감, 림프절 비대 |
| |
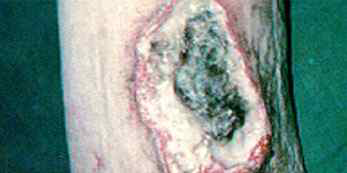
3기 매독 | • 고무종(gumma): 피부, 뼈, 간을 침범 |
| |
심혈관 매독: Ascending aorta 침범 → aneurysm | |||
신경매독: CNS, meningeal vessels 침범, 척수로 진행마비 / 무증상이기도 함 | |||
잠복 매독 | • 무증상: 매독 혈청검사에서 우연히 양성 진단 • 1년을 기준으로 early / late 나눔 (항생제 투여 횟수가 달라짐) | ||
선천 매독 | • Early: 생후 2년 이내, 성인 2기 매독과 유사 • Late: 생후 2년 이후, Hutchinson teeth, Saber shin, interstitial keratitis | ||
3. 진단
1) Nontreponemal test: 선별검사
(1) 원리: Lipoid antigen, damaged host cells 등 간접적 antigen에 대한 antibody 측정 → 선별검사로 적절하며 위양성이 많음
(2) Ab titer를 정량적으로 측정하기 때문에 추적관찰에 유용
* VDRL과 RPR의 역가는 상호 대체 가능하지 않으므로, 동일 환자에서 추적 시에는 같은 검사를 이용해야 한다.
(3) 매독 감염 이후 혈청에서는 2~3주, CSF에서는 4~8주 이후부터 양성으로 나타나곤 함
* 1기 매독의 경우 20~40% 정도에서 혈청 VDRL/RPR이 음성으로 나타날 수 있고, 2기 매독에서는 거의 모든 환자에서 양성이 된다.
(4) 종류
① VDRL(venereal disease research laboratory)
• 1:8 이하는 대부분 위양성 (자가면역질환, 최근 바이러스 감염, 백신, 임신 등)
② RPR(rapid plasma reagin)
• VDRL보다 민감도와 특이도가 약간 더 높지만, 위양성 가능성 있음
2) Treponemal test: 비트레포네말 검사에 비해 위양성률 낮아서 확진검사로 사용됨
(1) 원리: T. pallidum에 대한 직접적 antibody 측정
(2) 치료 후에도 평생 양성 → 추적검사로 적합하지 않음
(3) 종류
① FTA-ABS(fluorescent treponemal antibody-absorbed)
② TPHA(Treponema pallidum hemagglutination assay)
3) 뇌척수액 검사: 신경매독(neurosyphilis)의 진단
(1) 적응증
① 신경계 증상(+)
② 치료 실패가 의심될 때
③ 활동성 3기 매독
④ HIV 감염인에서 CD4 count≤350 μL & VDRL or RPR titer > 1:32: 현재는 이 자체만으로 뇌척수액 검사를 시행하지는 않는 추세
⑤ 후기잠복매독 & VDRL or RPR titer > 1:32: 과거와 달리 현재는 뇌척수액 검사를 시행하지는 않는 것이 일반적임
(2) 결과 해석: 다음 중 하나라도 있으면 CNS 침범을 의심
① CSF WBC > 5/mm3
② CSF total protein > 45mg/dL
③ CSF VDRL(+)
4) 기타 검사: 현미경 검사(darkfield examination, direct fluorescent Ab staining) 등
4. 치료
1) 치료 대상: 자연적으로 균이 체내에서 소멸되지 않으므로 매독 감염이 확인되면 항상 치료가 필요함
2) 치료 방법
병기 | Drug of choice | Follow up |
1기, 2기, 조기 잠복매독 | Benzathine penicillin G 1회 (IM) | 6, 12개월째 |
후기 잠복매독, 심혈관계 매독, 양성 3기 매독 | Benzathine penicillin G 3회 (IM, 1주 간격) | 6, 12, 24개월째 |
신경매독 | Aqueous crystalline penicillin G (IV, 10~14일) | 6, 12, 18, 24개월째 뇌척수액 검사는 6개월 간격 |
* 추적 관찰은 임상적 평가 및 nontreponemal test(VDRL, RPR)를 통해 시행한다.
* HIV 감염인이거나 RPR 또는 VDRL 역가가 지속적으로 낮지 않게 측정되는 경우(Serofast state) 등에서는 추적 간격이 달라진다.
3) 치료 효과의 판정: 일반적으로 VDRL 또는 RPR이 음성으로 전환되거나 역가가 4배 이상 감소하면 성공적인 치료로 간주함
Harrison 21e, pp.1406-1413