바이러스 질환 - 후천면역결핍증후군
이론과 하이라이트 히스토리를 확인 할 수 있어요.
[안내]
본 이론에는 연관 이론으로 이동할 수 있는 링크가 포함되어 있습니다.
클릭하시면 해당 연관 이론 페이지로 이동하여 확인하실 수 있습니다.
* 표시가 있는 이론(우측 상단 별표)은 ALLEN25 이용권 보유 시에만 확인 가능합니다.
: Acquired immune deficiency syndrome, AIDS
Harrison 21판에서 단일 챕터로 가장 많은 페이지 수를 차지하는 중요한 질환이지만, 시험에서는 잘 출제되지 않고 있으며 출제되더라도 간단하게 출제된다.
1. HIV(human immunodeficiency virus, 인체면역결핍바이러스)
1) 인체 면역체계를 파괴시키는 바이러스로, AIDS의 원인 병원체
2) Life cycle
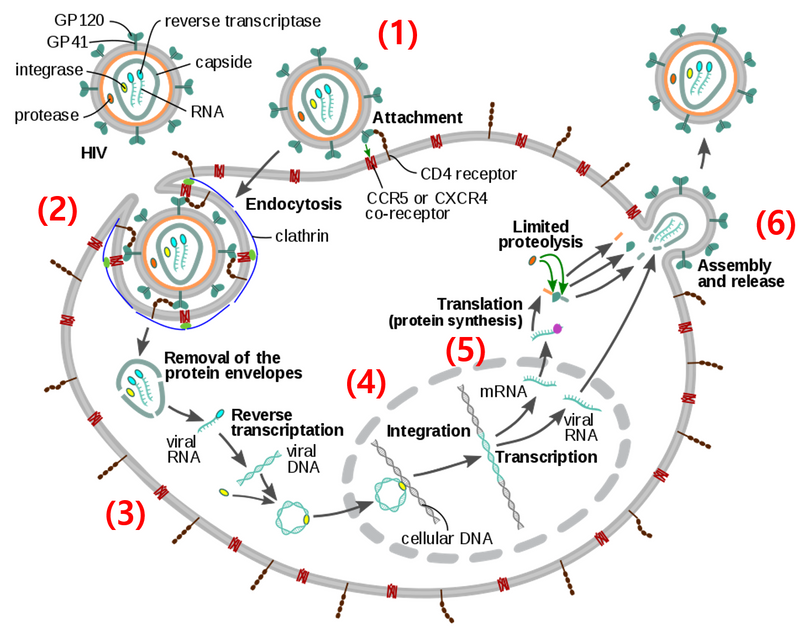
(1) 혈액 내 바이러스가 표면의 gp120을 이용해 면역세포의 CD4 molecule에 결합
(2) 바이러스와 면역세포의 membrane fusion이 일어나며 세포 내로 viral RNA 유입
(3) Reverse transcriptase에 의해 viral RNA를 DNA로 역전사
(4) Proviral DNA가 숙주의 chromosomal DNA로 삽입(integration)
(5) Genomic RNA 및 mRNA가 각각 전사, 번역되어 유전체와 단백질을 만들어냄
(6) HIV virus의 budding이 일어나서 CD4+ T cell 파괴, 바이러스 퍼짐
* 위 life cycle에 관여하는 reverse transcriptase, integrasem, protease가 치료의 주 target이 된다.
3) AIDS(acquired immune deficiency syndrome, 후천성면역결핍증후군)
(1) HIV 감염에 의해 면역체계 손상이 심해져 CD4+ T cell count가 감소하고 여러 가지 면역결핍 증상이 나타나는 상태
(2) 1981년 미국에서 동성애 남성에서 PCP 폐렴의 유행이 보고되며 면역결핍을 유발하는 감염질환이 있다는 사실을 인지 → AIDS로 명명
4) 역학
(1) 신규 감염인: 2000년대부터 전세계적 감소 추세 / 대한민국 현재 연간 1000명
(2) 감염 경로: 감염인의 혈액, 정액, 질 분비물, 모유에 많은 양의 HIV가 존재
① 성적 접촉: m/c, 기타 STD 과거력 (감염률 0.1~1%)
② 모체-태아 전파
• 감염률 20~40%
• 감염 시기: 임신 ~ 모유 수유기까지 어느 때나 가능
• 산모가 치료받아 HIV titer가 낮으면 감염 위험이 현저히 줄어듦
③ 주사기 관련: IV drug abuse, 의료인 needle stick injury 등 (감염률 0.3~1%)
④ 수혈: 현재는 헌혈 시 선별검사를 하므로 수혈을 통한 감염은 드묾 (감염률 90~100%)
⑤ 감염되지 않는 경우: 기침/재채기/눈물/대소변, 음식/식기 공동사용, insect bite 등
2. 경과 및 임상양상
HIV 감염 후 치료받지 않으면 급성 감염기 → 무증상기 → 증상기 순서로 진행된다.
1) 급성 감염기(acute HIV syndrome)
(1) HIV에 감염된 사람 중 40~90%에서만 나타남
(2) 비특이적 증상: 발열, 인후통, 림프절 비대, 피부발진, 설사 등 (잠복기 2~6주)
(2) 대부분 1~6주 후 특별한 치료 없이 증상 호전 → 일반 바이러스 감염으로 착각하기 쉬움
2) 무증상기(임상적 잠복기, asymptomatic stage, clinical latency)
(1) 약 8~10년 정도 지속되나 개개인에 따른 차이가 큼
(2) 바이러스는 인체의 면역기능을 피해 림프구 내 잠복 → 낮은 농도의 viremia
(3) 면역기능 지속적으로 감소 (CD4+ T cell count 감소)
3) 증상기(symptomatic disease)
(1) Viremia 농도 증가하기 시작 → 각종 기회감염 발생
(2) 기회감염(opportunistic infection) (진균감염* 파트 참고)
CD4+ T cell count | 기회감염 |
200~500/μL | 대상포진, TB |
100~200/μL | PCP, Candida, Cryptococcus |
< 100/μL | Toxoplasma, CMV, MAC(Mycobacterium avium complex) |
(3) 기타 감염질환: 폐렴, 식도염, 장염, HBV/HCV 동반감염, 뇌수막염 등
(4) 종양성 질환: Kaposi sarcoma, 림프종, 다발성 골수종, 기타 장기의 암 빈도 증가
4) Non AIDS complications: 과거에는 AIDS관련 기회질환이 문제였다면, 최근에는 항레트로바이러스 병용치료로 HIV 감염인의 생존기간이 늘어남에 따라 non-AIDS 합병증이 더 문제 (심혈관질환 등)
3. 진단
이론부터 문제까지, 알렌의 서재를 100% 활용하세요
※ 로그인 후 이용권 구매 시 전체 이용 가능합니다.
6,000개 이상의 문제와 연결되는 이론으로 개념과 적용을 한 번에
실제 국시와 동일한 CBT 환경으로 실전 감각 완성
틀린 문제를 매일 자동으로 챙겨주는 ‘오늘의 문제’
메모·암기카드·노트로 만드는 나만의 복습노트
커뮤니티 Q&A
위 이론과 관련된 게시글이에요.
이해가 안 되거나 궁금한 점이 있다면 커뮤니티에 질문해 보세요!
로그인