전신홍반루푸스 - 전신홍반루푸스
이론과 하이라이트 히스토리를 확인 할 수 있어요.
[안내]
본 이론에는 연관 이론으로 이동할 수 있는 링크가 포함되어 있습니다.
클릭하시면 해당 연관 이론 페이지로 이동하여 확인하실 수 있습니다.
* 표시가 있는 이론(우측 상단 별표)은 ALLEN25 이용권 보유 시에만 확인 가능합니다.
: Systemic lupus erythematosus, SLE
전신적 자가면역질환의 대표격인 질환으로, 꾸준히 시험에 출제되는 중요한 질환이다. 비특이적인 임상양상들이 조합된 경우가 대부분인데, 진단명이 SLE임을 알고 보면 명확하지만 모르는 상태에서는 자가면역질환인지 아닌지조차 감을 잡기 어려운 경우도 있다. 특징적인 자가항체 검사소견이 주어지는 경우에는 진단이 쉽지만, 그러하지 않을 경우 난해할 수 있으므로 가능한 임상양상들을 빠짐없이 외우고 있는 것이 중요하다. 다양한 자가항체와 연관되어 있는데, 이 중 SLE에 특이적인 것이 무엇인지, 질병활성도를 나타내는 것은 무엇인지, 진단을 위한 면역학적 기준으로 사용되는 것은 무엇인지 잘 구분하여 알아두어야 한다.
1. 개요
1) 정의: 조직에 결합하는 자가항체와 면역복합체가 조직과 세포의 손상을 일으키는 자가면역질환
2) 역학: 90%가 가임기 여성에게 발생
* SLE뿐만 아니라 대부분의 자가면역질환이 남성보다 여성에게서 더 흔히 발생한다.
3) 병태생리
(1) 원인: 유전적 소인, 환경적 요인, 여성호르몬과 연관(경구피임제, HRT시 위험 증가)
(2) 자가항체의 주된 항원이 세포핵의 단백질 및 DNA → 따라서 매우 다양한 세포/조직에 침범 및 손상 가능
2. 분류기준
분류기준에 포함된 세부적 사항은 아래 '3. 임상양상', '4. 면역학적 검사소견'에서 더 자세히 다루고 있다.
2012 SLICC Classification Criteria for SLE | |
Clinical criteria 최소 1개, immunologic criteria 최소 1개, 총 4개 이상 | |
Clinical Criteria | Immunologic Criteria |
1. Acute cutaneous lupus 2. Chronic cutaneous lupus 3. Oral or nasal ulcers 4. Non-scarring alopecia 5. Arthritis (2개 이상 관절 침범) 6. Serositis (pericarditis, pleuritis) 7. Renal (24hr 소변 단백질 ≥ 500mg 또는 RBC casts) 8. Neurologic Sx 9. Hemolytic anemia 10. Leukopenia 11. Thrombocytopenia (< 100,000/mm3) | 1. ANA 2. Anti-DNA Ab 3. Anti-Sm Ab 4. Antiphospholipid Ab 5. Low complement (C3, C4, CH50) 6. Direct Coombs' test (용혈빈혈 있는 경우 제외) |
* 해당 분류기준을 만족할 때 SLE 진단의 민감도는 97%, 특이도는 84%
* Lupus nephritis가 생검으로 확진됨과 동시에 ANA(+) or anti-dsDNA Ab(+)이어도 확진 가능
* 2019년에 ACR 및 EULAR에서 공동으로 개발한 새로운 분류기준이 제시되었다 (민감도 96%, 특이도 93%). 임상연구에는 유용할 수 있겠지만, 임상에서 SLE를 진단하는데 사용하기에는 다소 복잡하다. 자세한 내용은 'SLE 진단기준’ 참고
3. 임상양상
전신적 질환이기 때문에 매우 다양한 임상양상이 존재할 수 있다. 이 중 일부가 나타날 수도, 나타지 않을 수도 있다. 발열, 관절통, 발진이 있을 때 의심하도록 한다.
1) 전신 증상: 발열, 피로, 권태, 발열, 식욕부진, 체중감소
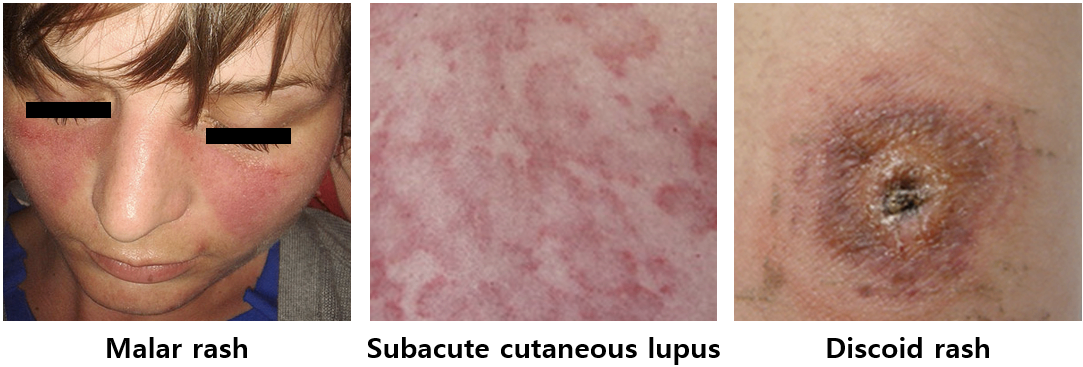
2) 피부(cutaneous lupus)
(1) 분류
① Acute: Malar rash - 볼/코/턱 등의 나비 모양, 광과민성 동반
② Subacute: 붉은 반점, 붉은 고리 모양의 발진
③ Chronic: Discoid rash - 중심부는 탈색소성 위축, 경계부는 비늘을 동반한 과색소성 병변
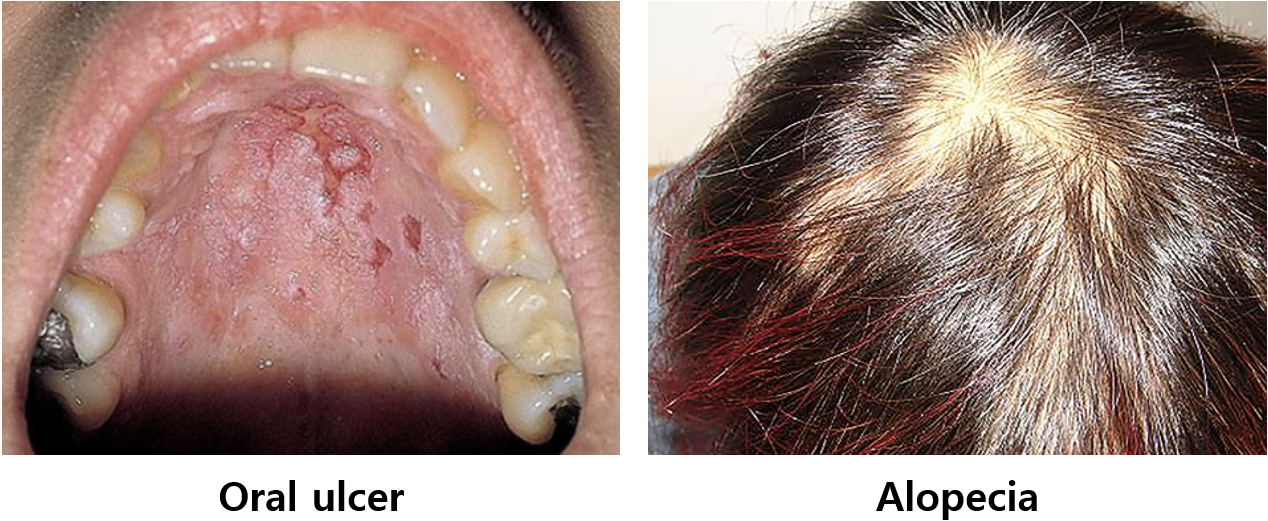
(2) 기타 증상 및 징후
① 구강 및 비강 ulcer
② 탈모(alopecia): Non-scarring 형태로 발생
(3) 진단: 필요한 경우 피부 생검 → hyperkeratosis 및 T cell-predominant infiltrate 관찰
3) 관절통: 95%에서 나타나는 매우 흔한 증상, 주로 non-erosive 관절염
4) 신장(lupus nephritis)
(1) Nephritic syndrome의 양상: 단백뇨, 현미경적 혈뇨, 신기능 저하
① 단백뇨: UPCR > 500 mg/gCr (드물게 nephrotic 양상(> 3500 mg/gCr)을 보이는 경우도 있음)
② 혈뇨: RBC cast
③ 신기능 저하: 혈액 BUN/Cr↑
(2) 진단: 신장 침범이 의심되면 신장 생검 필요
• 병리학적 분류 class I~VI 중 class III, IV, V의 경우 적극적 면역억제치료 필요(class IV가 가장 나쁜 예후)
5) 심장/폐: 심막염, 흉막염/흉막삼출
6) 신경: CNS(섬망, 정신병적 증상, 발작 등), PNS 증상 모두 가능
7) 혈액: Pancytopenia
(1) 빈혈: 용혈성 빈혈 양상, normocytic/normochromic
(2) 백혈구감소증: 특히 lymphocyte
(3) 혈소판감소증
8) 기타
(1) 혈관폐쇄: 심근경색, 뇌졸중 위험 증가 → antiphospholipid Ab*가 응고항진 및 급성 혈전증과 연관성이 높음
(2) 레이노 현상(Raynaud phenomenon): 낮은 온도에 노출시 손가락에 창백/청색증이 발생하는 현상 (전신경화증* 단원 참고)
(3) 눈: 결막염, 각막염 등
4. 면역학적 검사소견
1) SLE 연관 자가항체
(1) 선별검사: ANA(+)
① 역가 < 1:40일 경우 SLE의 가능성이 낮음
② 역가 ≥ 1:80일 경우 2019 진단기준의 필요조건 만족
(2) SLE에 특이적인 자가항체
① Anti-dsDNA Ab(+): 질병 활성도를 반영
② Anti-Sm Ab(+)
(3) 기타
① Anti-phospholipid Ab: 항인지질증후군*(혈전증, 반복적 유산)과 연관됨
• Anti-cardiolipin Ab, anti-β2 glycoprotein-I Ab, lupus anticoagulant
② Anti-Ro/La, anti-RNP, anti-histone 등
2) 보체(complement): C3, C4, CH50 감소 → 질병 활성도를 반영
• 면역반응에 의해 소모되어 혈중 농도가 감소함
* Lupus nephritis는 PSGN, MPGN과 같이 보체 수치가 감소하는 사구체신염의 한 종류다.
3) 질병 활성도 반영 소견
(1) Anti-dsDNA Ab 증가
(2) 보체(C3,C4,CH50) 감소
(3) 기타: Anti-C1q Ab 증가, NGAL, monocyte chemotactic protein-1 등
선별검사에 활용되는 자가항체 | • ANA |
SLE에 특이적인 자가항체 | • Anti-dsDNA • Anti-Sm |
진단기준에 포함된 면역학적 검사소견 | • ANA • Anti-dsDNA • Anti-Sm • Antiphospholipid antibody (anti-cardiolipin, anti-β2 GPI, lupus anticoagulant) • Low complement • Direct Coombs' test(+) |
질병 활성도를 반영하는 검사소견 | • Anti-dsDNA↑ • C3/C4↓ • Anti-C1q Ab↑ |
5. 치료
1) 개요
(1) 목표: 완치는 어려움 → 따라서 질병 활성도 조절, 삶의 질 향상, 장기손상 예방이 목적
(2) 증상의 심각도, 약제 부작용, 환자 선호도 등에 따라 개별화된 치료 전략 수립
2) Non-organ threatening SLE: 피부/관절 등 → 보존적 치료
(1) Hydroxychloroquine(HCQ): 모든 SLE 환자에게 투여 (망막독성 주의)
(2) 기타
① 피부: 자외선 차단제, 국소 도포 치료제 추가 가능(steroid, calcineurin inhibitor 등)
② 관절: NSAID 추가 가능 (소화성 궤양, 신독성 주의)
③ 위 치료에도 삶의 질이 좋지 않을 때 저용량 전신 steroid, 면역억제제 등 고려
3) Organ-threatening SLE: 신장/CNS/폐/심장/용혈 등 → 적극적 면역억제 치료
(1) 고용량 전신 steroid: HCQ와 병용투여
① 고용량으로 빠르게 염증 조절 후 감량(tapering) 시도
② 가능한 적은 용량을 투여하기 위해 아래 면역억제제와 병용투여 강력히 고려
(2) 추가적 면역억제제
① Cyclosporine, tacrolimus: mild to moderate SLE
② Methotrexate, azathioprine: mild to moderate SLE
③ Mycophenolate mofetil(MMF): mild to severe SLE
④ Cyclophosphamide(CYC), Rituximab(anti-CD20 Ab): Severe SLE
* 중증 class Ⅲ, Ⅳ 루푸스 신염의 경우 CYC 또는 MMF 투여가 반드시 필요함
⑤ 기타: belimumab, aniflorumab 등
SLE 정리 | |
역학 | • 가임기 여성에서 호발 |
임상양상 | • Malar rash, discoid rash, 구강궤양, 탈모, 관절통 • 단백뇨, 혈뇨, 신기능 저하 • Hb↓, WBC↓, PLT↓ • 심막염, 흉막염, CNS 증상 등 |
면역학적 검사소견 | • ANA ≥ 1:80, anti-dsDNA(+), anti-Sm(+) • C3/C4/CH50↓ |
치료 | • Hydroxychloroquine(모든 SLE 환자) • Organ threatening(lupus nephritis 등): 고용량 steroid (+ 면역억제제) |