뇌하수체 후엽 질환 - 항이뇨호르몬 - 요붕증, SIADH
이론과 하이라이트 히스토리를 확인 할 수 있어요.
뇌하수체 후엽 질환 중에서 요붕증을 알아두어야 한다. 요붕증은 뇌하수체의 문제에 의해 생기기도 하고 (중추성 요붕증), 콩팥의 문제에 의해 생기기도 하므로 (신장성 요붕증), 둘을 구분할 수 있어야 한다.
1. 항이뇨호르몬(ADH, AVP, arginine vasopressin)
1) ADH의 분비
(1) Hypothalamus의 paraventricular nucleus(PVN)에서 생성 → pituitary stalk을 통해 post. pituitary까지 연결 → 뇌하수체 후엽에서 분비
(2) Hypothalamus의 osmoreceptor에서 감지하는 혈장 농도에 따라 조절
① 농도가 낮으면 분비 ↓
② 농도가 높으면 분비 ↑
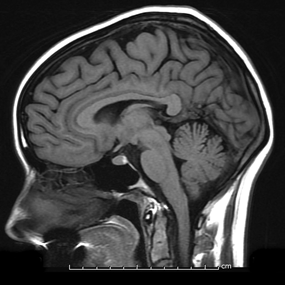
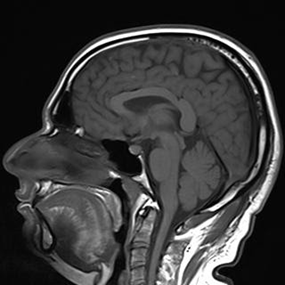
(3) MRI: T1-weighted mid-sagittal view
• Posterior pituitary bright spot: Myelin이 많아 T1WI에서 밝게 보임
• 뇌하수체 후엽 병변 → posterior pituitary bright spot이 관찰되지 않을 수 있음
* 그러나 뇌하수체 후엽 병변이 있어도 bright spot이 소실되지 않는 경우도 있고, 다른 원인에 의해 bright spot이 소실될 수도 있으므로 여타 임상 맥락을 고려하여 해석해야 한다.
|
|
Normal post. pituitary bright spot | Absent post. pituitary bright spot |
2) ADH의 작용
(1) 신장의 collecting duct에 작용해 aquaporin-2 발현
(2) Aquaporin이 수분을 재흡수해 요농축(Uosm 10배까지 상승시킬 수 있음)
(3) If ADH 부족: DI
(4) If ADH 과다: SIADH
2. 요붕증(diabetes insipidus, DI)
1) 정의: 다량의 저농축 소변 생성을 특징으로 갖는 임상 증후군
2) 분류 및 원인
(1) 원발성 다음증(primary polydipsia): 수분 섭취 증가 및 그로 인한 ADH 분비 감소
(2) 중추성 요붕증(central DI, pituitary DI): 뇌하수체 후엽의 ADH 분비 감소
(3) 신장성 요붕증(nephrogenic DI): ADH 분비는 정상이나, 신장에서 ADH의 작용이 저하
(4) 임신성 요붕증(gestational DI): 태반에서 생성되는 N-terminal aminopeptidase에 의해 ADH의 대사가 증가되어 혈중 농도 감소
요붕증의 분류 및 원인 | ||
1° polydipsia | Acquired | • Psychogenic(조현병, OCD) • Abnormal thirst (두부외상 등) |
Central DI | Acquired | • 두부외상(수술 등), neoplasm, infection(뇌수막염, 뇌염) • Inflammation, vascular dz, chemical toxin, idiopathic |
Congenital | • Septo-optic dysplasia, midline craniofacial defect 등 | |
Genetic | • AD (AVP-neurophysin gene), AR(type A, B, C), X-linked | |
Nephrogenic DI | Acquired | • Drug (Li, cisplatin, demeclocycline 등) • Metabolic(hyperCa, hypoK), obstruction, vascular, neoplasm, granuloma 등 |
Genetic | • X-linked, AR/AD(AQP2 gene) | |
Gestational DI | • 임신 2, 3분기 | |
3) 임상양상
(1) 주호소: 다뇨
(2) 기타 증상 및 징후: 야뇨, 갈증, 다음, 유뇨증 (심한 탈수와 hyperNa는 흔하지 않음)
* Free water loss가 심하지만 fluid intake가 증가되는 보상 기전이 활성화되어 체내 수분량은 유지된다. 단, 이러한 보상이 적절히 작동하지 않는 경우 탈수나 hyperNa가 동반될 수 있다.
* 다뇨와 다음은 당뇨의 임상양상과 유사하기 때문에 항상 감별진단 중 하나로 당뇨병을 염두에 두고 있어야 한다.
4) 진단: 수분을 제한하지 않고 시행한 24hr 소변 검사 상 아래 두 조건을 모두 만족
(1) 24시간 소변량 > 40 mL/kg
(2) 소변 삼투질농도 < 300 mOsm/kgH2O
5) 감별진단: 위 진단기준 만족 후, 원인을 감별하기 위해 아래 검사 둘 중 하나를 시행
* 아래 두 검사법들의 flowchart를 전부 알고 있어야 한다.
(1) Serum AVP → sella MRI: 간략한 방법
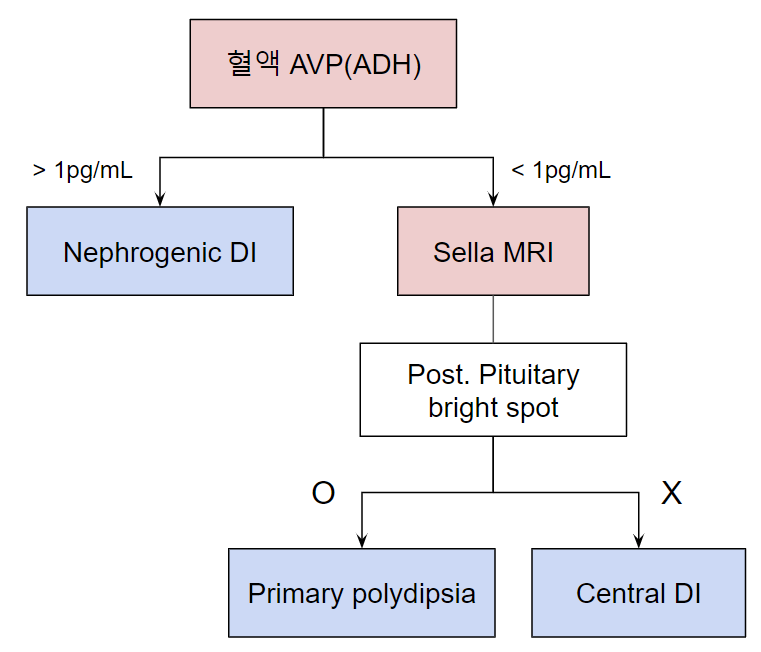
① Serum AVP
• > 1 pg/mL: AVP는 충분히 분비되나 작용하지 못하는 것 → 신장성
• < 1 pg/mL: AVP가 충분히 분비되지 않는 것 → sella MRI 시행
② Sella MRI (AVP < 1 pg/mL인 경우)
• Post. pituitary bright spot O: Neurophysis 정상 → 원발성 다음증
• Post. pituitary bright spot X: Neurophysis의 이상 → 중추성
(2) 수분제한검사 → desmopressin 투여: 전통적인 방법
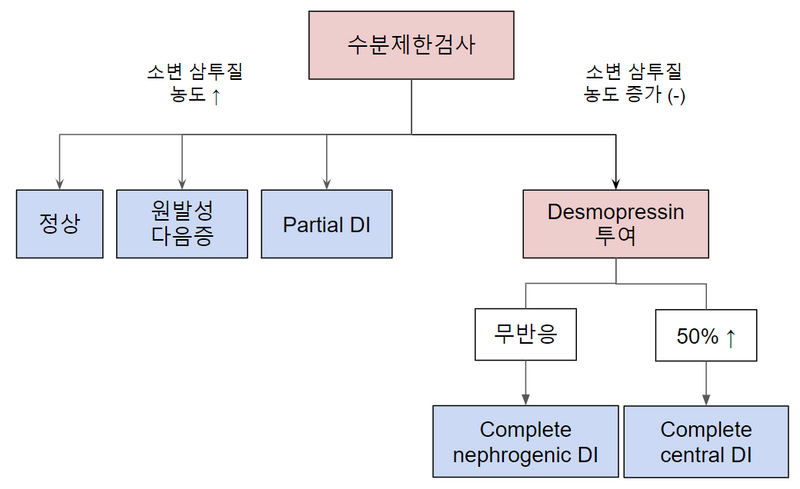
① 수분제한검사
• Uosm > 300: 수분 섭취 감소로 인한 ADH 분비가 이루어짐
→ 정상 / 원발성 다음증 / partial DI
* Partial DI, primary polydipsia의 경우 감별을 위해 hypertonic saline infusion test 시행 가능
• Uosm 증가 X: 수분 섭취 감소에도 ADH가 작용하지 않음
→ desmopressin 투여 (desmopressin에 대한 반응 확인)
• 혈중 Na+나 serum osmolality 상승되어 있는 환자는 수분제한검사 시행의 금기 & primary polydipsia는 배제 가능
* 고나트륨혈증이 있거나 삼투압이 높은 상황에서 수분 제한 검사를 하면 심각한 탈수, 급성 신손상, 뇌손상 등이 일어날 수 있으므로 수분제한 검사를 시행해서는 안 된다.
* 일차성 다음증은 결코 고나트륨혈증을 일으키지 않는다.
② Desmopressin/vasopressin(DDAVP) 투여 후 소변 삼투질 농도의 변화
• 무반응: AVP 투여해도 AVP 작용에 문제가 있음 → complete nephrogenic DI
• > 50% 증가: AVP 투여 시 소변 농축 → complete central DI
6) 치료
(1) 원발성 다음증: 원인질환 치료, 수분 제한 (DDAVP는 금기)
(2) 중추성 요붕증: 원인 치료, DDAVP(desmopressin) 투여
* 단, 시상하부의 AVP 분비 신경세포가 영구히 손상된 경우에는 원인을 치료해도 요붕증이 지속된다.
(3) 신장성 요붕증: 원인 치료(ex. 리튬이 원인이라면 리튬 중단), thiazide계 이뇨제, Na+ 제한, NSAIDs(인도메타신)
* Thiazide는 소변을 희석하려는 신장의 작용을 억제함: DT의 Na+, H2O 재흡수↓ → volume↓ → PT의 Na+, H2O 재흡수↑ → CD 도달 소변량↓ (CD에서 ADH가 작용하지 못해도 소변량 조절)
* Na+ 제한: 체내 Na⁺↓ → PT의 Na⁺ 재흡수↑ → GFR↓, 소변량↓
* NSAIDs: (Prostaglandin E → ADH 억제) PGE 합성 억제 → ADH 억제효과↓
3. 항이뇨호르몬 부적절 분비 증후군(syndrome of inappropriate antidiuretic hormone, SIADH)
1) 정의: ADH 혹은 유사물질의 분비가 부적절하게 지속되어 농도가 높게 유지된 상태
* 일부 환자에서는 ADH의 혈중 농도가 높지 않더라도 신장 수용체의 활성화와 같은 다른 기전으로 항이뇨 효과가 나타날 수 있기에, 최근에는 SIADH 대신 'syndrome of inappropriate antidiuresis(SIAD)'라는 용어를 사용하는 추세이다.
2) 원인
(1) 부종양증후군(paraneoplastic syndrome)
• 폐암(m/c, 특히 SCLC), thymoma, 췌장암, 난소암 등
(2) 기타: 감염 질환, CNS 이상, 약물(desmopressin, TCA, vincristine 등)
3) 병태생리
(1) ADH 과분비 → collecting duct 수분 재흡수 증가 → Posm↓, Na+↓, body fluid↑
(2) Body fluid 증가를 보상하기 위해 GFR↑, ANP↑, RAAS ↓ → 소변 Na excretion ↑
(3) Na+ excretion 때문에 extracellular volume의 증가는 미미해지고(euvolemic), hypoNa는 악화(hyponatremia)
(4) HypoNa로 인해 intracellular volume이 증가 → 뇌부종, IICP 유발
4) 임상양상: Euvolemic hypoNa(부종 X, hypoNa), 핍뇨, 신경학적 증상, Posm↓
(1) 수 일 이상에 걸쳐 서서히 발생한 경우 무증상
(2) 급격하게 발생한 경우: 신경학적 증상 (두통, 과민, 무기력, 경련, 의식저하 등)
(3) 부종(-), 기립성저혈압(-), 탈수(-): Euvolemia 상태를 의미
(4) 심질환, 간질환, 갑상샘기능저하증, 저코티솔혈증, 신부전 전부 없음
5) 검사소견
(1) Hyponatremia: Na+ < 135 mEq/L
(2) 주로 urine Na+ > 20 mEq/L
(3) Urine Osm > 100 mOsm/kg (> 400 mOsm/kg이면 거의 확실)
6) 진단
* SIADH의 진단은 임상양상과 검사소견을 바탕으로 이루어진다. 부종이 없고, Uosm이 높은 euvolemic hypoNa에서 의심해야 한다 (신장 파트 ‘hyponatremia’ 참고).
필수 진단기준 | ||
① Serum Osm < 270 mOsm/kg ② Urine Osm > 100 mOsm/kg ③ Euvolemia ④ 정상적인 염분 및 수분 섭취 상황에서 urine Na+>30 mEq/L ⑤ 신부전, 간경변, 심부전, 갑상선기능저하증, 글루코코티코이드 결핍, 이뇨제 과용 배제 | ||
보조 진단기준 | ||
① 비정상적인 수분부하검사 결과 ② 혈중 오스몰랄 농도에 비해 혈중 바소프레신 또는 copeptin 농도가 부적절하게 상승 ③ 체액 팽창으로 혈중 소듐 농도가 교정되지 않고 수분 제한으로 호전된 경우 ④ 혈중 요산 농도 < 4 mg/dL ⑤ 소변의 요산분획배율(Fractional excretion of uric acid, FEUA) > 10% |
7) 치료
* SIADH에서는 체내에 수분은 계속 저류되고, 소듐은 소변으로 계속 배출되는 것이 문제이므로 수분을 제한하거나 소듐 공급 또는 소변을 통한 소듐 배출을 줄이는 것이 치료가 된다.
(1) 원인 질환 치료
(2) 경증: 수분 제한 ('insensible loss + 소변량'보다 적도록 제한) → 고염식(salt tablet) ± furosemide
• 800~1500 mL/day 미만으로 수분 제한
• 수분 제한만으로 호전되지 않으면 소듐을 공급해볼 수 있으며, 일부 환자에서 furosemide가 소변을 희석시키는데 도움이 될 수 있음
* 고리작용 이뇨제는 소변을 최대한 농축하려는 콩팥의 기능을 억제해 이뇨 작용을 나타낸다. Urine Osm이 지나치게 높게 유지되는 SIADH 환자에서 furosemide를 투여하면 소변이 희석되어 소변을 통한 소듐 배출이 줄어들게 된다.
(3) 중증: Acute cerebral edema로 인한 중증/신경학적 증상
① 3% saline ± loop diuretics
• 0.05mL/kg/min 이하로 교정 (rapid correction은 금기. 너무 빨리 교정하면 osmotic demyelination syndrome 발생 가능)
• Na+ 12mEq/L 상승 or 130mEq/L 도달 시 중단
② AVP antagonist: Tolvaptan, conivaptan 등
• 순수하게 수분만 배출시켜 hypoNa 교정(다른 전해질에는 영향 X)
(4) 금기/주의: Urine Osm보다 Osm이 낮은 수액을 투여하는 것
* 예를 들어 urine Osm이 400 mOsm/kg인 SIADH 환자에서 N/S(308 mOsm/L)을 투여하면 저나트륨혈증이 악화되게 된다.
Harrison 21e, pp.2918-2926
이미지: Pituitary bright spot, absent