부신 피질 질환 - 쿠싱증후군
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Cushing’s syndrome
쿠싱증후군의 임상양상은 전형적이기 때문에 추정진단을 잡는 것이 어렵지는 않다. 각 원인에 대한 병태생리를 잘 익히고, 진단 알고리즘의 각 단계가 왜 필요한지 이해한다면 문제들을 어렵지 않게 풀 수 있을 것이다.
1. 개요
1) 정의: Excess glucocorticoid에의 만성적 노출에 의한 임상양상이 종합적으로 나타나는 질환
2) 원인
(1) Exogenous
• 의인성(iatrogenic): 외부에서 스테로이드 투여 (m/c)
(2) Endogenous
① ACTH-independent Cushing’s syndrome: 부신이 스스로 cortisol 과생성
• Adrenocortical adenoma/carcinoma
② ACTH-dependent Cushing’s syndrome(90%): 부신 바깥에서 ACTH 과생성
• ACTH-producing pituitary adenoma (= Cushing’s disease)
- F > M / 90% 이상은 microadenoma
• Ectopic ACTH secretion
- F = M / carcinoid tumor (lung, thymus, pancreas 등)
2. 임상양상
1) 주호소: 체중증가, 피로
2) 기타 임상양상 및 병태생리
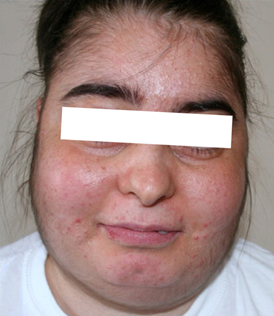
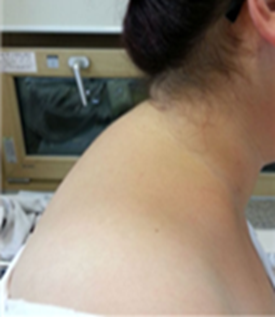
체내 지방 재배치 | 체중증가, central obesity, moon face, buffalo hump |
Gluconeogenesis, lipolysis | Insulin resistance(고혈당), dyslipidemia |
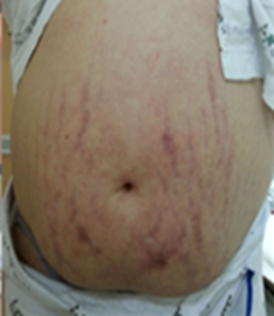
말초에서의 catabolism | 멍이 잘 듦, purple abdominal striae |
골다공증, 성장 중지(어린이), 결석증 | |
Weakness, proximal myopathy | |
Mineralocorticoid receptor에도 작용 | 고혈압, hypokalemia, 부종 |
GnRH, FSH, LH 억제 | Hypogonadism, 무월경 |
Immunosuppression | 감염 위험 증가 |
Coagulability 증가 | DVT, PTE |
정신과적 증상 | 불안, 우울, irritability, paranoid psychosis |
|
|
|
Moon face 여드름 | Buffalo hump (목 뒤에 지방 축적) | Abdominal purple striae Central obesity |
3) 쿠싱 증후군의 개별 원인에 따른 임상양상
(1) 의인성: 부신기능저하증의 증상들 동반 가능
* 외부 steroid에 장기간 투여로 인해 adrenal atrophy가 발생하고, 이 때 외부 steroid를 중단하면 adrenal insufficiency가 발생한다. 이 때 외관상으로는 쿠싱 증후군의 양상을 보이지만, 사실은 cortisol 결핍이 있는 상태가 많이 출제되므로 유의하고 있어야 한다.
(2) ACTH 과분비: 다모증, 여드름 (ACTH가 androgen 생성도 자극)
(3) Ectopic ACTH 과분비: 피부착색 (ACTH와 함께 피부착색을 유발하는 POMC라는 물질이 생성됨)
3. 진단
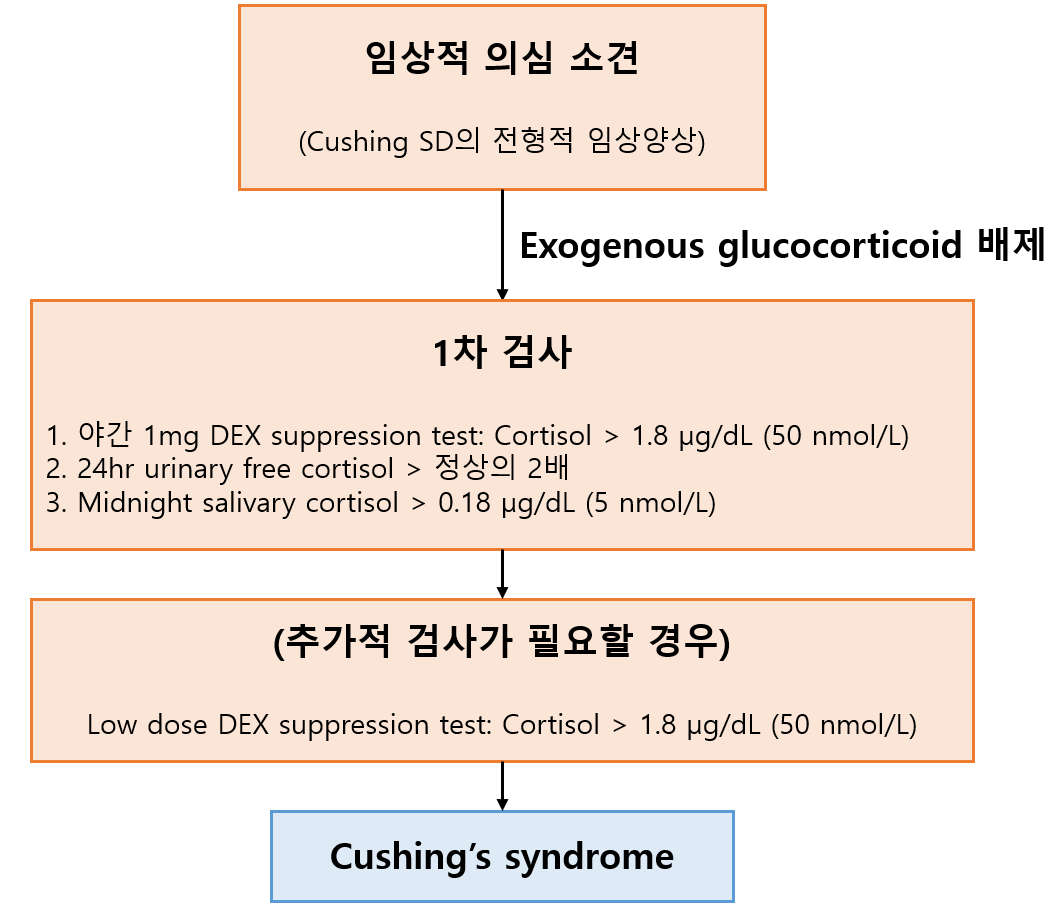
쿠싱증후군 중 어떤 원인에 의해 cortisol이 증가했는지 평가하기 전에, 우선 환자가 실제로 쿠싱증후군이 맞는지부터 확인해야 한다. 따라서 다음 검사들을 시행한다.
1) 임상양상으로 쿠싱 증후군 의심
2) 의인성 쿠싱증후군(m/c) 배제
(1) 다음과 같을 때 의심
① 스테로이드를 장기간 투여한 과거력
② 부신기능저하증의 증상 동반: 저혈압, 오심, 구토 등
③ 쿠싱증후군의 임상양상이 있지만 cortisol이 낮음
(2) 진단: 급속 ACTH 자극 검사 (부신기능저하증 참고)
3) 1차적 진단 검사
(1) 야간 1mg 덱사메타손 억제검사: Cortisol > 1.8 μg/dL
• 23시에 DEX 투여 → 8~9시에 측정
(2) 24시간 소변 유리 cortisol > 정상의 2배 이상 증가
(3) Midnight salivary cortisol > 0.18 μg/dL
• Steroid는 원래 야간에 낮아지는 것이 정상
4) 저용량 덱사메타손 억제검사: Cortisol > 1.8 μg/dL
• 1차적 진단 검사 이후 추가 검사가 필요할 경우
• 0.5 mg DEX를 6시간마다 2일간 투여 후 측정
4. 감별진단
쿠싱 증후군으로 확인되면, 원인 병소가 어딘지를 파악해야 한다. 1) 부신에서 스스로(autonomous) cortisol을 만들거나, 2) pituitary에서 ACTH를 과분비하거나, 3) 아예 다른 ectopic source에서 ACTH를 과분비할 수도 있다. 이러한 세 경우를 감별하기 위해 다음 검사들을 진행한다.
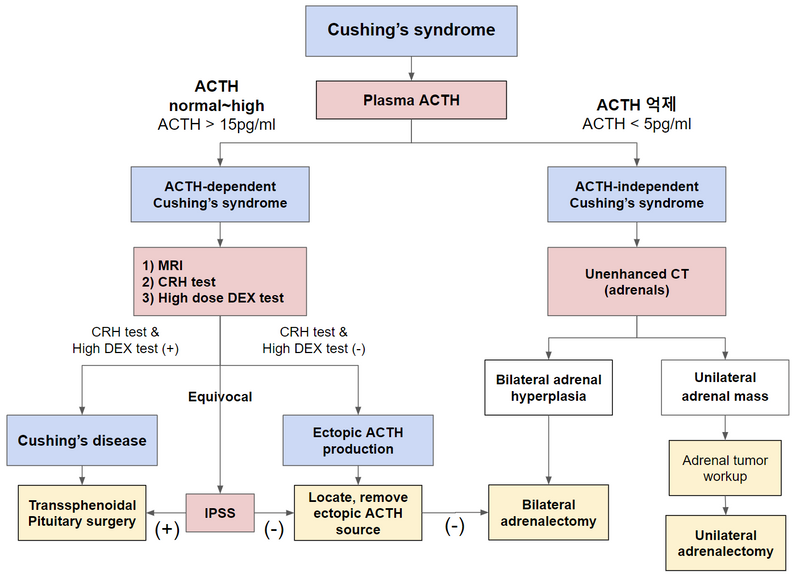
1) ACTH 의존성/비의존성 감별: Plasma ACTH
(1) ACTH > 15 pg/mL (정상~증가): ACTH 의존성 Cushing
• ACTH를 과분비하는 pituitary adenoma, ectopic mass를 의심
(2) ACTH < 5 pg/mL (감소): ACTH 비의존성 Cushing
• 부신의 cortisol 과분비 → 음성피드백에 의해 pituitary의 ACTH 분비 감소
(3) ACTH 5~15 pg/mL: ACTH 의존성 Cushing인 경우가 더 많지만, ACTH 비의존성 Cushging일 수도 있음
2) ACTH 의존성일 경우 (> 15 pg/mL)
(1) 목적: ACTH가 과분비되는 위치를 감별 (pituitary vs ectopic)
(2) 검사 종류
① Sella MRI: ACTH-secreting pituitary adenoma가 존재하는지 확인
② CRH 검사
• CRH 100μg IV 투여 후 이에 반응해 ACTH 분비가 증가하는지 확인
• Pituitary: 정상 CRH receptor가 있어 CRH에 반응해 ACTH 증가
• Ectopic: CRH에 반응하지 않아 ACTH 변화 없음
③ 고용량 덱사메타손 억제검사
• 고용량 DEX(2.0 mg 6시간마다 2일간)에 cortisol이 억제되는지 확인
• Pituitary: 저용량에는 억제되지 않았지만, 고용량에는 억제됨
• Ectopic: 고용량에도 억제되지 않음
④ 아래바위정맥굴채혈(inferior petrosal sinus sampling, IPSS)
• Pituitary 바로 옆에 위치한 정맥에서 채혈해 ACTH 농도 확인
• Pituitary: Petrosal ACTH 수치가 말초혈액에 비해 높음
• Ectopic: Petrosal ACTH 수치가 말초혈액과 차이 없음
검사 | Positive 소견 |
Sella MRI | • Pituitary adenoma 확인 |
CRH test | • ACTH increase > 40% (CRH 투여 15~30분 후) • Cortisol increase > 20% (CRH 투여 45~60분 후) |
High dose DEX test | • Cortisol suppression > 50% |
IPSS | • Petrosal/Peripheral ACTH ratio > 2 (baseline) • Petrosal/Peripheral ACTH ratio > 3 (CRH 투여 2~5분 후) |
(3) 결과 해석
① CRH & high dose DEX (+): Pituitary ACTH 과분비 진단
* Pituitary adenoma에서 ACTH가 과분비되는 질환을 쿠싱병(Cushing’s disease)이라고 한다. 즉, 쿠싱병은 쿠싱증후군의 하위 개념이다.
② CRH & high dose DEX (-): Ectopic ACTH 과분비 진단
③ 결과 불일치: IPSS 시행
검사 | 부신 cortisol 과분비 | Pituitary ACTH 과분비 | Ectopic ACTH 과분비 |
ACTH | ↓ | ↑ | ↑ |
Sella MRI | - | Pituitary mass | 없음 |
CRH test | - | ACTH 증가 | ACTH 변화 없음 |
고용량 DEX 억제 | - | 억제 O | 억제 X |
IPSS | - | > 말초혈액 ACTH | ≒ 말초혈액 ACTH |
3) ACTH 비의존성일 경우 (< 5 pg/mL): Noncontrast 부신 CT
• 일측성 adrenal mass인지,
• 양측성 micronodular/macronodular adrenal hyperplasia인지 감별
5. 치료
1) ACTH 비의존성
(1) 일측성 adrenal mass: 일측성 부신절제술(adrenalectomy)
(2) 양측성 micronodular/macronodular adrenal hyperplasia: 양측성 부신절제술
(3) 약물치료: 수술 불가, 수술 후 재발 등의 사유
① Metyrapone: 11β-hydroxylase 억제 → cortisol 생성 억제
② Ketoconazole: Cortisol 생성 억제
③ 기타: Mitotane, etomidate, pasireotide 등
* 부신절제술 이후에는 HPA axis가 suppression 되어있는 상태이므로, HPA axis가 회복되기까지 hydrocortisone 등으로 보충해주는 것이 중요하다.
2) ACTH 의존성
(1) Pituitary mass: 나비뼈경유(TSA) 수술
• 수술 불가, 수술 후 재발시 RTx, 양측성 부신절제술 고려
(2) Ectopic ACTH syndrome: 원인 종양 제거
• 수술 불가, 수술 후 재발시 양측성 부신절제술, 약물치료 고려
Harrison 21e, pp.2959-2963