만성콩팥기능상실/신대체요법 - 만성 신부전의 합병증
이론과 하이라이트 히스토리를 확인 할 수 있어요.
만성 신부전(CKD)의 합병증을 다룬다. 정상 신장의 기능이 저하되며 다양한 계통의 합병증이 모두 발생할 수 있다. 정상적인 신장이 어떤 기능을 하는지 먼저 이해하고 있어야 CKD에 의해 발생하는 합병증을 더 명료하게 이해할 수 있다. 특히 요독증, 체액 과부하, hyperK, 빈혈, CKD-MBD에 대해서는 잘 알고 있어야 한다.
1. 개요
1) 정상 신장의 기능
(1) 노폐물, 약물, 독극물의 배설
(2) 순환 혈액량과 혈압조절
(3) 전해질 농도, 산-염기 대사 조절
(4) 호르몬의 생산과 배설
(5) 조혈작용
→ 신장 기능이 저하되면 다양한 계통의 합병증이 모두 발생 가능함
2) 신장 기능 저하(GFR 감소)에 따른 solute 농도 변화
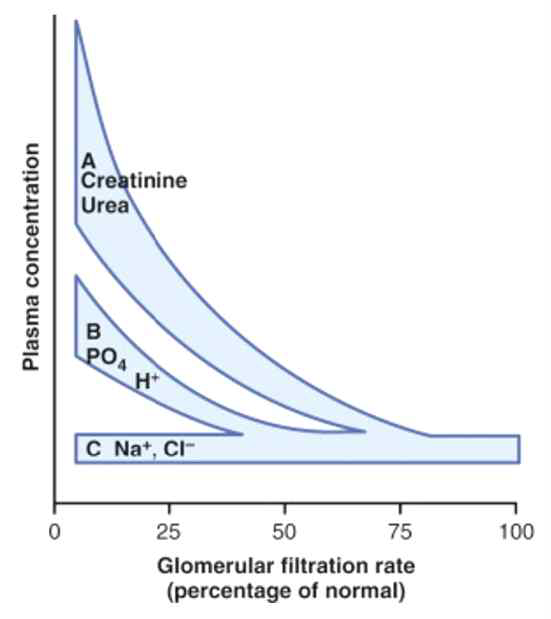
(1) Creatinine, urea은 GFR이 50% 이하로 감소하면 급격하게 증가
(2) PO43-, H+은 GFR이 25% 이하로 감소하면 증가
(3) Na+, Cl-는 거의 정상 농도를 유지함
(4) 신기능 감소에 따라 HCO3-는 점점 감소하고, 나머지 물질은 배출이 안 되어 체내에 쌓임
2. 요독 증후군(uremic syndrome)
1) 정의: 신기능 장애로 인해 체내에 BUN 등 toxin이 쌓이고 체액, 전해질, 호르몬 균형이 깨져 발생하는 임상증후군
2) 임상양상
(1) 식욕부진, 오심/구토, 딸꾹질, 가려움증
(2) 신경학적 증상
① CNS: 집중력 저하, 발작, 의식저하
② PNS: Peripheral neuropathy, 근육경련 등
(3) 기타: 퍼덕떨림(flapping tremor), pericarditis 등
3) 검사소견: BUN > 100 mg/dL
* 단, 요독증은 BUN뿐만 아니라 신장에서 배설되어야 하는 다양한 metabolic toxin에 의해 발생하기 때문에, BUN 수치 자체가 요독증의 발생 가능성이나 중증도를 잘 예측하지는 못한다.
4) 치료: 신대체요법(혈액투석, 복막투석, 이식)
• Pericarditis의 경우 effusion이 반복적으로 생기면 pericardiocentesis 고려
3. 체액 과부하(volume overload)
이론부터 문제까지, 알렌의 서재를 100% 활용하세요
※ 로그인 후 이용권 구매 시 전체 이용 가능합니다.
6,000개 이상의 문제와 연결되는 이론으로 개념과 적용을 한 번에
실제 국시와 동일한 CBT 환경으로 실전 감각 완성
틀린 문제를 매일 자동으로 챙겨주는 ‘오늘의 문제’
메모·암기카드·노트로 만드는 나만의 복습노트
커뮤니티 Q&A
위 이론과 관련된 게시글이에요.
이해가 안 되거나 궁금한 점이 있다면 커뮤니티에 질문해 보세요!
로그인