콩팥토리 질환 - 급성 신염증후군
이론과 하이라이트 히스토리를 확인 할 수 있어요.
[안내]
본 이론에는 연관 이론으로 이동할 수 있는 링크가 포함되어 있습니다.
클릭하시면 해당 연관 이론 페이지로 이동하여 확인하실 수 있습니다.
* 표시가 있는 이론(우측 상단 별표)은 ALLEN25 이용권 보유 시에만 확인 가능합니다.
: 급성 콩팥염증후군, acute nephritic syndrome
사구체 질환(glomerular diseases, 콩팥토리 질환) 아래에는 매우 다양한 질병들이 속해있으며, 몇몇 질병들은 서로 유사한 임상양상을 나타내기 때문에 몇 개의 질환군으로 나누어 구분한다. 시험에는 주로 급성 신염증후군, 신증후군이 출제된다. 본 단원에서는 사구체 질환의 전반과 위 질환군들의 각 특성에 대해 간략하게 다루고 있으며, 이어서 위 질환군 중 하나인 급성 신염증후군의 개별 질환들에 대해 다루고 있다. 사구체 질환을 공부하기 전 단백뇨와 혈뇨에 대한 내용은 기본적으로 숙지되어 있어야 한다.
1. 사구체 질환의 개요
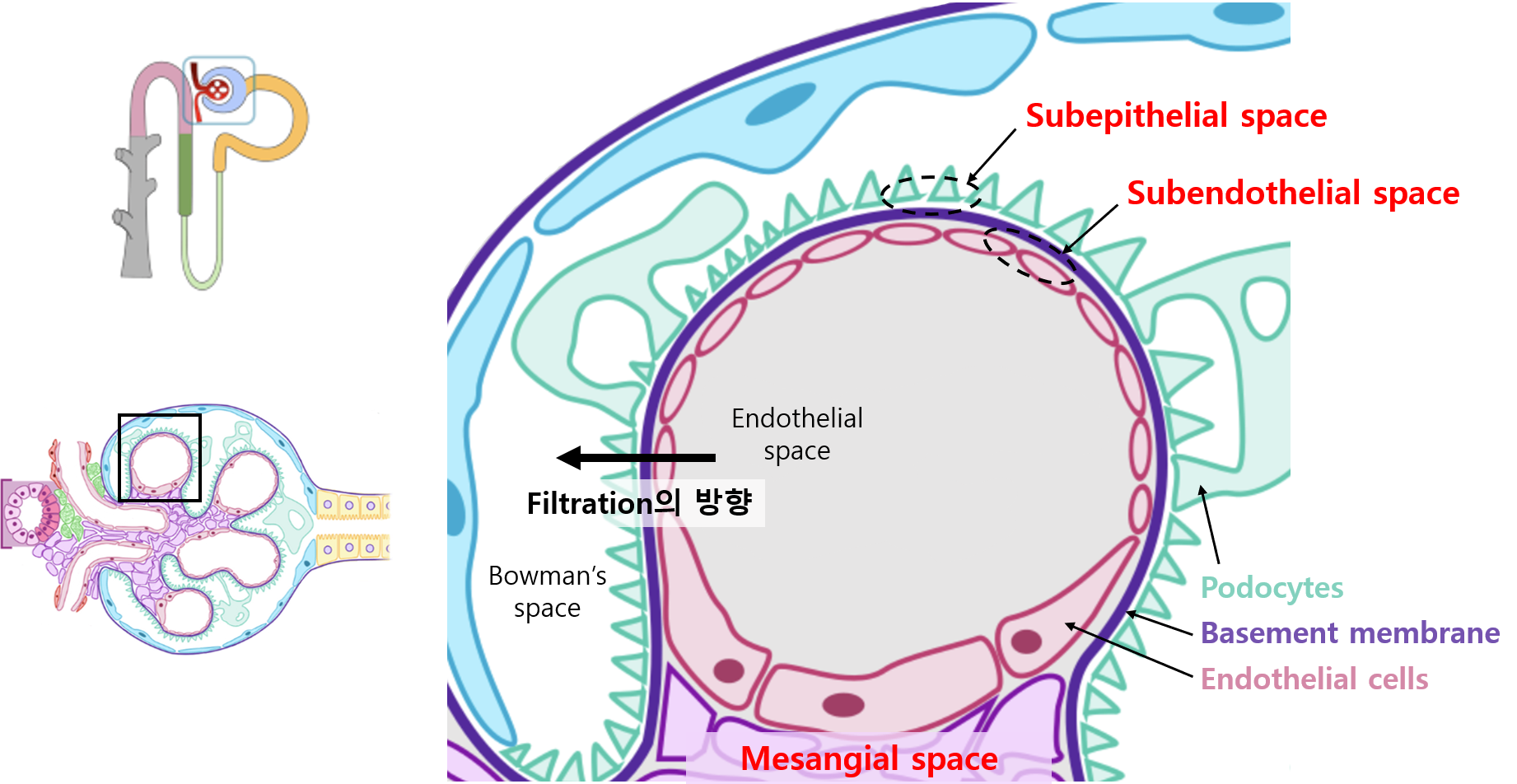
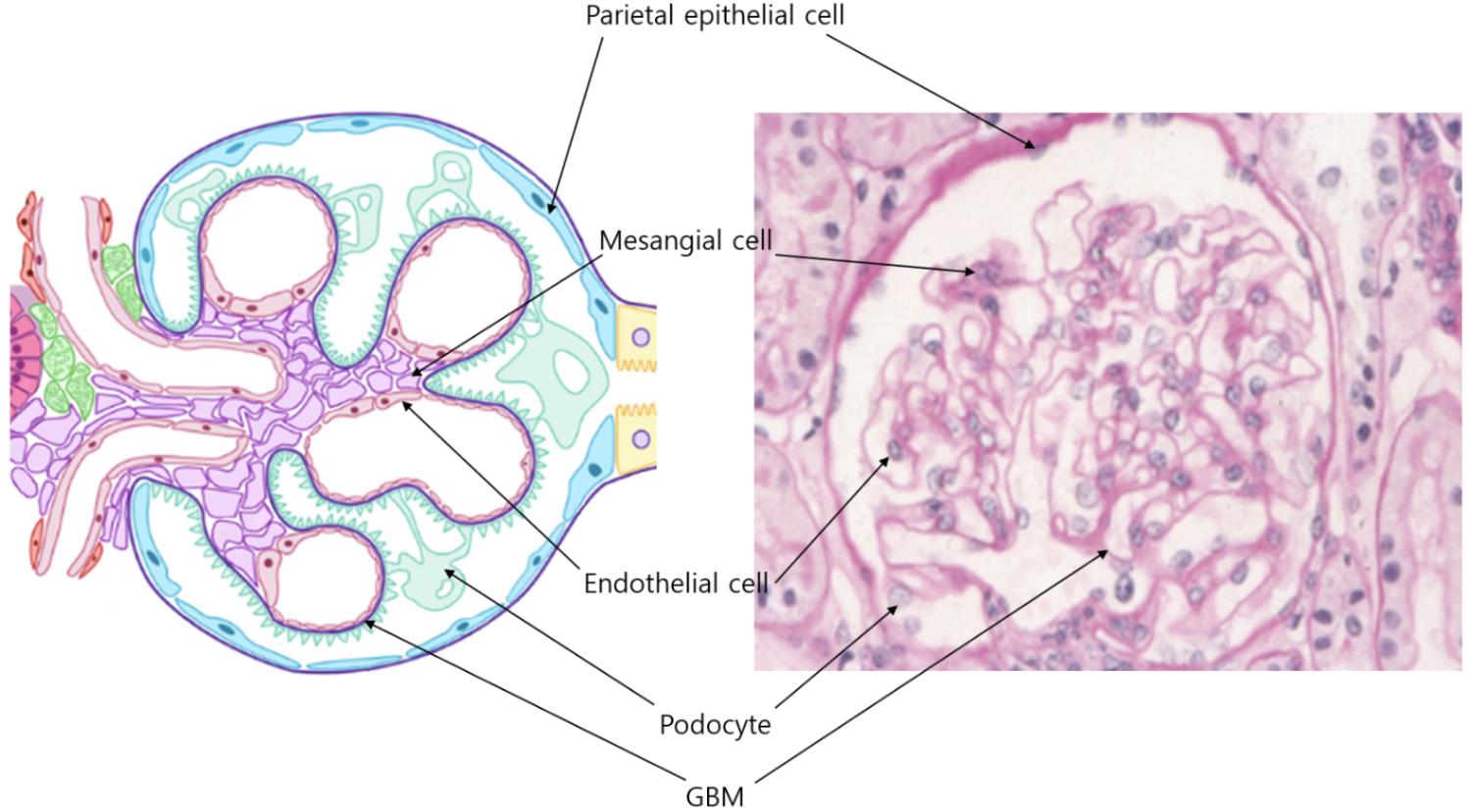
1) 사구체 질환의 해부학
(1) Subepithelial space: GBM과 podocyte 사이의 공간
• 면역학적 손상시 filtration barrier에 손상이 국한됨 → 단백뇨 (nephrotic)
(2) Subendothelial space: GBM과 endothelial cell 사이의 공간
• 면역학적 손상시 capillary와 filtration barrier 모두에 손상을 일으킴 → 혈뇨 + 단백뇨 (nephritic)
(3) Mesangial space: 모세혈관과 GBM을 지지하는 간질성 공간
• 면역학적 손상시 capillary에 손상이 국한됨 → 혈뇨
2) 분류: 6가지 임상 증후군으로 분류할 수 있다.
(1) 급성 신염증후군(acute nephritic syndrome)
• 혈뇨, 단백뇨, 신기능 저하를 흔히 동반하는 임상 증후군
(2) 신증후군(nephrotic syndrome)
• 단백뇨(> 3.0~3.5 g/day), 저알부민혈증, 부종을 동반하는 임상 증후군
(3) 무증상 소변 이상
• 혈뇨, 단백뇨, 또는 혈뇨와 단백뇨가 모두 존재하나 부종과 같은 자각 증상, 고혈압, 신기능 감소 등이 모두 없는 경우
• 알포트 증후군, 얇은 기저막 증후군 등이 무증상 소변 이상의 임상 양상으로 나타날 수 있음
(4) 기타: 육안적 혈뇨, 급속진행사구체신염, 만성 사구체신염
* 위 구분은 상호배타적이지 않다. 한 질환이 급성 신염증후군의 양상을 나타낼 수도 있고, 신증후군의 양상을 나타낼 수도 있다. 예를 들어 MPGN, lupus nephritis가 그러할 수 있다. 알포트 증후군은 초기에는 무증상 혈뇨로 시작하기에 무증상 소변 이상으로 분류할 수 있지만, 점차 단백뇨와 신기능 저하가 동반되어 신염증후군의 양상을 나타난다.
* 사구체 질환의 분류는 이전에는 '육안적 혈뇨'를 '무증상 소변 이상'에 포함시켰기에 5가지 임상 증후군으로 분류하였으나, 현재는 '육안적 혈뇨'와 '무증상 소변 이상'을 별도로 분류하므로 총 6가지 임상 증후군으로 분류한다.
3) 진단적 접근
(1) 사구체성 혈뇨 or 알부민 위주의 단백뇨가 지속적으로 있는지 확인
(2) Nephritic 및 nephrotic syndrome의 구분
분류 | Nephritic | Nephrotic |
혈뇨 | 있음 | 있음 or 없음 |
단백뇨 | 1~2 g/day | > 3.0~3.5 g/day |
혈중 알부민 | 낮음 ~ 정상 | < 2.5~3.0 g/dL |
부종 | 있음 or 없음 | 심함 |
고혈압 & 신기능 저하 | 일반적으로 동반 | 없는 경우가 많음 |
(3) 다양한 혈청학적 검사: Anti-Streptolysin-O, C3/C4, ANA, ANCA, anti-GBM Ab, PLA2R Ab 등
4) 신장 생검(kidney biopsy): 대부분의 사구체 질환의 확진에 필수적
(1) 적응증: 일관된 적응증이 존재하지는 않지만, 다음 경우에서 흔히 시행함
① 성인 원발성 신증후군
② 원인 불명의 급성 신손상
③ 전신 질환의 신장 침범이 의심되고, 신장생검 결과가 치료방침에 영향을 주는 경우(ex. 루푸스 신염)
④ 이식 신장의 기능 저하
(2) 불필요한 경우
전형적인 임상양상으로 진단이 가능한 경우 |
• PSGN의 전형적인 임상양상 • DM nephropathy의 전형적인 임상양상 - 혈뇨, 신증후군, 단백뇨/신기능의 급격한 악화, DM retinopathy의 부재, 짧은 DM 유병기간의 경우 DMN이 아닐 가능성이 있으므로 생검을 적극적으로 고려 • 소아의 신증후군: 대부분 MCD (>12세일 경우 기타 원인의 빈도가 높아 생검 고려) * 홍창의 소아과학에는 '12세 이후'에서 생검을 고려하도록 적혀 있으나, IPNA 지침(2022)에서는 >12세에서 신생검을 고려하도록 언급하고 있다. 다만, 연령만으로 생검 여부를 결정해서는 안 된다. |
덜 침습적인 검사로 진단이 가능한 경우 |
• PLA2R Ab(+): 일차성 MGN • Alport 증후군, Fabry 병, 가족성 FSGS 등: 유전자 검사 |
임상경과가 양호해 진단이 무의미한 경우 |
• Isolated hematuria (증상, 단백뇨, 신기능 저하 등 없음) • Isolated proteinuria(소량) (증상, 혈뇨, 신기능 저하 등 없음) |
비가역적으로 질병이 진행되어 진단이 무의미한 경우 |
(3) 방법
① 광학현미경(light microscopy, LM): 사구체 침범 개수, 범위, 세포 증식성 등을 확인
② 면역형광현미경(immunofluorescence, IF): IgG/IgM/IgA/C3/C4 침착 여부, 침착 범위 및 패턴 등을 확인
③ 전자현미경(electron microscopy, EM): 손상의 정확한 위치와 형태를 확인
(4) 정상 소견
* 사구체 질환의 감별진단에 있어 신장생검의 병리학적 해석은 매우 중요하다. 하지만, 병리 슬라이드 사진을 보고 개별 사구체 질환의 진단명을 맞추는 것은 쉽지 않다. 시험문제는 거의 대부분 명확한 임상양상 또는 질환을 특정할 수 있는 검사결과(C3/C4 수치, 특이 항체 등)를 바탕으로 진단할 수 있도록 출제된다.
2. 급성 신염증후군의 개요
1) 정의: 혈뇨, 단백뇨, 신기능 저하를 흔히 동반하는 임상 증후군
2) 원인
(1) 면역복합체(immune complex) 침착: IgAN, PSGN, MPGN, lupus nephritis
(2) 항체(antibody)의 항원에 대한 공격: Anti-GBM disease
(3) 보체(complement) 활성화: MPGN, lupus nephritis
(4) Pauci-immune: ANCA-associated vasculitis
3) 병태생리
(1) 다양한 면역학적 원인에 의해 사구체의 subendothelial space에 염증 발생 → 혈관 손상으로 혈뇨 발생
* 단순히 단백질을 걸러주는 barrier만 손상되는 nephrotic syndrome과 달리 혈관 자체에도 염증이 발생하기 때문에 혈뇨가 두드러진다.
(2) 염증이 protein barrier도 침범 → 단백뇨 발생 (간혹 nephrotic range도 가능)
(3) GFR이 감소 → 핍뇨, HTN 발생 가능
4) 임상양상
(1) 주호소
① 혈뇨: 대부분 현미경적 혈뇨이나, IgAN, PSGN 등은 육안적 혈뇨 가능
② 부종: 단백뇨 → hypoalbuminemia → 전신 부종 발생
③ 핍뇨: GFR 감소에 의해 발생 가능
(2) 기타 합병증: 신기능 저하로 인해 발생
• Volume overload(고혈압, 폐부종, 흉수), hyperK, metabolic acidosis 등
5) 검사소견
(1) 혈액검사
① BUN/Cr 정상~상승
② Albumin 정상~감소
(2) 소변검사
① 혈뇨: 사구체성 혈뇨(dysmorphic RBC↑, RBC cast(+))
② 단백뇨: 대부분 1~2 g/day → 심한 경우 nephrotic range까지 가능(> 3.0~3.5 g/day)
③ 농뇨(pyuria): 많은 경우 소변에서 WBC도 같이 검출됨
6) 치료: 질환마다 조금씩 다르지만, 아래와 같은 보존적 치료는 같음
(1) 혈압 or 단백뇨 조절: ACEi or ARB
(2) Volume overload 조절: 염분 제한, loop diuretics(furosemide 등)
아래 각론에서 다루는 네 가지 주요 질병에 대한 요약 | |||
IgAN | PSGN | MPGN | Lupus nephritis |
URI 후 3일 이내 선홍색 혈뇨 | 인두염/피부감염 후 1~3주 후 검붉은색 혈뇨 | - | SLE의 기타 증상 (발진, 관절통 등) |
보체 정상 | C3↓, ASO↑ | C3↓ | C3↓, C4↓ ANA↑, anti-dsDNA↑ |
경과관찰 → ACEi/ARB → 면역억제제 고려 | 보존적 치료 | ACEi/ARB 등 → 면역억제제 고려 | Steroid 등 면역억제제 |
3. IgA 신장병증(IgA nephropathy, IgAN)
PSGN과의 감별이 중요하며, URI 후 3일 이내(짧은 잠복기)에 발생하고, 선홍색의 육안적 혈뇨가 특징적이다.
1) 개요
(1) 역학: 20~30대 호발, 남:여 = 2:1, 일차성 nephritic syndrome 중 m/c
(2) 병태생리
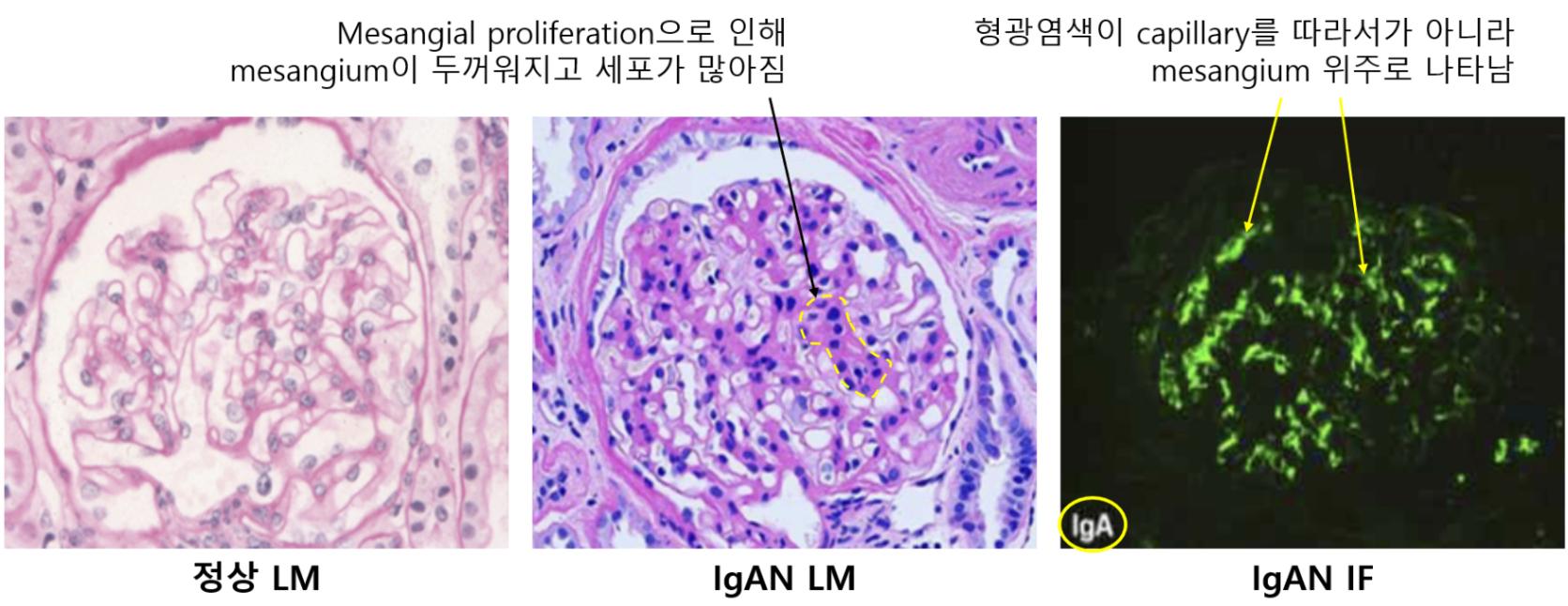
① IgA가 autoantigen으로 작용하여 다른 Ig들과 immune complex를 형성
② 이 immune complex가 mesangium에 침착 → mesangial cell proliferation
(3) 예후: HTN, 단백뇨, 신기능 저하 등 동반시 나쁨
• 30%는 self-limiting이나, 재발이 흔하고, 20%는 ESRD로 진행
2) 임상양상
(1) 주호소: 선홍색의 육안적 혈뇨 (검붉은 육안적 혈뇨, 현미경적 혈뇨도 가능)
• URI, GI 감염, 예방접종, 심한 운동 등 2~3일 후 발생
* 선홍색 육안적 혈뇨는 보통 비사구체성 혈뇨를 시사하지만, IgAN은 사구체 질환 중 거의 유일하게 이러한 혈뇨를 보일 수 있다.
(2) 기타 증상 및 징후: 무증상인 경우가 많음(건강검진에서 우연히 발견), 고혈압(20~30%에서 동반)
3) 검사소견
(1) 혈액검사: IgA 상승 (50%에서 발견), 보체 정상
(2) 소변검사: 혈뇨(+), 단백뇨는 없을 수도 있음
(3) 병리검사: 확진을 위해서는 필수적 (단, 단백뇨, 신기능 저하가 없다면 확진이 필요하지 않음)
• Mesangial proliferation, IgA가 mesangium을 따라 염색됨
4) 치료
(1) 경과관찰: 고혈압 등 위험인자가 없으며 U/A상 경도의 이상만 보일 경우
(2) ACEi/ARB: HTN or 단백뇨 > 500 mg/day 동반시
(3) SGLT2i: 단백뇨 > 500 mg/day 동반시
(4) 기타: budesonide, iptacopan, sparsentan
5) 헤노흐-쇤라인 자반증(Henoch-Schönlein purpura, HSP)
(1) 병태생리: IgAN과 동일하나, 신장뿐만 아니라 전신 혈관에 나타나는 vasculitis
(2) 임상양상 → 진단
① 피부 증상: 자반증(purpura)
② 복부 증상: 복통, 오심/구토
③ 관절 증상: 관절통
④ 신장 증상: 혈뇨, 단백뇨 → HSP nephritis
(3) 치료: 보존적 치료
HSP 정리 | |
임상양상 | 1) 붉은 자반 2) Colicky pain, N/V, GI bleeding 3) 관절통 4) Hematuria / proteinuria |
진단 | 임상양상으로 진단하며 불확실하면 biopsy |
치료 | 경과관찰(통증시 NSAID) → 심해지면 prednisolone |
4. 사슬알균감염후사구체신염(poststreptococcal glomerulonephritis, PSGN)
IgAN과의 감별이 중요하며, 인두염 후 적어도 1주 이후에 발병하며, 검붉은 육안적 혈뇨와 함께 C3가 감소하는 것이 특징적이다.
1) 병태생리
(1) Streptococcus pyogenes(Group A Streptococcus) 감염 → 세균의 Ag에 대한 immune complex 형성
(2) 감염 1~3주 후 Immune complex가 신장의 subendothelial, subepithelial, mesangial space에 침착 → 증상 발생
(3) 수 주 후에 자연 회복되는 경우가 많으나, 노인의 경우 AKI 이후 ESRD까지 진행되는 경우도 있음
2) 임상양상
(1) 주호소
① 혈뇨: 검붉은색/콜라색의 육안적 혈뇨 (현미경적 혈뇨도 가능)
② 부종: 대부분 눈 주위에서 시작 (신기능 저하에 의한 volume overload를 시사)
③ 증상 발생 시기
• 인두염(pharyngitis) 1~3주 후
• 농가진(고름딱지증, impetigo) 2~6주 후
(2) 기타 증상 및 징후
① CVAT: 급격한 kidney swelling이 동반될 경우 가능
② 고혈압, 호흡곤란: Volume overload를 시사
3) 검사소견
(1) 혈액검사
① ASO(antistreptolysin-O) titer 상승: S. pyogenes 감염의 증거
② C3 감소 → 6~8주 후 정상화 (염증 반응 과정에서 보체 중 C3가 소모됨)
(2) 소변검사: 사구체성 혈뇨(+), 단백뇨(대부분 있음, 드문 경우 nephrotic range)
(3) 병리검사: 전형적 임상양상의 경우 불필요 (회복되지 않는다면 MPGN과 감별 위해 시행)
4) 치료: 보존적 치료(ACEi/ARB, 염분 제한, furosemide 등)
* 세균 자체보다는 그로 인해 형성된 면역복합체에 의한 질환이기 때문에, 항생제는 아직 세균 감염이 지속되고 있을 때에만 사용하는 것이 적절하다.
5. 막증식성사구체신염(membranoproliferative glomerulonephritis, MPGN)
Nephritic과 nephrotic 양상이 모두 나타날 수 있으며, C3가 감소한다.
1) 개요
(1) 병태생리
① 다양한 원인으로 인해 생성된 immune complex가 subendothelial, mesangial space에 침착
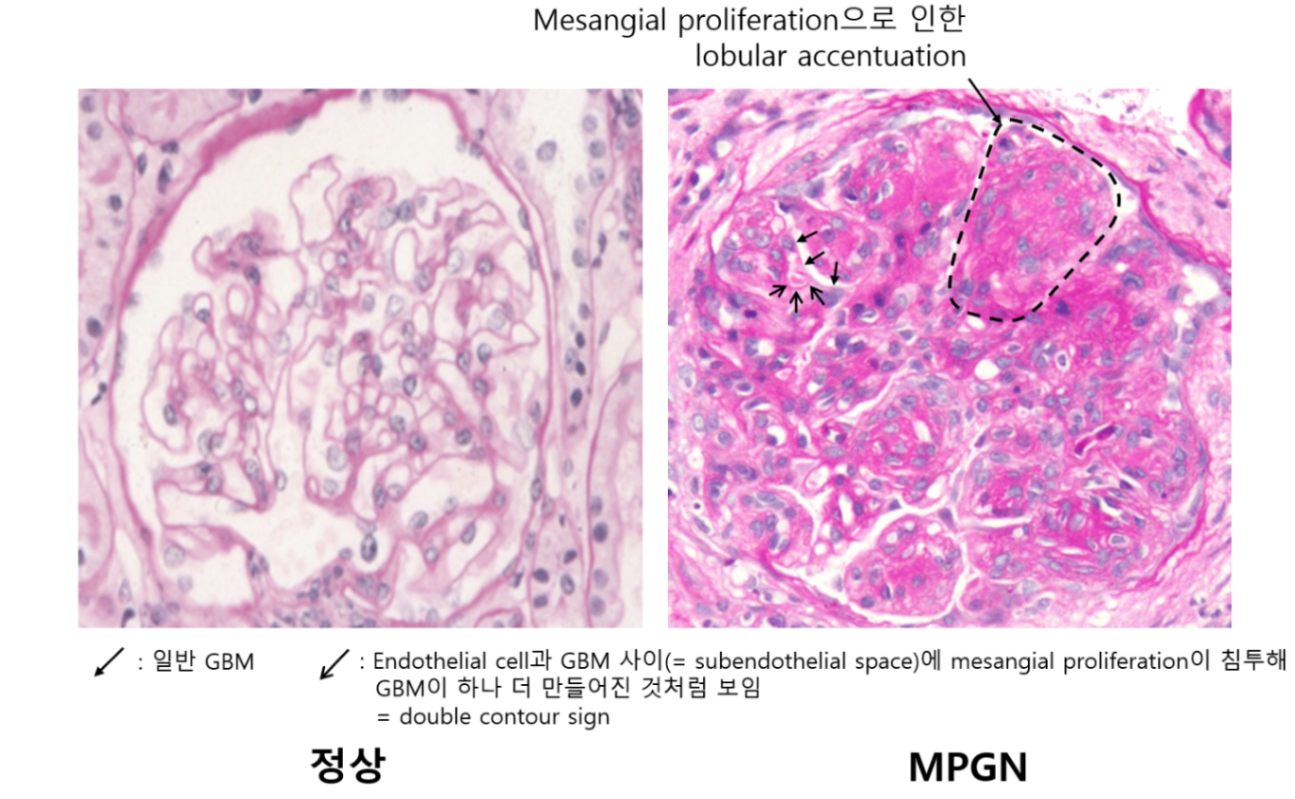
② Mesangial cell proliferation 발생하며 C3 등 보체를 소모함 → 모세혈관과 GBM까지 침범해 증상 유발
* 이로 인해 GBM 근처에 proliferation이 발생한 것처럼 보이기 때문에 '막증식성'이라는 이름이 붙었다.
(2) 원인: Idiopathic, HCV, SLE, 암 등
(3) 역학: 10~20대에 호발
(4) 예후: 나쁨 (10년 내 50%가 ESRD로 진행)
2) 임상양상 및 검사소견
(1) 증상: Nephritic(혈뇨+단백뇨+고혈압), nephrotic(단백뇨+부종) 양상 모두 가능
(2) 혈액검사: 보체 감소(C3↓, 가끔 C4↓도 가능)
(3) 병리검사: Mesangial proliferation + lobular segmentation, double contour sign
3) 치료
(1) 원인 질환이 있다면 해당 질환 치료: SLE 치료, 암 치료 등
(2) 보존적 치료: ACEi/ARB, 염분 제한, loop diuretics 등
(3) 면역억제: Steroid, cyclophosphamide 등
6. 루푸스 신염(lupus nephritis, LN)
Nephritic, nephrotic 양상이 모두 나타날 수 있으며, 보체는 C3뿐만 아니라 C4, CH50 등 모두 감소한다.
1) 개요
(1) 병태생리 (류마티스내과 전신홍반루푸스 참고)
① SLE 환자에서 생성된 immune complex가 신장에 침착됨
② 또한 immune complex가 보체를 활성화시켜 신장에 추가적인 손상을 입힘
(2) 분류
분류 | 이름 | Immune complex 침착 위치 | 예후 |
Class I | Minimal mesangial LN | Mesangial space | Good |
Class II | Mesangial proliferative LN | Good | |
Class III | Focal LN | Subendothelial space | Moderate |
Class IV | Diffuse LN (m/c) | 가장 예후 나쁨 | |
Class V | Membranous LN | Subepithelial space | Moderate |
Class VI | Sclerotic LN | Diffuse | Poor |
• Class IV인 diffuse LN이 가장 흔하고 가장 예후가 나쁜 subtype
2) 임상양상 및 검사소견
(1) 증상: Subtype에 따라 다르나, class IV의 경우 혈뇨, 단백뇨, 고혈압, 핍뇨 모두 동반
(2) 혈액검사
① SLE 자가항체: ANA(+), anti-dsDNA Ab↑
② 보체 감소: C3↓, C4↓, CH50↓
(3) 병리검사: Subtype에 따라 치료 방침이 달라지므로 거의 대부분 시행
• IF: IgG, IgM, IgA, C3, C4 등 매우 다양한 immune complex가 침착한 소견(full-house pattern)
4) 치료: 고용량 steroid (+ cyclophosphamide, mycophenolate mofetil 등)
• Class I, II의 경우 치료 없이 경과관찰 가능
7. 기타 급성 신염증후군
1) ANCA 연관 사구체신염
(1) 병태생리: 전신질환인 소혈관 혈관염이 신장에 발현되는 현상
① 육아종증 다발혈관염(granulomatosis with polyangiitis, GPA)
② 현미경적 다발혈관염(microscopic polyangiitis, MPA)
③ 호산구성 육아종증 다발혈관염(eosinophilic granulomatosis with polyangiitis, EGPA, Churg-Strauss syndrome)
(2) 임상양상
① 신장 침범: 혈뇨/단백뇨/고혈압
② 기타 장기 침범: 객혈, 피부발진, 사지 감각이상 등
* 신장과 폐를 동시에 침범하는 이와 같은 질환들을 폐신증후군(pulmonary-renal syndrome)이라고도 통칭한다. 다른 대표적인 예시로는 anti-GBM disease가 있다.
(3) 검사소견: ANCA(+), IF상 immune complex 침착 거의 보이지 않음(= pauci-immune)
(4) 치료: Steroid (+ cyclophosphamide or rituximab) → plasmapheresis
2) 항사구체기저막 항체 질환(anti-GBM disease)
(1) 병태생리
① Collagen IV fiber의 일부 구조물에 대한 자가항체 생성
② 해당 구조물은 사구체기저막(glomerular basement membrane, GBM), 폐포 등에 분포
③ 자가면역 활성화 → type II hypersensitivity → 광범위한 사구체신염 및 폐포출혈
(2) 임상양상
① 혈뇨, 단백뇨, 부종: 자가항체에 의한 사구체신염에 의해 발생
② 객혈: 자가항체에 의한 미만성 폐포출혈*(diffuse alveolar hemorrhage)에 의해 발생
* 객혈이 동반될 경우 Goodpasture’s syndrome이라고도 부른다. 이처럼 신장과 폐의 침범을 동시에 일으키는 질환군을 폐신증후군(pulmonary-renal syndrome)이라고도 부른다.
(3) 진단: 신장생검 → 면역형광염색에서 GBM을 따라 매끈하게 침착된 IgG 관찰
* 자가항체인 IgG가 GBM에만 결합하기 때문에 매끈한 끈처럼(= linear pattern) 보인다. 대부분의 다른 면역형광염색은 immune complex가 사구체 군데군데 침착하기 때문에 다소 울퉁불퉁하게(= granular pattern) 보인다.
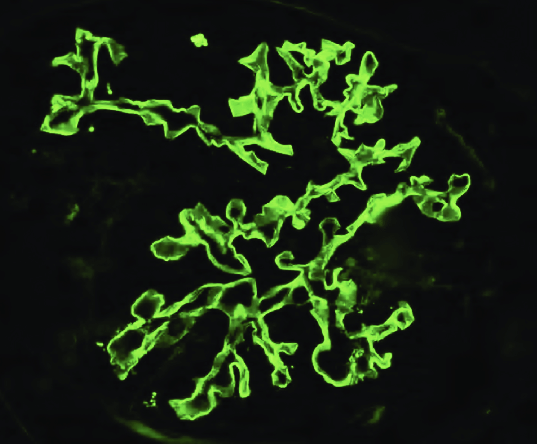
(4) 치료
① Steroid + cyclophosphamide + 혈장교환술(plasmapheresis)
② 혈액투석: 경과가 호전되지 않을 경우 시행
Harrison 21e, pp.2331-2341