4번
[MD24]
0
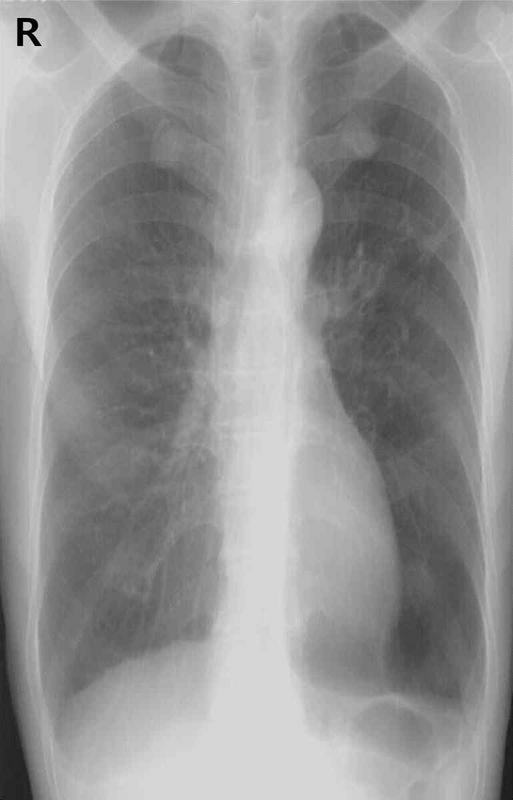
62세 남자가 6개월 전부터 언덕을 오를 때 숨이 찬다며 병원에 왔다. 평상시 활동하는 데에는 지장이 없다고 한다. 30갑·년의 흡연자이다. 혈압 126/78 mmHg, 맥박 75회/분, 호흡 18회/분, 체온 36.7℃이다. 양쪽 가슴에서 호흡음이 감소되어 들린다. 가슴 X선사진이다. 폐기능검사 결과는 다음과 같다. 치료는?
강제폐활량(FVC): 정상예측치의 105%
1초간 강제날숨량(FEV1): 정상예측치의 72%
1초간 강제날숨량/강제폐활량: 67%
기관지확장제 투여후 1초간 강제날숨량: 정상 예측치의 73%
정답률 85%
누적 풀이 횟수 2,100+
평균 풀이 시간40초
/
나의 풀이 시간0초
CC | M/62, 호흡곤란(6m, mMRC 1) |
Hx | 흡연: 30갑년 |
S/Sx | V/S 126/78 75 18 36.7, bilateral decreased LS |
Lab | |
Img | CXR: Hyperinflated lungs |
Etc | PFT: FEV1↓, FEV1/FVC↓, post-BD FEV1↓ |
Imp: 만성폐쇄성폐질환(chronic obstructive pulmonary disease, COPD)
해설
PFT상 비가역적 기도폐쇄가 확인되므로 COPD 진단 하, GOLD criteria에서 A군에 해당하므로 흡입 bronchodilator의 일종인 LAMA를 투여한다.
• 62세 남자가 6개월 전 시작된 호흡곤란을 주호소로 내원했다.
• 안정 시에는 증상이 없으나, 언덕을 오를 때 발생한다고 한다. 이는 mMRC grade 1에 해당한다.
• 흡연자이며, 양쪽 호흡음이 감소되어 있고, CXR상 bilateral lung hyperinflation이 확인되므로 COPD를 가장 의심할 수 있다.
• PFT상 FVC는 보존되어 있으나 FEV1 및 FEV1/FVC가 감소한 obstructive lung disease pattern을 보인다. Bronchodilator 투여 후에도 FEV1의 유의미한 변화가 없다. Post-bronchodilator FEV1/FVC 수치는 주어지지 않았으나, < 0.7일 가능성이 높아 보인다. 이는 지속적인 기도폐쇄를 의미하며, 따라서 COPD로 진단한다.
• COPD의 치료는 1년 내 급성 악화 횟수와 현재의 mMRC 또는 CAT score를 기준으로 정하게 된다. 본 환자는 mMRC 1에 해당하며 급성 악화 이력은 확인되지 않으므로 GOLD criteria에서 A군에 해당하며, 따라서 종류를 불문하고 흡입 bronchodilator를 시작하면 된다.
• 보기 중에서는 흡입 LAMA가 이에 해당한다.
Tip
• COPD 약물치료 가이드라인
COPD 정리 | |
위험요인 | 흡연, 환경적 오염 노출, 기관지확장증 병력 |
임상양상 | 호흡곤란, 기침, 가래, 천명음(쌕쌕거림) CXR: Hyperinflated lungs, barrel chest CT: Emphysematous changes |
진단기준 | PFT: 기관지확장제 투여 후 FEV1/FVC < 0.7 |
치료 | 1년간 급성악화 0~1회 & mMRC ≤ 1: 기관지확장제 1년간 급성악화 0~1회 & mMRC ≥ 2: LAMA + LABA 1년간 급성악화 입원 or ≥ 2회: LAMA + LABA |
오답 선지
• 테오필린(theophylline): COPD 치료의 1st line으로 사용되지 않는다.
• 흡입 글루코코티코이드(inhalational corticosteroid, ICS): GOLD criteria의 E군에 해당하면서 eosinophilia가 있을 경우 ICS 투여를 고려한다. 천식의 경우 1st line으로 사용된다.
• 로플루밀라스트(roflumilast): PDE4 inhibitor로, COPD 치료의 1st line으로 사용되지 않는다.
• 항류코트라이엔 수용체 대항제(leukotriene receptor antagonist, LTRA): COPD 치료의 1st line으로 사용되지 않는다.
관련 이론
• 만성폐쇄성폐질환
Reference
• Harrison 21e, pp.2180-2189