34번
[임종평25-1]
0
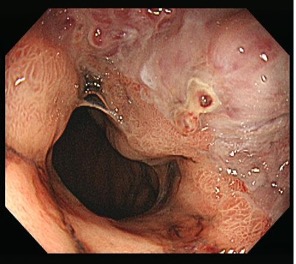
63세 남자가 3일 전부터 기운이 없고 새까만 대변을 본다고 왔다. 5년 전부터 소주 1~2병을 거의 매일 마신다고 한다. 혈압 90/60 mmHg, 맥박 110회/분, 호흡 22회/분, 체온 36.8 ℃이다. 급성 병색을 보이고 결막은 창백하다. 복부 청진에서 장음은 증가되어 있다. 왼쪽 갈비뼈 아래로 지라가 만져진다. 복부에 액파와 이동둔탁음이 있다. 양쪽 정강뼈앞 오목부종이 있다. 혈액검사 결과는 다음과 같다. 식도위내시경술 사진이다. 이 질환의 가장 중요한 기전은?
백혈구 2,370/mm3, 혈색소 7.3 g/dL, 혈소판 64,000/mm3
총빌리루빈 4.6 mg/dL, 알부민 2.1 g/dL, 프로트롬빈시간(INR) 2.4
HBsAg (-), anti-HBs (-), anti-HCV (-)
정답률 85%
누적 풀이 횟수 900+
평균 풀이 시간35초
/
나의 풀이 시간0초
CC | M/63, 기력저하/흑색변(3d) |
Hx | 음주: 소주 1~2병/day(5y) |
S/Sx | V/S 90/60 110 22 36.8, anemic conjunctivae, increased bowel sounds, splenomegaly Shifting dullness(+), pretibial pitting edema |
Lab | WBC↓, Hb↓, PLT↓, T.bil↑, alb↓, PT↑ |
Img | |
Etc | EGD: Esophageal varices, with recent bleeding stigmata |
Imp: 식도정맥류(esophageal varix), 비대상성 간경변증(decompensated liver cirrhosis)
해설
만성적인 음주력 및 간 기능 저하가 확인되므로 간경변 의심 하, 문맥고혈압에서 비롯된 식도정맥류, 비장비대, 복수 등의 합병증이 확인되므로 비대상성 간경변증으로 진단한다.
• 63세 남자가 3일 전부터 발생한 기력저하 및 흑색변을 주호소로 내원했다.
• 흑색변은 상부위장관 출혈을 시사하는데, 주된 원인으로는 위/십이지장 궤양, 정맥류, 말로리-바이스증후군 등이 있다.
• 신체 진찰상 복부 액파 및 이동 둔탁음 소견이 확인되므로 복수가 존재함을 알 수 있고, 추가적으로 비장 비대 및 오목부종 소견 또한 관찰된다.
• 상기 소견들은 간경변증에서 흔히 나타나는 소견이며, 혈액검사 상에서도 hypoalbuminemia, hyperbilirubinemia, PT prolongation이 확인되므로 현재 비대상성 간경변 상태임을 추정할 수 있다. 간경변의 원인은 환자의 음주력으로 보아 알코올성으로 추정된다.
• EGD상에서는 식도 내부에 돌출된 정맥류가 확인되므로, 환자의 흑색변은 식도정맥류에서 비롯된 것일 가능성이 높다.
• 간경변이 비대상성으로 진행될 경우, 간에 전반적인 섬유화로 인해 간내 혈관 저항이 증가해 간으로 유입되는 문맥압이 상승하여 문맥고혈압(portal hypertension)을 유발하며, 이는 비장비대, 식도정맥류, 복수 등을 야기하게 된다.
• 따라서 본 환자의 위장관 출혈에 대한 기전은 문맥고혈압이다.
오답 선지
• 유효혈류량 감소: 간경변에서 내장혈관 확장 및 저알부민혈증 등에 의해 유효순환량 감소가 발생할 수 있다. 이는 Na+ 저류 및 복수 형성에 관여할 수 있으나 식도정맥류 형성의 주된 원인은 아니다.
• 과도한 위산역류: 과도한 위산역류는 역류성 식도염이나 바렛식도와 연관되며, 정맥류의 형성과는 무관하다.
• 곁혈관(collateral vessel)의 발달: 곁혈관의 발달은 문맥압 상승에 대한 결과적·보상적 현상이다. 정맥류는 문맥고혈압 때문에 곁혈관이 확장된 결과이며, 가장 중요한 원인 기전 자체는 아니다.
• 레닌-안지오텐신-알도스테론계 활성화: 레닌-안지오텐신-알도스테론계 활성화는 유효혈량 감소에 대한 반응으로 복수와 저나트륨혈증의 원인일 수 있지만, 식도정맥류 형성 및 출혈의 주된 병태생리는 아니다.
관련 이론
• 정맥류 출혈
• 문맥고혈압 및 관련 합병증
Reference
• Harrison 21e, pp.2629-2630