항이뇨호르몬 질환
이론과 하이라이트 히스토리를 확인 할 수 있어요.
뇌하수체 후엽 질환은 매년 1문제씩 출제되며, 그 중 요붕증이 주로 출제된다. 치료보다는 진단적 접근에 대해 주로 출제되는데, 다소 복잡한 접근법을 모두 정확히 알고 있어야 한다. 따라서 단순 암기보다는 ADH의 정상 생리작용과 요붕증의 병태생리를 명확히 이해하고 있어야 문제를 쉽게 풀 수 있다. 요붕증의 반대 질환이라고 할 수 있는 SIADH는 신장 파트의 저나트륨혈증 단원을 복습한 이후 살펴보는 것을 권한다.
1. 항이뇨호르몬(antidiuretic hormone, ADH)
최근 문헌에서는 arginine vasopressin(AVP)이라고 부르는 경우가 더 많다.
1) 분비
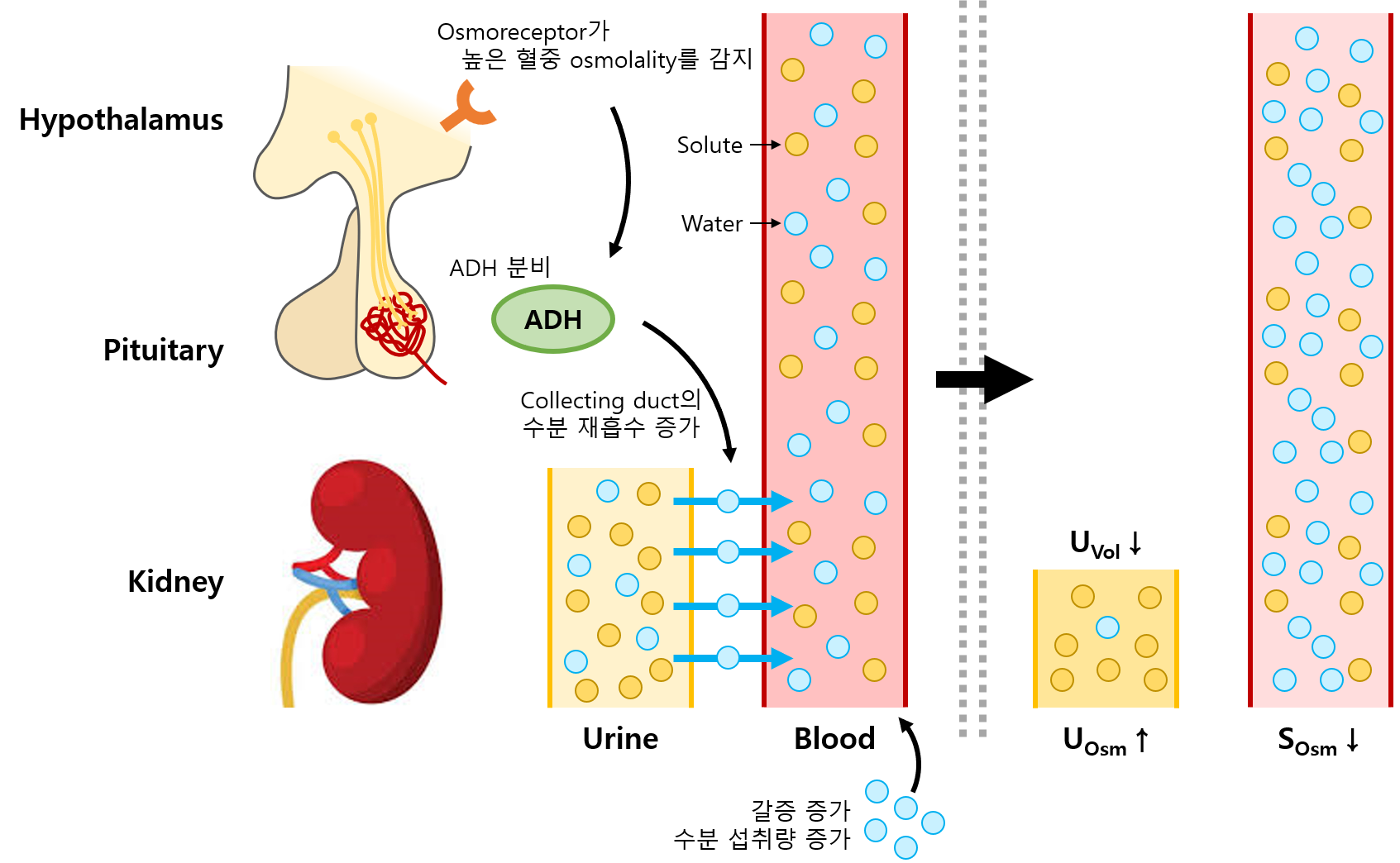
(1) 높은 serum osmolality(≒ 높은 Na+ 농도)를 시상하부의 osmoreceptor가 감지
(2) 시상하부의 뉴런에서 ADH 생성 → pituitary stalk 내의 axon을 통해 ADH가 뇌하수체 후엽으로 이동하여 분비됨
2) 작용 (신장 생리 단원 참고)
(1) 신장의 collecting duct에 작용해 aquaporin-2 발현
(2) Aquaporin-2를 통해 소변으로부터 수분을 재흡수
(3) 소변량↓, urine osmolality↑(= 요농축) → serum osmolality↓
3) 조절
상태 | 조절 기작 | 효과 | |
SOsm↑ | ADH 분비↑ + 갈증↑ | 소변량↓, UOsm↑ (소변 진해짐) | SOsm↓ |
SOsm↓ | ADH 분비↓ + 갈증↓ | 소변량↑, UOsm↓ (소변 묽어짐) | SOsm↑ |
2. 항이뇨호르몬 부적절 분비 증후군(syndrome of inappropriate ADH, SIADH)
Euvolemic hypoNa의 주요 원인 중 하나로, 신장 파트의 hyponatremia 단원과 함께 공부하는 것을 권한다. Syndrome of inappropriate antidiuresis(SIAD)라고도 부른다.
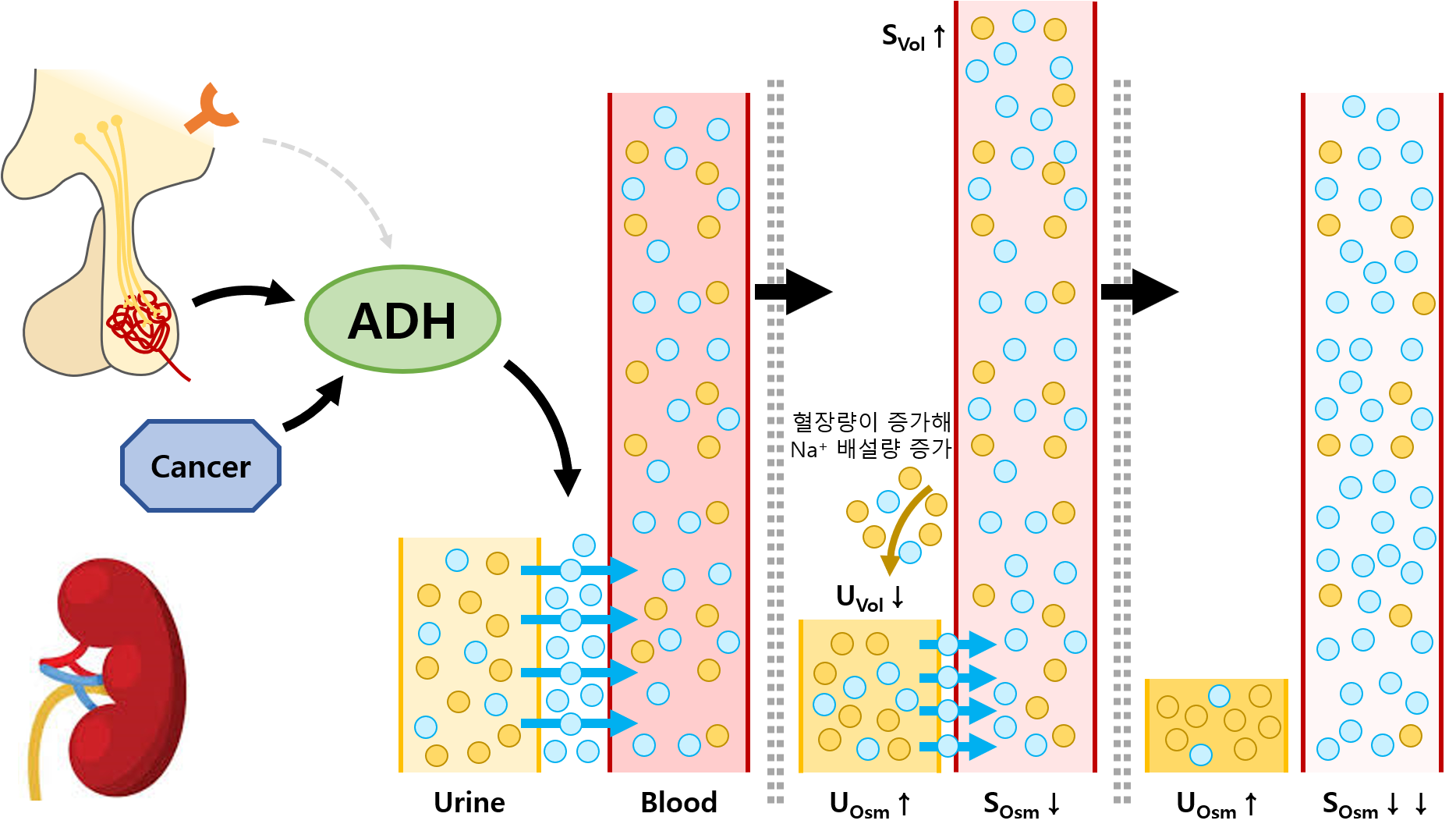
1) 정의: ADH or 유사물질이 일차성으로 과분비되는 상태
2) 병태생리
(1) ADH 과분비 → collecting duct의 수분 재흡수↑ → SOsm↓, Na+↓, 혈장량↑
(2) 혈장량 증가에 대해 RAAS↓ → 소변 Na+ 배설↑ (수분도 Na+를 따라서 여과되나 ADH에 의해 즉시 재흡수됨)
(3) 따라서 혈장량은 유지되나(euvolemic), SOsm와 Na+는 감소(hypoNa)
(4) HypoOsm, hypoNa로 인해 cell 내부로 수분 이동 → 뇌부종, IICP
3) 원인
(1) 부종양증후군(paraneoplastic syndrome)
• 폐암(m/c, 특히 SCLC), 흉선암, 췌장암, 난소암 등
(2) 기타: 감염질환, CNS 이상, 약물(desmopressin, TCA, vincristine 등)
4) 임상양상 및 검사소견: Euvolemic hypoNa
(1) 증상 및 징후: 핍뇨, 기력저하, 두통, 경련, 의식저하 등
• 부종(-), 기립성저혈압(-), 탈수(-): Euvolemia 상태를 의미
(2) 혈액검사
① HypoNa: Na+ < 135 mEq/L
② Hypoosmolality: SOsm < 275 mOsmol/kgH2O
(3) 소변검사
① UOsm↑: ADH 과분비를 시사함
② Urine Na+ > 20 mEq/L: RAAS의 활성화(= effective circulating volume 부족)가 없음을 시사함
5) 치료
(1) 원인 질환 치료
(2) 중증: 급성 뇌부종으로 인한 중증/신경학적 증상 → 3% NaCl
① 지나치게 빠른 교정은 금기 (osmotic demyelination syndrome 위험)
② 급성 증상이 호전되거나 130 mEq/L 도달 시 중단
(3) 기타 보존적 치료
① 수분 제한: 소변량 + insensible loss 보다 적도록 제한)
• 음식을 통한 수분 섭취(300~700 mL/day) ≒ insensible loss
• 순수 수분 섭취는 소변량보다 최소한 하루당 30 mL/kg 정도 적게
② ADH antagonist: Tolvaptan, conivaptan 등
• 순수하게 수분만 배출시켜 hypoNa 교정 (다른 전해질에는 영향 X)
③ SGLT2 inhibitor: Glucosuria를 유발해 수분 배출을 유도함
3. 요붕증(diabetes insipidus, DI)
이론부터 문제까지, 알렌의 서재를 100% 활용하세요
※ 로그인 후 이용권 구매 시 전체 이용 가능합니다.
6,000개 이상의 문제와 연결되는 이론으로 개념과 적용을 한 번에
실제 국시와 동일한 CBT 환경으로 실전 감각 완성
틀린 문제를 매일 자동으로 챙겨주는 ‘오늘의 문제’
메모·암기카드·노트로 만드는 나만의 복습노트
커뮤니티 Q&A
위 이론과 관련된 게시글이에요.
사쿠야
26.05.24
첫번째 검사와 두번째 검사 간의 우위가 있나요?
혈중 ADH or copeptin → sella MRI 수분제한 → DDAVP 검사 1과 검사 2 사이의 우위가 있나요? 임상에서는 어떤 게 더 선호되나요?
조회수 27
댓글 3
추천수 0
사쿠야
26.05.24
Yoasobi
26.02.07
요붕증 진단
수분제한검사로 우선 원발성 다음증 배제하고 이후에 신성이랑 중추성 감별은 DDAVP 검사인데 이거 말고 sella MRI로도 감별 가능한가요?
조회수 205
댓글 1
추천수 0
Yoasobi
26.02.07
허비야
25.08.03
이게 뒤쪽 밝은 스팟인가요?
부비동이라 해야하나. 하여간 이비인후과 수술하는 공간 위쪽이 뇌하수체 맞죠?
조회수 539
댓글 1
추천수 3
허비야
25.08.03