불임의 평가
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Infertility
국시에 자주 출제되며, 국내에서 결혼 연령이 늦어지며 불임의 유병률이 높아지고 있으므로 앞으로도 국시에서 계속 주요하게 다뤄질 가능성이 높다. 본 단원에서는 불임의 원인 질환들과 각 질환의 진단 및 치료법에 대해 다루고 있다. 매우 다양한 부인과적 질환과 연관되어 있으므로 부인과 전체를 공부한 이후 본 단원을 복습할 때 더 잘 이해될 것이다. 월경주기와 각 질환의 병태생리를 어느 정도 이해하고 있어야 어떤 치료 및 보조생식술 방법을 택할지 쉽게 기억할 수 있다.
1. 개요
1) 정의: 1년간 피임 없이 성관계를 하였음에도 임신이 되지 않는 상태
* 정상적으로 피임 없이 성관계를 지속할 경우 1년간 임신율은 80~90%이다.
2) 원인
(1) 남성 요인
(2) 여성 요인: 난소/배란 요인, 난관 요인, 자궁 요인 등
3) 검사별 시기
검사 항목 | 월경주기 중 시점 (MCD) |
정액검사 | • 월경주기와 무관 |
혈중 FSH (+ LH, estradiol) | • MCD #3 (월경 중) |
자궁난관조영술(HSG) | • MCD #6~11 (월경 종료 직후) |
소변 LH surge | • MCD #12~13 (배란 1~2일 전) |
혈중 progesterone | • MCD #21~23 (황체기 중반) |
진단적 복강경 | • 다른 검사들이 정상일 경우 마지막에 고려 |
2. 남성 요인(male factor)
1) 원인
(1) Pretesticular: Hypogonadotropic hypogonadism, 성기능 장애 등
(2) Testicular: 염색체 이상(Klinefelter 증후군 등), 고환염, 정계정맥류, 약물 등
(3) Posttesticular: 정관 폐색, 정관수술 등
2) 진단
(1) 정액검사(semen analysis)
① 불임 검사 중 가장 먼저 시행 → 2~5일간 금욕 후 검사 → 결과의 변동성이 크므로 2회 이상의 반복검사가 필요
② 해석
분류 | 정상 수치 (WHO, 2021) | 비정상 소견 |
정액 양 | ≥ 1.4 mL | 희소정자증 (oligozoospermia) 0에 가까우면 무정자증 (azoospermia) |
정자 농도 | ≥ 16 × 106/mL (1600만) | |
정자 직진운동성 비율 | ≥ 30% | 무력정자증 (asthenozoospermia) |
형태 | ≥ 4% | 기형정자증 (teratozoospermia) |
활동성 정자 수(total motile sperm count, TMSC) = 정액의 양(mL) × 정자 농도(수/mL) × 운동성 정자 비율(%) | ||
(2) 기타
① 정액 내 round cell: WBC 등을 포함 (많을수록 불임 가능성 높음)
② 항정자항체: 고환 외상, 정관결찰술 등에 의해 혈액과 정액이 접촉 → 항정자항체 생성 가능 (정액검사는 정상이나 불임일 수 있음)
③ 호르몬 검사(testosterone, FSH/LH), 해부학적 이상에 대한 검사 등
3) 치료
(1) 인공수정(artificial insemination): 자궁강내 수정(intrauterine insemination, IUI) 등
① 원리: 정액에서 분리되어 정제된 정자를 단순히 자궁 내부로 삽입함
② 필요조건: TMSC ≥ 5백만 + 불임의 여성 요인 없음 (정상 난자가 난관/자궁으로 이동할 수 있는 상태)
(2) 세포질내 정자주입술(intracytoplasmic sperm injection, ICSI)
① 원리: 채취한 난자의 세포질 내로 정자를 주입해서 수정시킴
② 적응증: TMSC < 2백만, 정자 운동성 < 5%, 정자를 고환조직에서 채취함 (정자가 난자를 향해 이동하기를 기대할 수 없는 상태)
(3) 기타
① 가역적 원인의 교정 (ex. 정계정맥류 수술, anabolic steroid의 중단 등), 보조제(zinc, folid acid 등)
② Gonadotropin, pulsatile GnRH: Hypogonadotropic hypogonadism의 경우
③ 정자 공여: 고환 생검에서도 정상 정자를 얻을 수 없는 경우
* IUI, ICSI에 대한 자세한 내용은 보조생식술 단원 참고
3. 난소/배란 요인(ovarian/ovulatory factor)
1) 개요
(1) 불임의 여성 요인 중 m/c
(2) 무배란/희발배란(anovulation/oligoovulation)이 특징
(3) 원인
① 일차성 생식샘저하증(hypergonadotropic hypogonadism): 노화, 조기난소부전, 터너증후군 등
② 다낭성난소증후군(polycystic ovarian syndrome, PCOS)
③ 이차성 생식샘저하증(hypogonadotropic hypogonadism): 뇌하수체기능저하증, 영양실조, 과도한 운동 등
④ 기타: 고프로락틴혈증, 갑상샘기능저하증, 갑상샘중독증 등
2) 진단적 접근
(1) 배란 유무 확인
• 기초체온(배란 후 0.5ºC↑), urine LH(배란 2일 전↑), 혈중 progesterone(배란 후 황체기 중반에 ≥ 3 ng/mL) 등
(2) 난소예비력(ovarian reserve) 확인
① 정의: 난소 내에 남아있는 난포의 수와 질 = 잔여 생식능력
② 기저 FSH: 월경주기 3일차에 측정 → 상승시 낮은 난소예비력
* 유사한 검사로 clomiphene citrate challenge test가 있다. Clomiphene 투여 후 FSH를 확인하는데, 증가시 낮은 난소예비력을 시사한다.
③ 항뮬러관호르몬(anti-Müllerian hormone, AMH)
• Preantral/antral follicle에 의해 분비되는 호르몬 → 감소시 낮은 난소예비력
• FSH와 달리 월경주기 아무 때나 측정 가능
④ 동난포 개수(antral follicle count)
• 초기 난포기에 US로 2~10mm 크기의 난포 개수를 셈 → < 4개이면 낮은 난소예비력
(3) 개별 원인 질환 감별: TSH, prolactin, US, sellar MRI, 핵형검사(karyotyping) 등
주요 질환 | FSH | LH | Estradiol | AMH | 기타 |
노화, 조기난소부전 | ↑ | ↑ | ↓ | ↓ | |
터너증후군 | ↑ | ↑ | ↓ | ↓ | 염색체 45,X |
다낭성난소증후군 | 정상 | 정상~↑ | 정상 | 정상 | 다모증, 다낭성 난소 |
저생식샘자극호르몬 생식샘저하증 | ↓ | ↓ | ↓ | 정상 | |
고프로락틴혈증 | Variable | 정상 | Prolactin↑ | ||
갑상샘 질환 | Variable | 정상 | TSH↑ or ↓ | ||
3) 치료
단순 노화 1) | • 체외수정(in vitro fertilization, IVF) → 실패시 난자 공여, 입양 고려 |
조기난소부전, 터너증후군 | • 난자 공여, 입양 고려 |
다낭성난소증후군 2) | • 배란 유도(ovulation induction) ① 1st line: Clomiphene citrate, letrozole ② 2nd line: 사람폐경생식샘자극호르몬(human menopausal gonadotropin, hMG) |
이차성 생식샘저하증 3) | • 원인 교정 • 원인 교정 불가시: hMG, pulsatile GnRH |
고프로락틴혈증 4) | • Dopamine agonist: Cabergoline, bromocriptine 등 |
갑상샘 질환 | • 원인 교정 및 euthyroid 상태 회복 |
1) 단순 노화, 조기난소부전, 터너증후군 등의 경우 난소 자체의 기능이 저하되었으므로 외부에서 난소를 자극하는 데에는 한계가 있다. 조기난소부전, 터너증후군에서도 IVF를 먼저 시도하는 경우가 있지만, 효과가 좋지는 못하다.
2) 난소 자체보다는 내부의 FSH/LH/androgen 이상으로 인해 무배란이 발생하므로, 해당 호르몬 이상을 바로잡거나 외부에서 대량의 gonadotropin을 투여할 경우 배란이 가능하다.
3) 난소 자체보다는 FSH/LH 분비에 문제가 생겨 무배란이 발생하므로, 외부에서 gonadotropin을 투여할 경우 배란이 가능하다.
4) Prolactin은 GnRH를 억제해 FSH/LH 분비를 억제해 무배란을 일으킨다. Dopamine은 prolactin을 억제하는 기능을 갖는다.
4. 난관 요인(tubal factor)
1) 원인: 난관(fallopian tube)이 막혀 난자가 자궁으로 들어오지 못함
(1) 골반염(pelvic inflammatory disease, PID): 반복될수록 불임 가능성↑
(2) 기타: 결핵, 폴립, mucosal debris, 시술/수술로 인한 손상 등
2) 진단
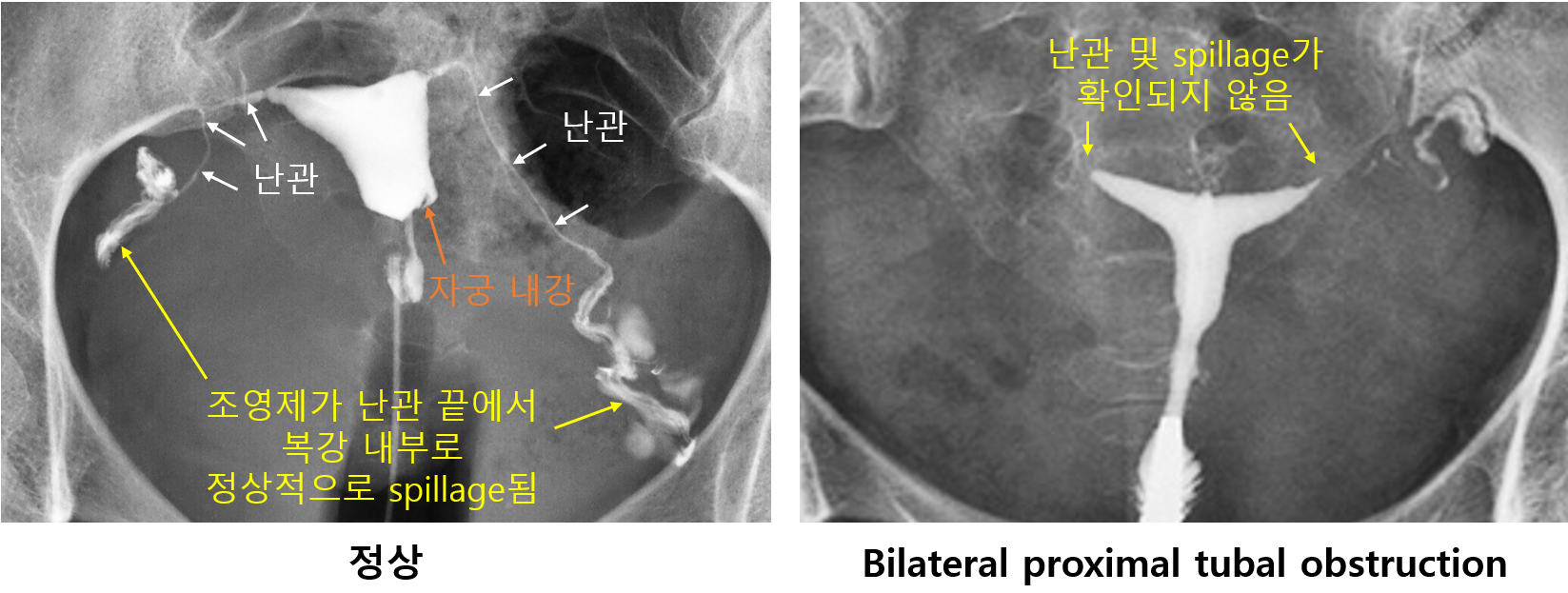
(1) 자궁난관조영술(hysterosalpingography, HSG)
① 원리: 자궁경부로 조영제 주입 & X-ray 촬영 → 자궁/난관의 유착, 손상, 폐쇄, 기형 등 확인
② 검사 시기: 월경주기 6~11일 (월경주기 초반에는 자궁내막이 두껍지 않고 임신 가능성이 없음)
③ 금기증: 임신, 현재 골반염, 진단되지 않은 급성 질출혈, 조영제 과민성 등
* 난관의 distal end는 난소와 붙어있지 않으며 복강과 연결되어 있다. 난소에서 배란이 발생할 경우 난관 끝의 fimbrae 등의 ciliated structure가 난소를 붙잡아 난관 안쪽으로 밀어주는 역할을 한다.
(2) 기타: 조영증강 US, 진단적 복강경(HSG에서 확인할 수 없는 난관 외부 골반 내 adhesion 등 확인)
3) 치료
(1) 체외수정(IVF): 난자가 스스로 자궁으로 이동하지 못하므로 난자를 채취해 외부에서 수정시켜 자궁으로 넣어줌
(2) 난관 시술/수술: IVF 시행 이전 난관 catheterization/cannulation 등 고려 가능
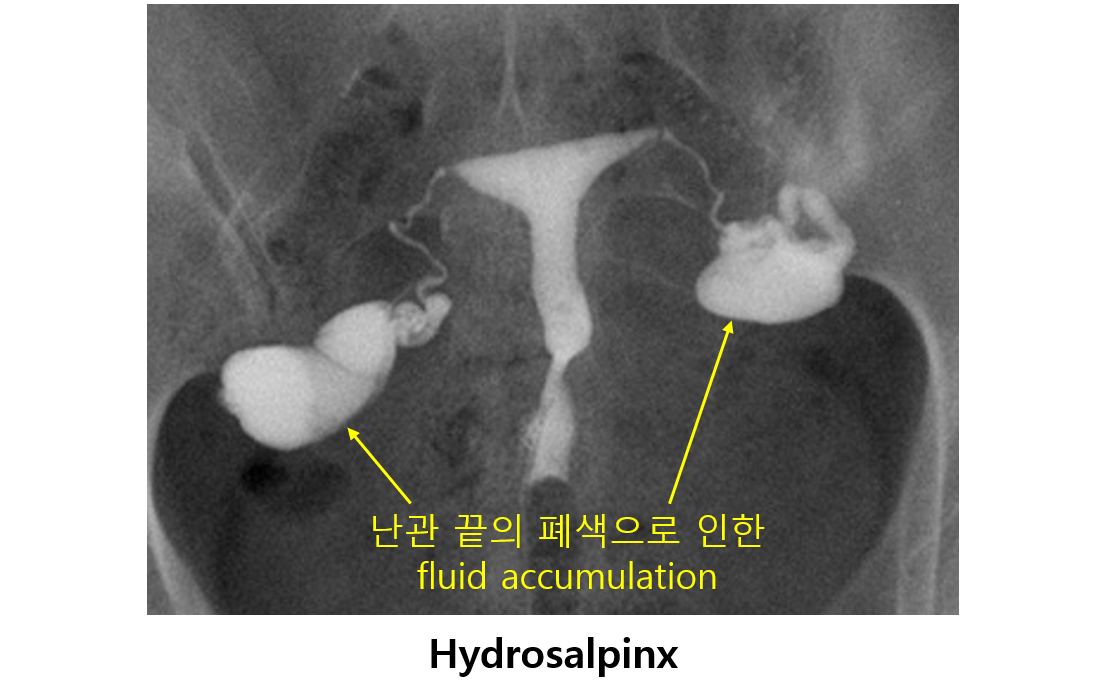
(3) 난관수종(hydrosalpinx): 난관절제술(salpingectomy) 시행 후 체외수정
① 정의: 난관이 골반염이나 난관염 등에 의해 막혀서 원위부 쪽에 액체가 차는 현상
② 난관절제술을 먼저 시행하지 않으면 임신 성공률이 낮아짐
5. 자궁 요인(uterine factor)
1) 원인: 자궁 내강의 왜곡이 발생하면 수정 후 착상이 어려워짐
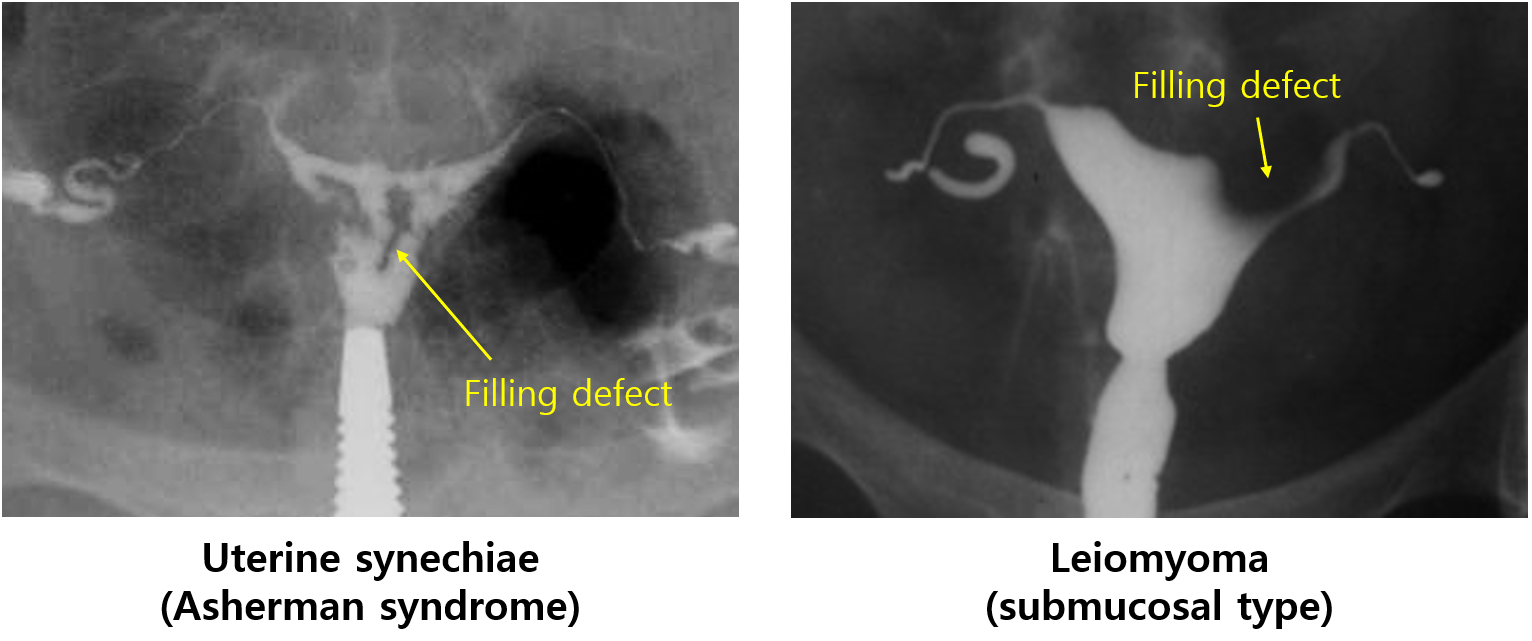
(1) 자궁내막유착증(uterine synechiae, 아셔만 증후군, Asherman syndrome)
• 유발요인: 자궁긁어냄술(D&C), 골반염 등 → 자궁 내 adhesion 발생
(2) 자궁 선천기형: 중격자궁(septate uterus) 등
(3) 자궁 근종: 특히 점막하근종(submucosal) 등 자궁 내강을 왜곡시키는 아형
(4) 자궁내막 폴립(endometrial polyp)
2) 진단
(1) 자궁난관조영술(HSG)
(2) 자궁경(hysteroscopy): 자궁경부를 통해 카메라 및 시술기구를 삽입해 진단 및 치료
(3) 기타: US, 조영증강 US, MRI 등
3) 치료: 자궁 내강의 왜곡을 교정
(1) 자궁내막유착증: 자궁경 유착박리술
(2) 중격자궁(septate uterus): 자궁경 중격절제술
(3) 점막하근종: 자궁경/복강경 근종절제술
* 기타 자궁근종의 경우 절제술을 시행하는 것이 불임에 유의미한 도움이 되는지에 대해서는 논란이 있다. 일반적으로 점막하근종이 아니더라도 자궁 내강을 심하게 왜곡하는 근종이라면 절제술을 시행하는 것이 도움이 된다고 여겨진다.
(4) 자궁내막 폴립: 자궁경 폴립절제술
6. 기타
1) 자궁내막증(endometriosis): 자궁내막증 단원 참고
(1) 보조생식술: 체외수정(IVF) 등
(2) 수술: 보조생식술 없이 자연임신을 시도할 경우
2) 원인 불명의 불임(unexplained infertility): 체외수정(IVF)이 주로 1st line으로 사용됨
불임 정리 | |
남성 요인 | • IUI: TMSC ≥ 5백만 + 불임의 여성 요인 없음 • ICSI: TMSC < 2백만, 정자 운동성 < 5%, 정자를 고환조직에서 채취함 |
난소/배란 요인 | • 일차성 생식샘저하증: FSH/LH↑, E2/AMH↓ → 난자공여 (제한적으로 IVF) • PCOS: 다모증, 다낭성 난소 → clomiphene, letrozole, gonadotropin • 이차성 생식샘저하증: FSH/LH/E2↓ → 원인 교정 or hMG |
난관 요인 | • HSG → IVF (hydrosalpinx면 salpingectomy 후 IVF) |
자궁 요인 | • HSG/US/MRI → 자궁내강 왜곡 교정 (주로 자궁경 수술) |
기타 요인 | • 자궁내막증: IVF or 수술 |
Berek & Novak 16e, pp.942-1001