담석 및 담낭염
이론과 하이라이트 히스토리를 확인 할 수 있어요.
담석은 매우 흔하므로(대한민국 성인의 3~4%) 관련 질환들은 국시에 매우 자주 출제된다. 담낭은 간, 총담관, 췌장과는 달리 수술적으로 절제해도 살아가는 데 그다지 어려움이 없는 장기이므로, 대부분의 담낭 관련 질환의 치료는 외과적 처치가 기반을 이루고 있다. 본 단원은 담석증과 담낭염에 대해서 다루고 있으며, 무증상 담석증은 대부분 경과관찰하지만 경우에 따라 수술적 처치가 필요할 수도 있음을, 급성 담낭염에서 수술이 불가할 경우 PTGBD로 배액을 먼저 시행함을 알고 있어야 한다. 본 단원에서는 담석증, 급성 담낭염, 급성 담낭염의 합병증에 대해 다루고 있다. 기타 담낭염의 임상양상을 나타낼 수 있는 기능성 담낭질환에 대해서는 소화기의 담낭염 단원에서 다루고 있다.
1. 담석증(gallstone, cholelithiasis)
1) 개요
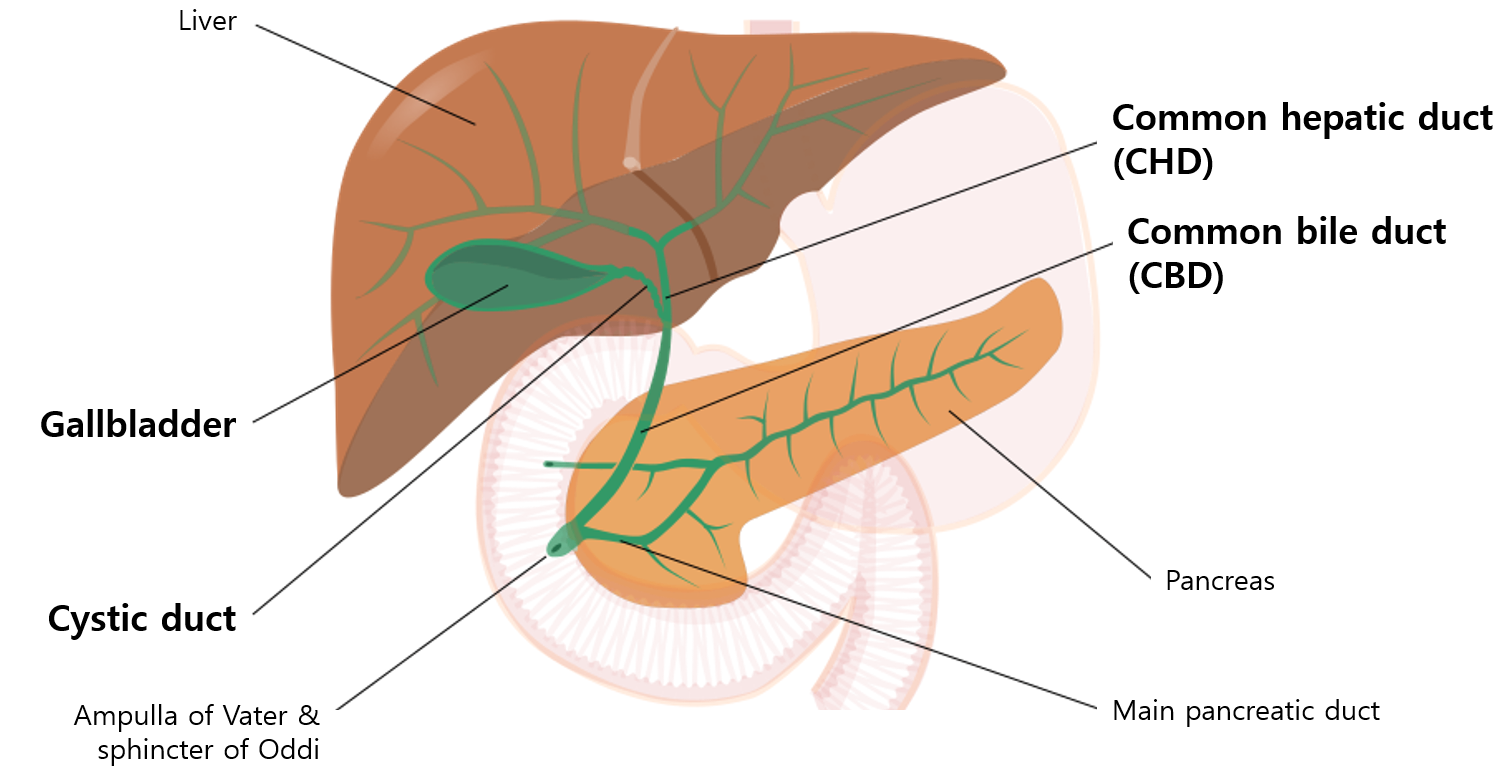
(1) Bile의 흐름: 간세포에서 생성 → RHD/LHD → CHD → GB에 저장 → cystic duct → CBD → AoV → duodenum
(2) 역학: 중년 여성, 비만, 기름진 식습관 등과 연관
(3) 오랜 기간 동안 반복될 경우 만성 담낭염으로 이행
2) 임상양상: 대부분 무증상
(1) 주호소: 급성 RUQ 통증(biliary colic pain)
① 양상: 심한 통증이 30분~5시간 동안 지속적으로 나타남 (5시간 이상 지속 시 담낭염을 고려)
② 방사통: 우측 어깨나 등 뒤로 방사
③ 악화요인: 식사(특히 과식 or 고지방 식이), 야간
(2) 기타 증상 및 징후
① 오심, 구토
② 발열, 오한 → 담낭염, 담관염 등 합병증 시사
3) 검사소견
(1) 혈액검사: 대부분 정상 (WBC/CRP 상승시 담낭염, bilirubin/ALP 상승시 총담관담석/담관염 동반을 시사)
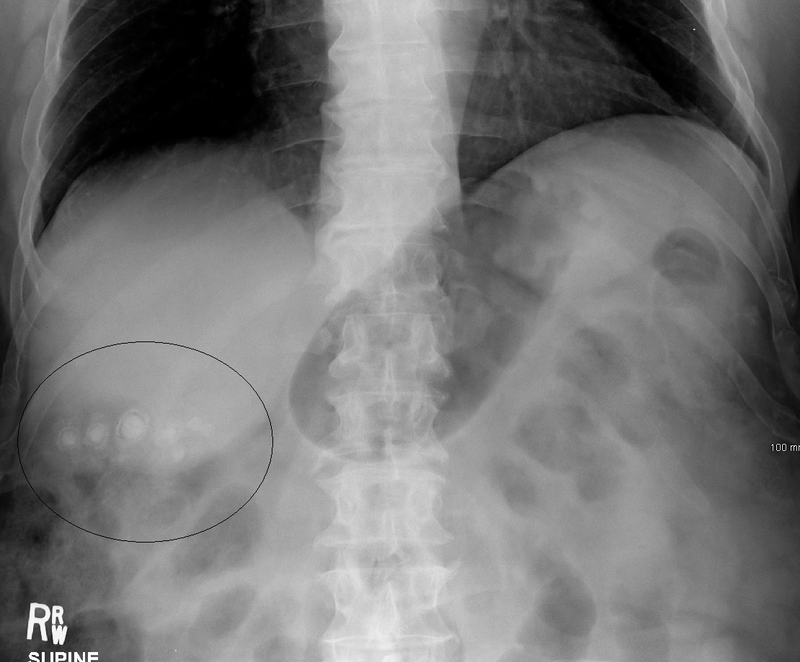
(2) AXR: 대부분 정상 (드물게 radiopaue stone 확인 가능)
4) 진단
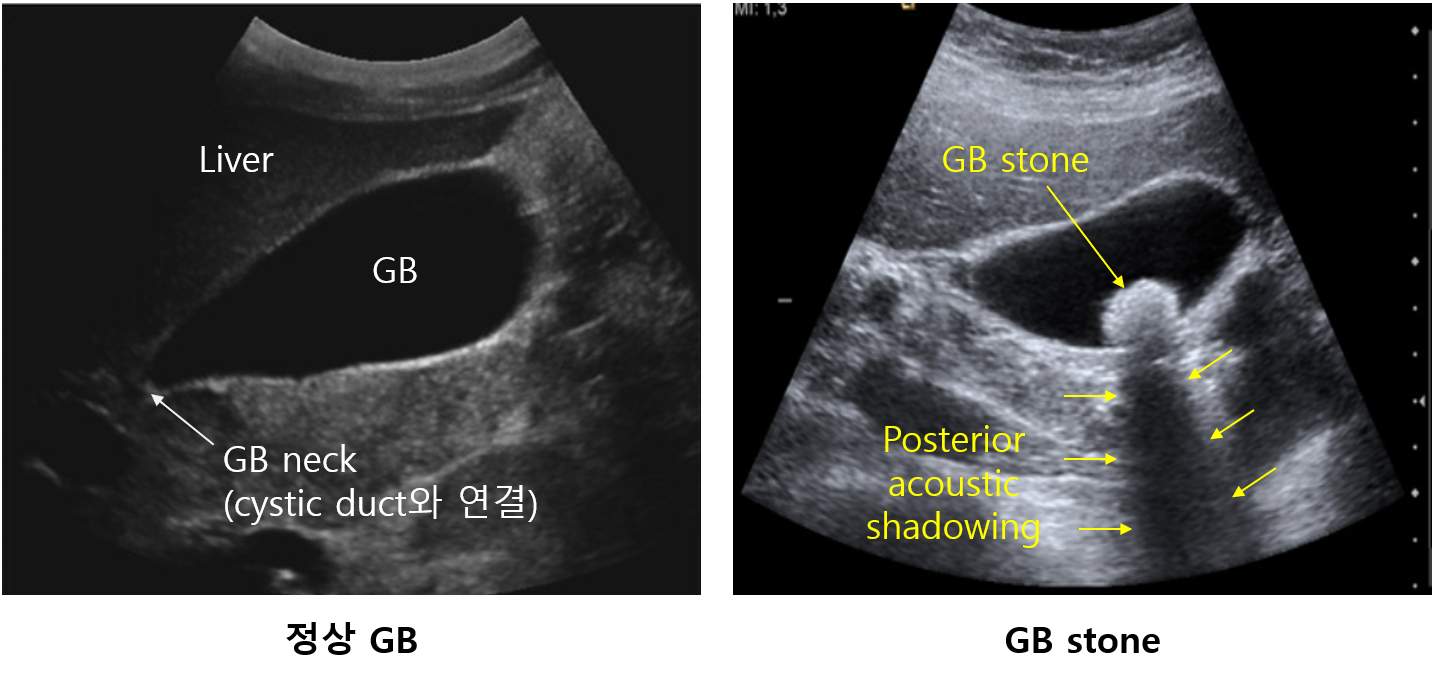
(1) 복부 US: 1st line (정확하고 빠르고 저렴함)
① Hyperechoic mass + posterior acoustic shadowing
② 체위 변동시 중력에 따라 움직임: 담낭용종(polyp)과의 감별점
(2) 복부 CT: 수술 전 정확한 해부학적 구조의 파악, 기타 합병증 유무 조사에 유용
(3) 내시경초음파(endoscopic ultrasound, EUS), MRI 등: US로 진단이 명확하지 않을 때 고려
5) 치료
(1) 경과관찰: 아래의 적응증에 해당하지 않으면 특별한 치료 없이 복부 US로 주기적 경과관찰
(2) 복강경 담낭절제술(laparoscopic cholecystectomy): 합병증 예방을 위해 아래 적응증 만족시 시행
① 유증상(복통 등)
② 담석 크기 > 2.5~3 cm
③ 기타: 합병증(담낭염, 담관염, 췌장염 등)의 과거력, porcelain GB, 해부학적 이상(APBDU) 동반 등
(3) 기타: 수술이 어렵거나 거부하는 환자에 한해 제한적으로 고려
① 약물치료: UDCA 등(담석을 용해시킴)
② 시술: 레이저쇄석술, 체외충격파쇄석술(extracorporeal shockwave lithotripsy, ESWL) 등
2. 급성 담낭염(acute cholecystitis)
1) 병태생리
(1) 담석에 의해 cystic duct 폐쇄 → 담낭에서 담즙이 배액되지 못하며 담낭이 distension됨
* 담석이 없을 경우 무결석 담낭염(acalculous cholecystitis)이라고 부르며, 주로 중증 전신 질환, 오랜 경정영양 사용, 외상/화상 환자에서 나타나며 예후가 더 좋지 않다.
(2) 담낭 distension에 의해 통증 발생 + 담낭벽에 염증 발생
(3) 담즙이 담낭 내에 정체되며 감염에 취약해짐 (50~80%에서 동반, E. coli, Klebsiella 등)
* 담도, 담낭은 duodenum과 연결되어 있기 때문에 엄밀한 무균 상태라고 보기는 어렵다. 평상시에는 그래도 담즙이 흐르기 때문에 감염 위험이 낮지만, 담즙이 정체될 때는 감염에 취약해진다.
2) 임상양상 및 검사소견: Triad - RUQ 압통 + 발열 + 백혈구증가증
(1) 주호소
① 발열
② RUQ 통증: RUQ 대신 상복부(epigastric)도 가능
(2) 기타 증상 및 징후
① 오심/구토, 식욕부진 등
② RUQ 압통
• 반발압통 가능: 담낭의 염증이 parietal peritoneum까지 연결될 경우 (들숨에 의해 악화되기도 함)
• Murphy’s sign: 상복부/RUQ를 누른 상태에서 들숨 시 심한 통증으로 인해 들숨을 멈추게 됨
③ 복부팽만, 장음 감소(paralytic ileus) 가능
(3) 혈액검사
① WBC 증가
② AST/ALT 상승 가능, bilirubin의 경한 상승(< 5 mg/dL) 가능
* 담관염과 달리 저명한 bilirubin/ALP/GGT 상승은 드물다. 이와 같은 양상을 보일 경우 담관염이나 Mirizzi 증후군을 의심해야 한다.
3) 진단
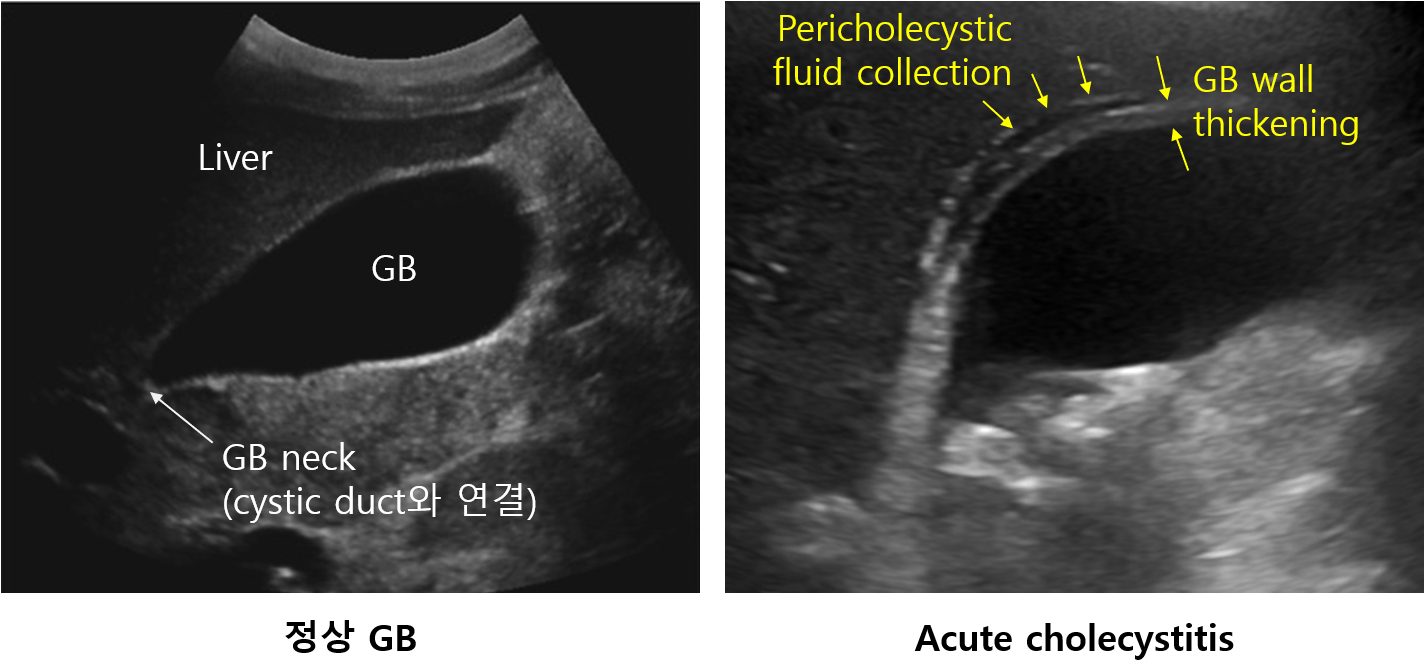
(1) 복부 US: 1st line
• GB stone(특히 GB neck에 위치), GB wall thickening, pericholecystic fluid 등
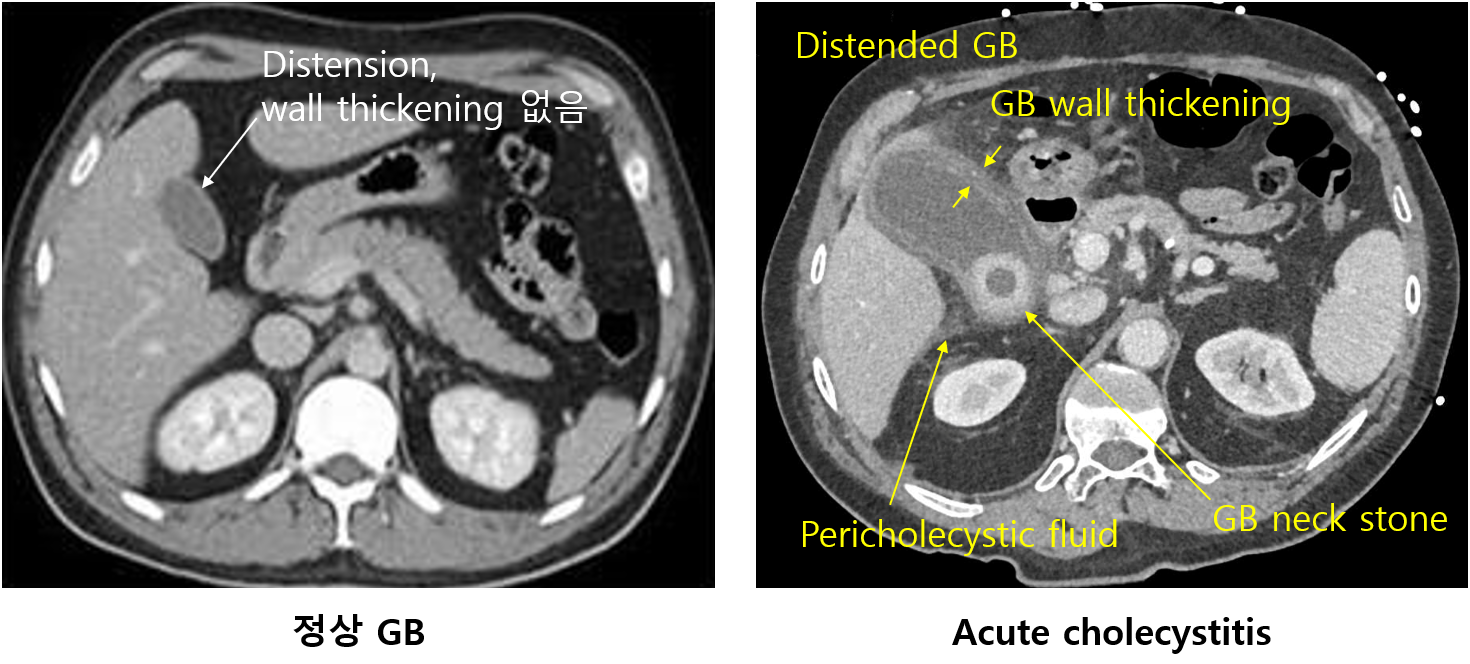
(2) 복부 CT: 복부 US보다 민감도/특이도가 다소 낮지만 진단 가능
• GB distension, GB wall thickening, pericholecystic fluid 등
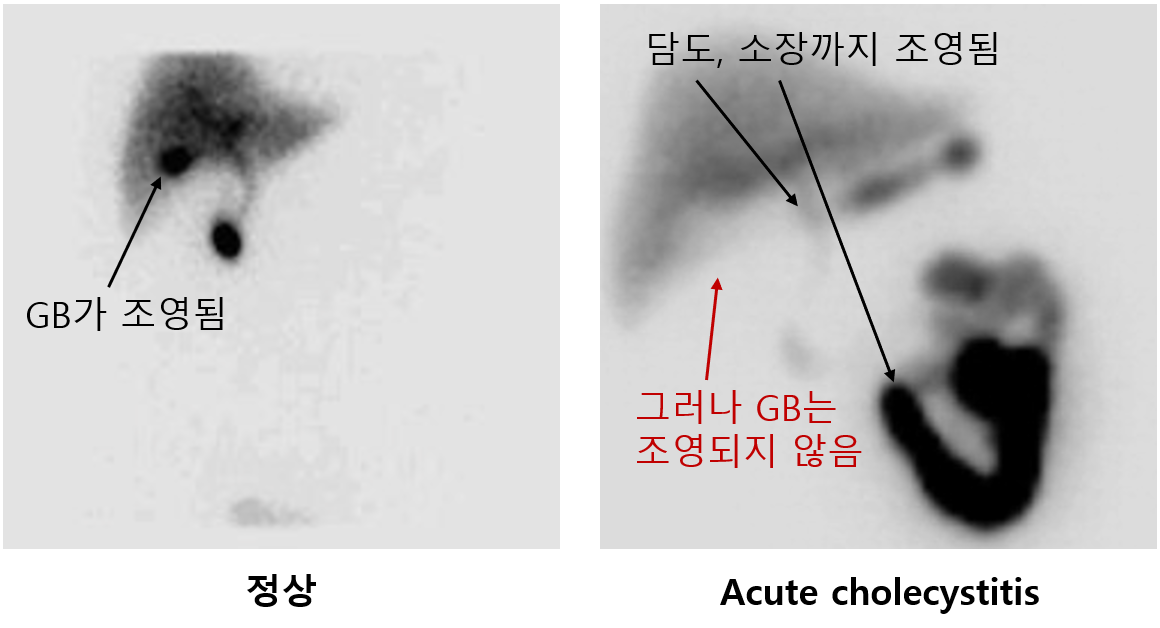
(3) 담도 스캔: HIDA, DISIDA scan 등
① 원리: 방사선동위원소가 포함된 조영제를 경구 투여 → 동위원소가 흡수되어 간을 거쳐 담즙으로만 배설됨
② 담관은 정상적으로 관찰되나 담낭이 보이지 않음 (담낭으로 들어가는 cystic duct의 폐쇄를 시사함)
4) 치료
(1) 내과적 치료: 수술 전 안정화를 위해 시행
① 금식, 수액 투여, 진통제
② 항생제: (3~4세대 cephalosporin or fluoroquinolone) + metronidazole, piperacillin/tazobactam, carbapenem 등
(2) 담낭절제술(cholecystectomy): 가장 중요
① 특별한 합병증이 없을 시 72시간 이내 시행 권고
② 합병증이 심할 경우 응급수술 고려
③ 수술 불가시: 경피 경간 담낭배액술(percutaneous transhepatic gallbladder drainage, PTGBD)
• PTGBD로 infected bile을 배액해 제거한 후 delayed cholecystectomy 시행
• 동반질환이 심하거나, V/S instability가 있을 경우 고려
* V/S이 unstable하다고 모든 응급수술이 제한되는 것은 아니다. 일반적인 급성 담낭염은 PTGBD로도 감염의 source control(GB 내부의 infected bile)을 할 수 있기 때문에 굳이 수술을 하지 않는 것이다. 반면에 예를 들어, 위장관 천공에 의한 범복막염의 경우 응급수술 외에는 감염의 source control을 할 수 있는 방법이 거의 없으므로 V/S instability에도 불구하고 응급수술을 대부분 시행하는 것이다
* 드물게 ERCP를 통해 cystic duct에 stent를 삽입하거나, EUS를 통해 GB와 위/십이지장을 직접 잇는 stent를 삽입해서 배액하기도 한다. 참고로, PTGBD를 PTBD(경피 간경유 '담도'배액술)과 헷갈리지 말아야 한다.
3. 급성 담낭염의 합병증
이론부터 문제까지, 알렌의 서재를 100% 활용하세요
※ 로그인 후 이용권 구매 시 전체 이용 가능합니다.
6,000개 이상의 문제와 연결되는 이론으로 개념과 적용을 한 번에
실제 국시와 동일한 CBT 환경으로 실전 감각 완성
틀린 문제를 매일 자동으로 챙겨주는 ‘오늘의 문제’
메모·암기카드·노트로 만드는 나만의 복습노트
커뮤니티 Q&A
위 이론과 관련된 게시글이에요.