고혈압
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Hypertension
고혈압은 수많은 내과적 질환의 대표적 위험요인이기 때문에 잘 조절하는 것이 예방적인 측면에서 매우 중요하다. 우리나라에서 고혈압 진단과 관련된 여러 수치들을 진료실 혈압과 가정혈압을 구분해서 정확히 알고 있어야 한다. 치료 측면에서는 각 고혈압 약제의 작용 기전과 부작용, 적응증과 금기에 대해 깊게 알고 있어야 한다. 또한, 일반적인 본태성 고혈압이 아닌 이차성 고혈압을 시사하는 소견을 찾아내어 의심하고 치료하는 과정을 잘 알고 있어야 한다. 마지막으로, 고혈압적 응급 상황에서 어떤 약제를 투여하는지에 대해서도 알고 가야 한다.
1. 정의 및 진단
1) 고혈압의 정의: 아래 표의 ‘고혈압 1기(≥ 140/90)’가 기본적인 기준
분류 | 수축기 (mmHg) | 이완기 (mmHg) | |
정상 | < 120 | and | < 80 |
주의혈압 | 120~129 | and | < 80 |
고혈압전단계 | 130~139 | or | 80~89 |
고혈압 | |||
고혈압 1기 | 140~159 | or | 90~99 |
고혈압 2기 | ≥ 160 | or | ≥ 100 |
수축기단독고혈압 | ≥ 140 | and | < 90 |
* 위 표는 대한고혈압학회 2022 가이드라인 기준이다. AHA 2017 가이드라인을 필두로 고혈압 1기를 >130/80, 고혈압 2기를 >140/90으로 정의하자는 주장이 전개되고 있으나, 우리나라 국시 기준으로는 위 표를 따르는 것이 안전하다.
2) 측정 방법에 따른 고혈압 진단기준
진료실혈압 | ≥ 140/90 mmHg | |
가정혈압 | ≥ 135/85 mmHg | |
24시간 활동혈압 | 24시간평균혈압 | ≥ 130/80 mmHg |
주간평균혈압 | ≥ 135/85 mmHg | |
야간평균혈압 | ≥ 120/70 mmHg | |
* 가정혈압, 24시간 활동혈압은 백의고혈압 등의 이유로 인해 진료실혈압보다 낮게 측정되는 경우가 많다. 야간, 특히 취침 시에는 주간에 활동할 때보다 혈압이 낮아지게 되며, 그러하지 않을 경우 나쁜 예후를 시사한다.
3) 백의고혈압 및 가면고혈압
(1) 백의고혈압(white coat HTN)
• 진료실혈압은 HTN이면서
• 가정혈압/24시간활동혈압은 정상
(2) 가면고혈압(masked HTN)
• 진료실혈압은 정상이면서
• 가정혈압/24시간활동혈압은 HTN
* 진료실혈압이 정상이지만 ECG상 LVH, CXR상 cardiomegaly, HTN에 의한 장기손상 등이 의심될 때 가면고혈압을 의심할 수 있다.
(3) 백의고혈압이 가면고혈압이나 고혈압보다 예후가 좋으나, 주기적 추적관찰이 필요함
4) 고혈압의 진단
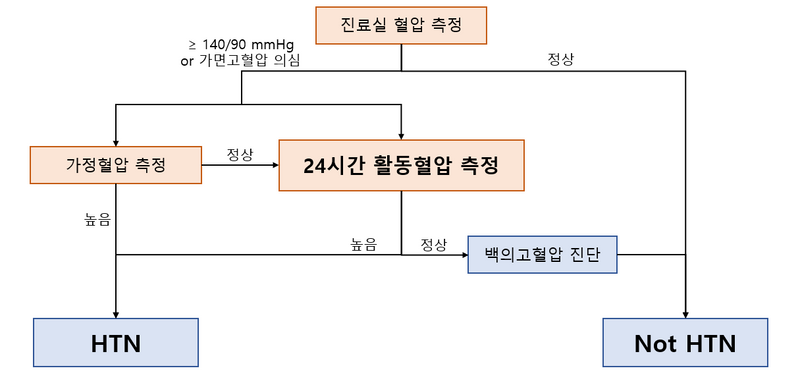
• 24시간 활동혈압(24hr ambulatory BP monitoring): 24시간 동안 일상생활 도중 약 15~60분마다 혈압 측정
① 진료실혈압 비정상일 때 평가
② 가면고혈압 의심될 때 평가
③ 백의고혈압(진료실혈압 비정상, 가정혈압 정상) 의심될 때 평가
2. 병태생리
ACEi/ARB, BB, CCB, diuretics 등 항고혈압제의 작용 기전을 이해하는 데 매우 중요하다.
1) 원리: BP = CO × TPR = SV × HR × TPR 공식에서 아래와 같은 상황에서 BP가 높아짐
(1) SV 증가: 아래와 같은 상황
① 신체 전체의 혈액량 증가
② 심장의 수축력 증가
(2) HR 증가
(3) TPR 증가: 주로 혈관수축에 의해 발생
* BP = blood pressure(혈압), CO = cardiac output(심박출량), TPR = total peripheral resistance(총말초혈관저항), SV = stroke volume(일회박출량), HR = heart rate(심박수)
2) 혈액량 증가: 인체의 혈액량은 Na+의 양에 의해 결정됨
(1) Na+ 섭취 증가: 짠 음식 등
(2) Na+ 배설 감소: 신장질환, RAAS 과활성화
* Diuretics, ACEi/ARB(RAAS 차단제) 사용의 근거가 된다.
3) 교감신경 과활성화: 심장수축력, HR, TPR 모두를 증가시킬 수 있음
(1) Norepinephrine, epinephrine 등의 catecholamine이 수용체에 작용함
(2) α1 수용체(혈관수축 = TPR↑), β1 수용체(심근수축력, HR)가 주로 관여함
* CCB, beta-blocker 사용의 근거가 된다.
4) 혈관 직경 & 탄력성 감소: TPR 증가
(1) 고령, atherosclerosis 등
(2) 고혈압에 의해 vascular remodeling이 발생하고, 이것이 다시 고혈압을 악화시키는데 기여
* Renin-angiotensin-aldosterone system(RAAS)
(1) 개요: RAAS 활성화 → 혈장량 증가 / RAAS 비활성화 → 혈장량 감소
(2) 생리(physiology): ‘부신 질환 개요’ 참고
① 혈장량 감소 → 신장 혈류 감소 → GFR 감소 → 여과되는 Na+ 양 감소
② Distal tubule의 macula densa가 줄어든 Na+ 양을 감지 → renin 분비 촉진
* Macula densa는 ‘juxtaglomerular apparatus’라고 하는 구조물의 일부
③ Renin 증가 → angiotensin I 증가 → angiotensin II 증가 → aldosterone 증가
④ Aldosterone → 신장에서 Na+는 체내로 재흡수 / K+는 소변으로 배설 증가
⑤ Na+ 재흡수 → water retention → 혈장량 증가
(3) 따라서 저혈량이 아닌데도 RAAS가 과활성화되면 고혈압을 유발할 수 있음
* 또한, angiotensin은 이름에서도 짐작할 수 있듯 혈관수축의 효과도 있다. 즉, RAAS 과활성화는 혈장량 증가에 혈관수축까지 포함해 혈압을 증가시키는 효과를 갖는다.
3. 원인
1) 일차성 고혈압(본태성 고혈압, primary/essential hypertension)
• 명확한 원인을 알 수 없음 / 80%~90%정도의 환자가 이에 해당
2) 이차성 고혈압(secondary hypertension)
• 고혈압의 원인을 밝힐 수 있는 경우이며, 신장/부신이 원인인 경우가 많음
신장성(renal) | |
AKI, CKD | GFR이 낮아 수분이 소변으로 배출되지 못함 → 혈장량 증가 |
Renal a. 협착 | 신장 혈류 감소 → 신장이 ‘혈액 부족’이라고 감지해 RAAS 활성화 → 혈장량 증가 |
부신성(adrenal) | |
일차성 알도스테론증 | Aldosterone 과분비 → Na+ & water 재흡수 증가 → 혈장량 증가 |
쿠싱 증후군 | 과다한 cortisol이 aldosterone receptor에도 작용 → Na+ & water retention 증가 → 혈장량 증가 |
갈색세포종 | Epinephrine 등 과다분비 → 과도한 혈관수축, 빈맥 등 |
기타 | |
대동맥 축착(CoA) | 협착부위보다 proximal: 고혈압 협착부위보다 distal: 저혈압 * 진단을 위해 사지혈압 측정 필요 |
기타 | 폐쇄성 수면 무호흡증(OSA), 갑상샘기능 이상, 전자간증, 약물(estrogen, glucocorticoid, cyclosporine, TCA, NSAIDs 등) |
(1) 의심해야 할 상황
① 특징적인 소견: 두근거림(갈색세포종), hypoK(일차성 알도스테론증), BUN/Cr 상승(CKD)
② 30세 이하, 55세 이상에 갑자기 발생한 고혈압
③ 초기 치료에 반응하지 않음
(2) 평가: 일부 완치가 가능한 경우가 있어 정확한 감별이 필요
① CKD 의심: U/A, Cr, renal US
② Renovascular 의심: Doppler US, CT/MR/invasive angiography
③ 일차성 알도스테론증 의심: Aldosterone/renin ratio(ARR)
4. 임상양상
고혈압을 치료해야 하는 가장 큰 이유는 혈압 상승 자체로 인한 증상들보다는 고혈압의 합병증을 예방하기 위해서이다.
1) 혈압 상승에 의한 증상: 두통, 현기증 등
2) 고혈압 합병증
(1) 심뇌혈관: LV 비대, 심부전, MI, 뇌졸중, 말초동맥질환(PAD)
(2) 신장: Low eGFR 등 신장기능 감소
(3) 눈: Hypertensive retinopathy
5. 치료
약제의 명칭을 숙지하고 금기에는 무엇이 있는지 명확히 알아두어야 한다. 약제 선택이 고혈압 문제의 대부분을 차지한다.
1) 치료 목표혈압
(1) 일반 성인: 140/90 mmHg
(2) 심뇌혈관질환 고위험군, 심혈관질환 환자, CKD(알부민뇨 동반), 뇌경색(lacunar infarction): 130/80 mmHg
2) 비약물적 치료: Lifestyle modification
(1) 적응증: 주의혈압, 고혈압 전단계, 고혈압 (고혈압 전단계 이하는 거의 대부분 비약물적 치료만 시행)
(2) 식이요법: 과일/야채/통곡물/견과류/어류 섭취 증가, 나트륨 제한, 금연, 절주
(3) 체중 관리: 목표 BMI < 25 kg/m2
(4) 운동: 하루 30분 이상 땀이 날 정도로 주 5회 이상
3) 약물치료 A: ACEi, ARB
Angiotensin converting enzyme inhibitor (ACEi, 안지오텐신 전환효소 억제제) ~ pril: Captopril, lisinopril, ramipril 등 | |
작용 기전 | ① Angiotensin II 생성감소: Aldosterone 생성 감소(→ 혈장량 감소), 혈관수축 감소 ② 교감신경 작용 감소 ③ Bradykinin 증가: 혈관 확장 유발 (ACE가 원래 bradykinin을 억제함) |
기타 효과 | ① 심부전, 특히 HFrEF 환자의 혈압과 관계없이 생존율 개선 ② 신장 efferent arteriole 이완 → 사구체 압력 및 stress 감소 → 신손상 억제에 효과적 • DM with albuminuria, CKD에 효과 |
이상반응 | ① 일시적 Cr 상승: 사구체 압력이 감소하며 일시적으로 혈류가 줄어들어 Cr 상승이 나타날 수 있음 • 30% 이상 상승하지 않는 이상 약제 유지하며 경과관찰 ② HyperK: Aldosterone에 의한 K+ 배설이 줄어들어 혈액 내 K+ 축적 ③ 마른기침, 혈관부종: Bradykinin 축적으로 인한 부작용 |
금기 | ① HyperK, AKI: 특히 ARB와 병용투여하지 않음 ② Bilateral renal artery stenosis: 사구체 압력 감소가 심한 AKI를 유발할 수 있음 ③ 산모/임신 예정: RAAS 작용 약물의 공통적 금기 |
Angiotensin II receptor blocker (ARB, 안지오텐신 수용체 길항제) ~ sartan: Losartan, valsartan, candesartan 등 | |
작용 기전 | ① Angiotensin II 작용 감소: Aldosterone 생성 감소(→ 혈장량 감소) ② 교감신경 작용 감소 * ACEi에서 있었던 bradykinin 관련 변화는 없다. |
기타 효과 | • ACEi와 유사함 |
이상반응 | ① ACEi와 유사함 ② 단, bradykinin 변화가 없어 마른기침, 혈관부종 부작용이 없음 • 따라서 ACEi 사용 중 해당 부작용 발생시 ARB로 교체 |
금기증 | • ACEi와 유사함 |
4) 약물치료 B: Beta-blocker
β blocker (BB, 베타차단제) ~ olol | |
종류 | ① Nonselective(β1 & β2): Propranolol 등 ② Cardioselective(β1): Atenolol, metoprolol 등 ③ α 수용체 작용도 있음: Labetalol, carvedilol 등 ④ NO를 통한 추가적 혈관확장 기능: Nebivolol 등 |
작용 기전 | ① 교감신경 신호에 대한 길항 작용: 심근수축력 감소, HR 감소 ② α 수용체에도 작용하는 경우 혈관이완 작용도 있음 |
기타 효과 | ① 심부전, 특히 HFrEF 환자의 혈압과 관계없이 생존율 개선 ② 안정협심증, post-MI 환자에게 사용 ③ 빈맥, 빈맥성 부정맥에 사용 |
이상반응 | 저혈압, 서맥, 피로, 성기능 감소 등 |
금기증 | ① 서맥 및 서맥성 부정맥(sinus node dysfunction, 2o or 3o AV block 등) ② 천식, COPD: 특히 nonselective BB를 사용할 경우 bronchoconstriction 유발 가능 * Bronchodilator 중 SABA, LABA 등 'β agonist'가 있는 것을 떠올리면 기억하기 쉽다. ③ DM • 저혈당의 warning sign인 두근거림 등을 masking할 수 있음 • 혈당 이상, 지질대사 이상을 유발할 수 있음 ④ 말초혈관질환: Cardiac output이 감소하면 distal perfusion이 악화될 수 있음 |
5) 약물치료 C: CCB
Calcium channel blocker (CCB, 칼슘통로차단제) | |
종류 | ① Dihydropyridine(DHP): Amlodipine, nifedipine등 ② Non-DHP: Diltiazem, verapamil |
작용 기전 | ① Arteriole 확장: DHP, non-DHP 모두에게 해당 ② HR 감소: Non-DHP에게만 해당 |
기타 효과 | ① 협심증, 특히 변이협심증의 증상 완화에도 효과적 ② 빈맥, 빈맥성 부정맥에 사용 (non-DHP 계열만) |
이상반응 | ① DHP • 부종, 두통, 안면홍조: 혈관확장에 의한 모세혈관 정수압 증가에 의해 발생 • Reflex tachycardia: 혈관확장 → 혈압 감소를 보상하기 위해 교감신경이 빈맥 유발 ② Non-DHP: 변비, AV block, 심근수축력 저하 등 |
금기증 | ① 서맥 및 서맥성 부정맥: Non-DHP 계열만 ② 심부전 환자에게 주의 |
6) 약물치료 D: Diuretics
Thiazide diuretics (티아지드 계열 이뇨제) Hydrochlorothiazide, chlorthalidone | |
작용 기전 | ① 신장 nephron의 distal tubule의 NCC에 작용: Na+ 재흡수 감소 → 이뇨 효과 ② 장기적으로 혈관확장 효과도 있음 |
이상반응 | ① Hyperuricemia, 통풍(gout) ② 전해질 불균형 • HypoNa: Hypovolemic hypoNa 유발 가능 • HypoK: Na+가 distal tubule에서 재흡수되지 않아 collecting duct로 많이 전달되고, Na+/K+ exchange가 더 활발해져 hypoK 발생 • Metabolic alkalosis: 위와 같은 이유로 Na+/H+ exchange가 더 활발해져 alkalosis 발생 ③ Insulin resistance 증가: DM의 발병 가능성 및 혈당 관리 어려움 증가 |
금기 | • 통풍, hypoK |
7) 기타 약물치료: 위 4개 약물에 비해 효과가 강력히 입증되지 못함
(1) Non-thiazide 이뇨제
① Aldosterone antagonist: Spironolactone, eplerenone 등
• 저항성 고혈압(resistant HTN)에 사용: Thiazide 포함 3제 이상의 요법에도 고혈압이 지속될 경우
• 부작용: HyperK, 성기능장애(progesterone, androgen 수용체에도 작용, eplerenone에는 없음)
② Loop diuretic: Furosemide, torsemide 등
• 주로 혈압조절 목적보다는 심부전 등의 volume overload 해소 목적으로 사용됨
③ ENaC inhibitor: Amiloride, triamterene
• 혈압강하 효과가 다소 낮음, thiazide의 hypoK 효과를 다소 억제할 수 있음
(2) α blocker: Prazosin, doxazosin, terazosin 등
• α1 수용체에 작용해 혈관확장 및 혈압강하 효과가 있으나, 심뇌혈관질환 효과 입증이 부족함
• 주로 BPH 등의 질환에 사용됨
(3) 교감신경 길항제(sympatholytics): Clonidine 등
• α2 수용체에 작용: 교감신경 항진을 억제
* α2 수용체는 기타 α1, β1, β2와는 달리 일종의 negative feedback 역할을 한다고 생각하면 편하다.
• 부작용: 기립성 저혈압, 성기능장애 등
(4) 직접혈관확장제(direct vasodilator): Hydralazine, minoxidil 등
(5) Renin 길항제: Aliskiren
고혈압 치료 약물 정리 | |||
약물 | 기타 적응증 | 이상반응 | 주의사항 or 금기 |
ACEi | Captopril, lisinopril, ramipril 등 | ||
• HF • DM with albuminuria • CKD | • 일시적 Cr 상승 • HyperK • 마른기침, 혈관부종 | • HyperK, AKI, ARB와 병용투여 • Bilateral renal artery stenosis • 산모, 임신 예정 | |
ARB | Losartan, valsartan, candesartan 등 | ||
• HF • DM with albuminuria • CKD | • 일시적 Cr 상승 • HyperK | • HyperK, AKI, ACEi와 병용투여 • Bilateral renal artery stenosis • 산모, 임신 예정 | |
BB | Propranolol, atenolol, metoprolol, labetalol, carvedilol, nebivolol 등 | ||
• HF • 안정협심증, post-MI • 빈맥, 빈맥성 부정맥 | • 저혈압, 서맥 • 피로, 성기능 감소 | • 서맥, 서맥성 부정맥 • 천식, COPD • DM, 말초혈관질환 | |
CCB | Amlodipine, nifedipine, diltiazem, verapamil 등 | ||
• 협심증 • 빈맥, 빈맥성 부정맥 (non-DHP) | • DHP: 부종, 두통, 안면홍조, reflex tachycardia • Non-DHP: 변비, AV Block, 심근수축력 저하 | • 서맥, 서맥성 부정맥 (non-DHP) • HF에서 주의 | |
D | Hydrochlorothiazide, chlorthalidone | ||
• Hyperuricemia, 통풍 • HypoNa, hypoK, metabolic alkalosis • Insulin resistance 증가 | • 통풍, hypoK | ||
* 놀랍게도, 흔히 쓰이는 항고혈압제의 하루 최대 용량을 알고 있어야 온전히 풀 수 있는 문제가 국시에 출제된 적이 있다. 내과 전공의들도 이를 일일이 외우고 다니는 경우는 드물지만, 필요시 해당 내용 참고.
6. 고혈압의 응급
허혈성 뇌졸중, 뇌출혈, 전자간증 등과 연관되어 출제될 수 있으며, 정의와 응급치료 약물에 대해 숙지해야 한다.
1) 정의
(1) Hypertensive urgency: BP > 180/120 mmHg & 급성 TOD 없음
(2) Hypertensive emergency: BP > 180/120 mmHg & 급성 TOD 있음
* TOD(target-organ damage): Retinopathy, encephalopathy, stroke, HF 등
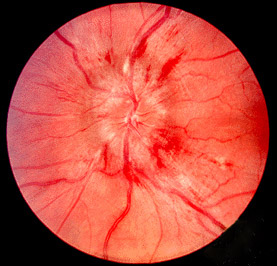
2) 임상양상: 높은 혈압으로 인해 주요 장기(눈, 폐, 심, 신)에 기능이상 발생
(1) Retinopathy: Retinal hemorrhage, exudates, papilledema(아래 이미지)
(2) 심장성 응급질환: 급성 심부전, 급성 관상동맥 증후군
(3) 혈관성 응급질환: 대동맥 박리
(4) 신장성 응급질환: 혈뇨, glomerular ischemia
(5) 신경성 응급질환: Hypertensive encephalopathy
① Cerebral edema의 증상(두통, 혼란, 오심/구토) 동반
② 혈압이 낮아지면 증상 호전
3) 치료
(1) Hypertensive urgency: 기존 항고혈압제 재개 or 증량
(2) Hypertensive emergency
고혈압성 응급 질환 | 선호 약물 |
Acute coronary syndrome | BB: Esmolol, labetalol CCB: Nicardipine VD: Nitroglycerin |
Acute pulmonary edema | CCB: Clevidipine VD: Nitroglycerin, nitroprusside |
Acute aortic dissection | BB: Esmolol, labetalol |
Acute kidney injury | CCB: Nicardipine, clevidipine |
Adrenergic crisis | AB: Phentolamine CCB: Nicardipine, clevidipine |
Hypertensive encephalopathy | Nitroprusside, nicardipine, labetalol |
Preeclampsia / eclampsia | BB: Labetalol CCB: Nicardipine VD: Hydralazine |
* AB: Alpha-blocker / BB: Beta-blocker / CCB: Ca-channel blocker / VD: Vasodilator
** Labetalol은 alpha-blocking 및 beta-blocking property가 모두 있지만, 여기서는 편의상 BB로 분류한다.